Содержание статьи:
- 1 Васкулит геморрагический: симптомы и лечение у детей и взрослых
- 2 Определение геморрагического васкулита
- 3 Причины и механизм развития
- 4 Тазобедренный сустав. Переломы шейки бедра
- 5 Как происходит перелом шейки бедра?
- 6 Первая помощь при переломе шейки бедра
- 7 Виды переломов шейки бедра
- 8 Причины туберкулеза
- 9 Развитие туберкулеза
- 10 Симптомы туберкулеза
- 11 Формы туберкулеза
- 12 Диагностика туберкулеза
- 13 Лечение туберкулеза
- 14 Профилактика туберкулеза
Васкулит геморрагический: симптомы и лечение у детей и взрослых
Васкулитами называют такую группу заболеваний, при которых поражаются сосуды. Имеется огромное количество васкулитов, что обусловлено их причинами и механизмами возникновения.
Основной процент заболеваемости геморрагическим васкулитом приходится на людей моложе 20 лет и составляет 40%. Геморрагический васкулит у детей диагностируется в 5 – 14-летнем возрасте. Характерно, что чаще данным заболеванием страдает мужской пол.
Определение геморрагического васкулита
Геморрагический васкулит относится к приобретенным заболеваниям и характеризуется повреждением мелких кровеносных сосудов, то есть капилляров, венул и артериол. При данном заболевании возникает асептическое воспаление, что приводит к нарушению структурной целостности стенки мелких сосудов и в свою очередь, ведет к усиленному тромбообразованию. В патологический процесс вовлекаются кожные сосуды и сосуды паренхиматозных органов. Из-за поражения кожных сосудов на коже возникает характерная сыпь, что дало другое название заболеванию – аллергическая или ревматоидная пурпура.
Патология была описана в позапрошлом веке двумя врачами Шенлейном и Генохом, и геморрагический васкулит стали называть болезнью Шенлейна-Геноха.
Причины и механизм развития
Причины заболевания на сегодняшний день до сих пор остаются спорными. Считается, что для развития данного процесса необходимо определенное состояние защитной системы организма, то есть человек должен быть склонен к аллергическим реакциям. После действия определенных факторов иммунная система провоцирует образование определенных иммунных комплексов, которые циркулируют в кровеносном русле и откладываются в кожных сосудах и внутренних органах. При этом иммунные комплексы повреждают сосуды, вызывая геморрагическую пурпуру, за счет выхода форменных элементов через поврежденные сосудистые стенки в окружающие ткани.
К основным причинам заболевания относят:
- инфекционные агенты – это в первую очередь вирусы (герпес, грипп, респираторная инфекция), бактерии (микоплазмы и стрептококки, возбудитель туберкулеза и стафилококки), паразитарная инфекция (гельминты, трихомонады);
- вакцинация и введение сывороток;
- прием некоторых лекарств (барбитураты, стрептомицин, пенициллин и другие);
- укусы насекомых;
- ожоговая болезнь;
- пищевая аллергия;
- переохлаждение.
К факторам риска развития заболевания можно отнести:
- пожилой возраст;
- беременность;
- частые инфекции;
- склонность к атопическим реакциям;
- травмы.
В зависимости от клинической картины выделяют следующие формы заболевания:
- кожная или простая форма;
- кожно-суставная форма;
- почечная форма;
- абдоминальная (проявления со стороны живота);
- комбинированная или смешанная форма.
В зависимости от течения болезни выделяют:
- острое (процесс сходит на нет на протяжении месяца);
- подострое (заболевание длится до 3 месяцев);
- затяжное течение (болезнь продолжается до полугода);
- рецидивирующее течение (в течение нескольких лет подряд симптоматика геморрагического васкулита возвращается 3 – 4 раза или больше);
- хроническое течение (клиническая картина сохраняется до полутора лет и больше с периодическими обострениями процесса);
- молниеносное течение (как правило, встречается у детей младше 5 лет и продолжается несколько дней).
Также геморрагический васкулит имеет несколько степеней активности или степеней тяжести:
Первая или малая степень
Состояние больного удовлетворительное, температура тела может оставаться в пределах нормы или быть слегка повышенной (субфебрильная). На кожных покровах отмечаются небольшое количество высыпаний, причем остальные признаки отсутствуют. СОЭ увеличена и не превышает 20 мм/час.
Вторая или умеренная степень
Состояние больного среднетяжелое, отмечается выраженные кожные проявления, возрастание температуры до 38 и выше градусов. Присоединяются признаки интоксикации – головные и мышечные боли, выраженная слабость. Появляются абдоминальный и мочевой синдромы. СОЭ возрастает до 20 – 40 мм/час, в ОАК повышаются лейкоциты и эозинофилы, в биохимии крови снижается количество альбуминов.
Третья или высокая степень
Состояние больного расценивается как тяжелое, признаки интоксикации выражены значительно. Помимо кожного синдрома имеются суставной, абдоминальный и почечный синдромы с выраженными признаками. Возможно поражение как центральной (головной мозг), так и периферической нервной системы. В ОАК СОЭ больше 40 мм/час, значительный лейкоцитоз, нейтрофиллез, анемия и снижение тромбоцитов.
Болезнь Шенлейна-Геноха, как правило, начинается остро, с повышения температуры и часто после того, как человек переболел острой респираторной инфекцией (через пару недель). Для геморрагического васкулита характерна триада симптомов: кожные высыпания, поражения суставов и абдоминальный синдром.
Кожные высыпания возникают у всех или практически у всех заболевших и наблюдаются в самом начале процесса. Высыпания выглядят как папулы (пузырьки) геморрагического (с кровяным содержимым) характера. Папулы могут быть как в виде точек, так и в виде пятен, размером от 1 до 5 мм. Они не исчезают при надавливании, а позднее сливаются между собой.
Высыпания несколько приподняты над кожной поверхностью и локализуются обычно на разгибательных поверхностях рук и ног. Также высыпания появляются на ягодицах и вокруг крупных, вовлеченных в патологический процесс, суставов. Возможно распространение геморрагической пурпуры на лицо, область живота и груди, а также спину.
В некоторых случаях появлению кожных высыпаний предшествует зуд кожи или крапивница. Через несколько дней геморрагическая пурпура начинает бледнеть и подвергаться обратному, но медленному развитию. Сначала высыпания становятся коричневыми, а потом оставляют на кожных покровах пигментированные пятна.
Нередко на фоне старых высыпаний появляются свежие, и кожа выглядит пестрой. Для высыпаний характерна симметричность. Количество высыпаний, а также выраженность других проявлений заболевания напрямую зависит от тяжести процесса.
В редких случаях возможен некроз в центре папулы (некротический вариант), после чего образуется корочка, которая позднее отпадает. В связи с этим на коже образуются рубцы.
Суставной синдром
Поражение суставов занимают второе место среди клинических проявлений геморрагического васкулита и встречаются у 70% (по некоторым данным у 100%) пациентов. Суставной синдром проявляется артралгиями (болями в суставах) и значительным воспалением суставов. Обычно в процесс вовлекаются крупные суставы (коленные и голеностопные и реже локтевые и лучезапястные).
Суставные боли выраженнее в случае появления сыпи вокруг пораженных суставов.
Характерна припухлость больного сустава и его деформация, что ведет к нарушению движений в нем. Кожа над пораженными суставами сначала краснеет, а потом становится синюшной.
Суставной синдром длится, как правило, не более недели и не приводит к стойкому деформированию суставов.
Абдоминальный синдром
Абдоминальные симптомы возникают у половины больных и обусловлены многочисленными кровоизлияниями в брюшину и кишечную стенку. Проявляется абдоминальный синдром внезапными приступообразными болями в животе (кишечная колика), но возможны и умеренные боли. На пике боли у больного возникает рвота с кровью и стул с кровью (мелена). Боль беспокоит, как правило, вокруг пупка, но возможны болевые ощущения и в других частях живота, что напоминает аппендицит, холецистит или панкреатит.
Параллельно с болевым синдромом появляются бледность кожи и слизистых, осунувшееся лицо, глаза западают, язык становится сухим, а черты лица заостряются.
Также определяются признаки раздражения брюшины (перитониальные симптомы). Болевой приступ заставляет пациента принимать вынужденное положение: лежа на боку с согнутыми и прижатыми к животу ногами.
Возможно развитие хирургических осложнений, требующих операции: инвагинация или кишечная непроходимость, перфорация аппендикса с возникновением перитонита. Абдоминальный синдром обычно купируется самостоятельно в течение двух – трех дней.
Почечный синдром
Нередко при геморрагическом васкулите в процесс вовлекаются и почки. Повреждение почек обусловлено образованием тромбов в мелких сосудах почечных клубочков, что ведет к развитию гломерулонефрита. Клинически почечный синдром проявляется микро- и макрогематурией (обнаруживается кровь в моче), протеинурией (белок в моче) и нефротическим синдромом, то есть отеками. Почечный синдром возникает не сразу, а после стихания кожного и абдоминального синдромов, обычно это происходит на первом году болезни. Частота встречаемости составляет от 40 до 60 процентов случаев.
Другие симптомы
Другие проявления болезни встречаются достаточно редко. Это может быть вовлечение в процесс головного и спинного мозга, геморрагические пневмонии, миокардиты и прочее, которые диагностируются с помощью специальных исследований.
Анемический синдром
Развитие анемии при геморрагическом васкулите считается осложнением заболевания. Клинически снижение уровня гемоглобина проявляется общей слабостью и утомляемостью, одышкой, головокружением и обмороками, шумом в ушах и мельканием «мушек» перед глазами.
Геморрагический васкулит при беременности
Как было указано в причинах заболевания, вынашивание плода может спровоцировать возникновение болезни Шенлейна-Геноха. Так как заболевание относится к системным, то оно «запускает» антифосфолипидный синдром. Антифосфолипидный синдром во время гестации чреват задержкой внутриутробного развития ребенка, выкидышем или преждевременными родами, отслойкой плаценты. В случае возникновения заболевания в период вынашивания плода в низких дозировках назначают аспирин и гепарин.
Особенности заболевания у детей
В детском возрасте в половине случаев заболевание протекает без геморрагической сыпи, что усложняет диагностику. В первую очередь у детей в патологический процесс вовлекаются суставы с развитием суставного синдрома и пищеварительный тракт с развитием абдоминального синдрома. Заболевание, как правило, начинается и протекает остро.
В случае возникновения геморрагической сыпи наблюдается выраженность ее экссудативного компонента («набухшие» папулы) и склонность к генерализации, то есть сыпь покрывает практически всю поверхность кожи. Кроме того, для геморрагического васкулита в детском возрасте характерен ангионевротический отек (отек Квинке) и склонность к рецидивированию.
Диагностика заболевания начинается со сбора жалоб и изучения анамнеза болезни и жизни (перенесенные недавно инфекции, наличие хронических заболеваний, наследственность). Затем проводится тщательный осмотр больного, во время которого оценивается цвет кожных покровов, наличие/отсутствие геморрагических высыпаний, состояние крупных суставов, проводится пальпация живота и прочее.
Из лабораторных методов применяются следующие:
При малой степени активности или в начале болезни ОАК в пределах нормы. В последующем возможно повышение лейкоцитов (лейкоцитоз) и нейтрофилов (нейтрофиллез), снижение эритроцитов и гемоглобина вследствие геморрагических кровоизлияний в коже. Также возрастает СОЭ.
В случае развития почечного синдрома в ОАМ обнаруживают эритроциты (гематурия), белок (протеинурия) и цилиндры (цилиндрурия).
Определяется количество сиаловых кислот, фибриногена, гаптоглобулина, а-глобулинов и у-глобулинов. При геморрагическом васкулите их содержание повышается. Также определяют содержание холестерина, креатинина и мочевой кислоты и прочие показатели для выявления сопутствующей патологии.
- Моча по Зимницкому (снижение плотности мочи при почечном синдроме).
- Анализ кала
Смотрите так же: Простуда 5 месяцев ребенку
При абдоминальном синдроме в кале возможно определение крови, что указывает на кишечное кровотечение.
Определяются иммунологические комплексы класса А (увеличение). Возможно увеличение СРБ (С-реактивного белка), что характерно для аутоиммунных заболеваний.
- Коагулограмма (в пределах нормы).
- Кровь на вирусные гепатиты (В, С)
Определение иммуноглобулинов на гепатиты, которые могут дать начало развития заболевания.
Из инструментальных методов применяют:
- УЗИ почек (при почечном синдроме);
- УЗИ брюшной полости (при болях в животе);
- биопсия почек (при почечном синдроме) и кожи – повреждение мелких сосудов, выявление воспаления в них и разрушения стенок;
- эндоскопические методы (ФГДС, колоноскопия и бронхоскопия и другие).
Также помогают в диагностике заболевания и другие методы исследования:
- щипковая проба – возникновение подкожных геморрагий при сдавлении кожи;
- проба жгута – появление геморрагий при наложении на плечо жгута;
- манжеточная проба – при наложении манжеты тонометра и нагнетании в нее воздуха появляются подкожные кровоизлияния.
Терапией геморрагического васкулита занимается врач-ревматолог. При возникновении осложнений привлекаются врачи других специальностей (хирурги, нефрологи и прочие). Всех пациентов в остром состоянии и при рецидивировании процесса госпитализируют. Показан постельный режим, что способствует ограничению движений в конечностях, улучшению микроциркуляции и снижает вероятность увеличения кожных кровоизлияний. Также назначается гипоаллергенная диета. Из лекарственных препаратов назначаются следующие:
Базисная терапия
- прием энтеросорбентов (активированный уголь, энтеросгель и другие), что связывают токсины в кишечнике и выводят их из организма;
- дезагрегантные препараты (курантил, аспирин, трентал, тиклопидин) – предотвращают образование сгустков крови, улучшают микроциркуляцию;
- назначение антикоагулянтных препаратов (гепарин, фраксипарин) – улучшают реологию крови, повышают ее текучесть, снижают свертываемость и тромбообразование;
- прием антигистаминных препаратов (тавегил, кетотифен, кларитин) – предотвращают развитие аллергических реакций;
- инфузионное (внутривенное) вливание растворов – выведение вредных веществ из организма;
- прием глюкокортикоидов (преднизолон, метилпреднизолон) – обладают антигистаминным, противовоспалительным и иммуносупрессивным действием – эффективны при почечном и суставном синдромах;
- антибиотики и противомикробные препараты – для борьбы с инфекцией.
Дополнительная или альтернативная терапия
- прием нестероидных противовоспалительных препаратов (диклофенак, ибупрофен, индометацин) – действуют как жаропонижающие, купируют боль и подавляют воспаление – назначаются при суставном синдроме;
- прием некоторых витаминов – мембраностабилизаторы, укрепляют сосудистую стенку, предотвращают кровоизлияния (витамины А, Е, никотиновая кислота, группы В);
- цитостатики – купируют рост опухолевых клеток и угнетают работу иммунной системы, то есть подавляют аллергические реакции;
- плазмаферез и гемодиализ – очищение крови от вредных веществ и аллергических иммунокомплексов;
- препараты кальция – предупреждают вымывание солей кальция из организма.
Симптоматическое лечение
- спазмолитики (папаверин, но-шпа, спазган) – снижают тонус мышц вокруг поврежденных суставов, купируют боль;
- антацидные средства (альмагель, маалокс) – понижают кислотность желудочного сока, тем самым уменьшают риск повреждения слизистой желудка гормонами (преднизолон).
При возникновении хирургических осложнений геморрагического васкулита проводится оперативное лечение (аппендэктомия, резекция кишечника и прочее).
Ответ: В первую очередь следует исключить из употребления высокоаллергенные продукты, такие как яйца, шоколад, цитрусовые, кофе и какао, морская рыба и морепродукты, орехи. Также необходимо отказаться от жирной и жареной пищи. В диете должны преобладать молочные продукты с пониженной жирностью, тушеные и отварные блюда. Разрешаются зеленые яблоки, крупяные каши, индюшатина и крольчатина, растительные масла.
Ответ: Как правило, прогноз, особенно при легкой форме болезни, благоприятный. Тяжелое течение геморрагического васкулита чревато рецидивированием заболевания и возникновением осложнений (нефрит, осложненный почечной недостаточностью). При молниеносной форме высока вероятность летального исхода в течение нескольких дней после начала болезни.
Ответ: Диспансерный учет у взрослых после перенесенного заболевания не показан. Дети должны наблюдаться на протяжении двух лет. В первые полгода ежемесячно, следующие полгода раз в квартал, и последний год каждые 6 месяцев. Дети не должны заниматься спортом, им противопоказаны физиопроцедуры и инсоляция (пребывание на солнце).
Ответ: Да, заболевание может привести к возникновению кишечной непроходимости и перитониту, хронической почечной недостаточности, нарушению функций внутренних органов (сердце, печень), анемии и легочным кровотечениям, у детей возможно развитие геморрагических диатезов.
Тазобедренный сустав. Переломы шейки бедра
Тазобедренный сустав является одним из крупнейших суставов в человеческом организме. Его образует вертлужная впадина тазовой кости и головка бедренной кости. На краю вертлужной впадины есть хрящеобразная ткань, а сустав покрывает капсула, укрепляющая связки. Мышцы покрывают сустав со всех сторон.
Перелом шейки бедренной кости чаще всего происходит у людей, достигших пожилого возраста. Примерно в 90% случаев такая травма случается у людей преклонного возраста, причем, чаще всего страдают от этого женщины в годы постменопаузы. Переломы шейки бедра у пожилых людей ведет к тому, что пациент проходит курс лечения на протяжении нескольких месяцев, очень долго вынужден соблюдать постельный режим. Кроме того, после такой травмы у больного развиваются серьезные осложнения, которые примерно в трети случаев завершаются летальным исходом уже в первый год после перелома.
Как происходит перелом шейки бедра?
Как правило, перелом шейки бедра происходит у человека вследствие травмы, полученной в момент падения на бок. При этом сильнее всего травмируется именно на область тазобедренного сустава. Однако последствия такого падения не всегда выражаются именно таким переломом. Такую травму обуславливает и наличие других причин, так как этот сустав все же рассчитан на высокие нагрузки.
В то же время при занятиях спортом сломать шейку бедра сложно. Следовательно, такая травма у молодых людей наблюдается только в очень редких случаях, если речь идет об авариях, серьезных падениях и т.п.
Перелома шейки бедра человека чаще всего происходит у людей, страдающих остеопорозом. Этот недуг ведет к тому, что у больного постепенно вымываются из организма соли кальция, которые и отвечают за прочность костей. Развитие остеопороза у человека происходит вследствие нескольких причин. Это, прежде всего, слишком низкое поступление кальция в организм либо очень высокое расходование этого элемента. Кроме того, остеопороз — частый спутник женщин, возраст которых приближается к периоду постменопаузы. Именно в этот период жизни вследствие гормонального дисбаланса усиливается процесс вымывания кальция из ткани костей. Согласно медицинской статистике, остеопороз диагностируется у половины женщин, которым исполнилось 50 лет.
 После перелома шейки бедра человек в первую очередь чувствует боль в области паха. Такие симптомы, как правило, становятся более ярко выраженными, когда пострадавший человек начинает двигаться. Иногда такая боль является несильной, поэтому изначально человек сможет просто не обратить на нее внимания. Как следствие, человек может отказаться от помощи медиков, не считая травму серьезной.
После перелома шейки бедра человек в первую очередь чувствует боль в области паха. Такие симптомы, как правило, становятся более ярко выраженными, когда пострадавший человек начинает двигаться. Иногда такая боль является несильной, поэтому изначально человек сможет просто не обратить на нее внимания. Как следствие, человек может отказаться от помощи медиков, не считая травму серьезной.
Внешне симптомы такого перелома проявляются тем, что заметна ротация наружу той ноги, где произошел перелом шейки бедра. Это легко определяется по неестественному повороту стопы. Кроме того, пораженная нога становится короче на несколько сантиметров (как правило, на 2-3 см). Это явление — следствие сокращения мышц, происходящее после травмы. Поэтому при установлении диагноза врач осматривает пациента в положении лежа и отмечает, что нога становится короче.
Существует еще один симптом, который принято называть «симптомом прилипшей пятки». Дело в том, что пациент, у которого произошел перелом шейки бедра, не способен оторвать пятку от поверхности, на которой лежит. Если постучать по пятке на пораженной ноге, то боль усиливается.
Первая помощь при переломе шейки бедра
Успех лечения зависит не только от того, насколько правильно была проведена операция пострадавшему, но и от первой помощи, оказанной при подозрении на такой перелом. Кроме того, важна реабилитация после перелома шейки бедра, которая проводится врачами после операции, и правильный уход за таким больным.
Но сразу после травмы до приезда врачей первую помощь больному оказывают те, кто пребывает рядом с ним. Изначально человека нужно уложить в положение на спину, надежно зафиксировать шиной ту ногу, которая пострадала. После этого нужно вызвать врачей или доставить пострадавшего в медицинское учреждение. Возвращать ногу в правильное положение без специалистов нельзя ни в коем случае.
Виды переломов шейки бедра
 В современной медицине диагноз «перелом шейки бедра» ставится в трех случаях. Относительно легкий вариант — перелом в области большого вертела, который ограничивает бедренную кость и шейку бедра. Более тяжелый перелом — в области непосредственно шейки, которая соединяет бедренную кость и головку бедра. Но наиболее тяжелым случаем считается перелом в области головки бедренной кости.
В современной медицине диагноз «перелом шейки бедра» ставится в трех случаях. Относительно легкий вариант — перелом в области большого вертела, который ограничивает бедренную кость и шейку бедра. Более тяжелый перелом — в области непосредственно шейки, которая соединяет бедренную кость и головку бедра. Но наиболее тяжелым случаем считается перелом в области головки бедренной кости.
К тому же чем ближе происходит перелом головке кости, тем меньше шансов, что кость срастется правильно. Дело в том, что головка бедра располагается в относительно замкнутом пространстве. Поэтому при переломе очень часто происходит некроз.
Кроме того, определяется классификация переломов шейки бедра по месту возникновения: они подразделяются на медиальные и латеральные. Медиальный перелом происходит в области, где капсула сустава прикрепляется к бедру, а латеральный перелом — в области головки бедренной кости близко к самому суставу.
Перелом шейки бедра в пожилом возрасте очень часто провоцирует возникновение самых разнообразных осложнений у пациента. Наиболее частое осложнение — это пролежни, которые проявляются на теле в области крестца и ягодиц. Дело в том, что пациент после операции пребывает очень длительный период в состоянии постельного режима. Как следствие, сдавливаются мягкие ткани, и происходит нарушение кровотока. Позже образуются некроз тканей, который и называют пролежнем.
Ввиду продолжительного периода неподвижности больного может появиться еще одно серьезное осложнение — тромбоз глубоких вен ног.
Пожилые люди после перелома шейки бедра часто заболевают застойной гиподинамической пневмонией. Эта форма пневмонии очень плохо поддается терапии антибиотиками, и может в итоге привести к дыхательной и сердечнососудистой недостаточности. Следствием таких серьезных болезней может стать летальный исход.
Смотрите так же: У кого была чесотка у ребенка до года
Кроме описанных осложнений продолжительная неподвижность тела может привести к нарушению нормальных моторных функций кишечника человека. Следствием этого становятся хронические запоры. В свою очередь, продолжительные запоры ведут к серьезной интоксикации организма.
Еще одна категория осложнений — психо-эмоциональные нарушения. Такие больные, как правило, плаксивы, раздражительны, а иногда у них проявляется депрессивное состояние.
 Как проводить лечение перелома шейки бедра, специалист-ортопед определяет, учитывая индивидуальные особенности травмы, здоровья больного, присутствия других заболеваний.
Как проводить лечение перелома шейки бедра, специалист-ортопед определяет, учитывая индивидуальные особенности травмы, здоровья больного, присутствия других заболеваний.
Следует учесть, что при наличии у больного внутрикапсукльного перелома возможно ранение сустава отломками костей (так называемый вколоченный перелом). Такая ситуация — путь к развитию асептического некроза, поэтому необходимо обязательно проводить оперативное лечение с целью эндопротезирования тазобедренного сустава. После такой операции пациент восстанавливается относительно быстро, и уже через несколько дней ему назначают занятия лечебной физкультурой. Эндопротезирование имеет ряд других плюсов. Так, практически сразу после операции человек может двигать травмированной ногой. По прошествии нескольких дней он уже ходит с опорой.
Возможно проведение как тотального протезирования (проводится замена всего сустава), так и однополосного (проводится замена головки сустава). В случае проведении эндопротезирования осложнения наблюдаются очень редко — в 5-15 % случаев. Как правило, суть таких осложнений состоит в необходимости коррекции неправильно подобранного протеза. Швы после операции снимаются через 7-10 дней.
В период реабилитации (на протяжении около 3 месяцев) нужно четко придерживаться рекомендаций врача. Важно заниматься лечебной физкультурой, ограничивать нагрузки на ногу, правильно класть ногу в положении лежа, сидя.
Если у пациента диагностирован внекапсульный перелом, то в данном случае хирургическое лечение состоит в проведении остеосинтеза. Суть такой операции — фиксация места перелома с использованием металлического штифта. Такое вмешательство дает возможность значительно сократить период постельного режима, а, следовательно, и осложнения развиваются реже. При осеосинтезе восстановительный период продолжается около 4-5 месяцев. Этот метод все же не является полностью надежным, так как всегда существует риск того, что кости не срастутся. Следовательно, остеосинтез не проводят пациентам, которым уже исполнилось 60 лет.
 Практикуются и консервативные методы лечения таких переломов. Их целесообразно применять, если у пожилого пациента есть ряд сопутствующих заболеваний. Учитывая возраст больного, врачи могут сомневаться в успехе такой операции, поэтому принимают решение о проведении консервативной терапии. Такое лечение состоит в обеспечении состояния неподвижности либо в проведении скелетного вытяжения поврежденной конечности. При таком лечении перелом может срастись не раньше, чем через 6-8 месяцев после того, как было начато лечение.
Практикуются и консервативные методы лечения таких переломов. Их целесообразно применять, если у пожилого пациента есть ряд сопутствующих заболеваний. Учитывая возраст больного, врачи могут сомневаться в успехе такой операции, поэтому принимают решение о проведении консервативной терапии. Такое лечение состоит в обеспечении состояния неподвижности либо в проведении скелетного вытяжения поврежденной конечности. При таком лечении перелом может срастись не раньше, чем через 6-8 месяцев после того, как было начато лечение.
В этот период очень важно, чтобы человек очень строго придерживался постельного режима. Следовательно, необходим тщательный уход за таким пациентом. Всегда нужно помнить о негативных последствиях продолжительного периода неподвижности, которые выражаются образованием пролежней и другими осложнениями. Необходимо учесть и тот факт, что у пожилого человека такой перелом срастается намного дольше, чем у молодого пациента.
Туберкулез – это болезнь инфекционного характера, возникновение которой провоцируют микобактерии туберкулеза. В процессе развития заболевания проявляется клеточная аллергия, специфические гранулемы в ряде органов и тканей, а также полиморфная клиническая картина.
О туберкулезе было известно еще в самые древние времена. И на данный момент его распространение является очень серьезной проблемой с медицинской и социальной точки зрения. Согласно статистике, каждый год в мире болеют туберкулезом около восьми миллионов людей, при этом три миллиона больных умирают. Заболеваемость повысилась в последние годы. Специалисты называют несколько причин, которые привели к подобной ситуации. Это общее снижение уровня жизни людей, которое негативно влияет на качество питания; ухудшение качества и уменьшение количества мероприятий, направленных на борьбу с туберкулезом; а также возникновение новых штаммов, которые проявляют высокую устойчивость к специфической терапии.
Причины туберкулеза
Туберкулез возникает как следствие воздействия на человеческий организм микобактерии. По статистике, примерно в 92% случаев болезнь провоцирует бактерия Mycobacterium tuberculosis, в остальных случаях она возникает под воздействием М. bovis. Характерной особенностью возбудителя туберкулеза является форма палочки. Данная бактерия – это аэробный организм. Наиболее оптимальная температура для ее существования — +38 °С. Она хорошо прорастает на средах, которые содержат яйцо, картофель, молоко, глицерин. Возбудитель туберкулеза проявляет высокую устойчивость к действию разнообразных факторов, он не погибает при воздействии спиртов, кислот, щелочей. Однако под прямыми солнечными и ультрафиолетовыми лучами возбудители туберкулеза погибают уже через несколько минут. При температуре 70 °С гибель наступает через 30 минут, а в процессе кипячения возбудитель гибнет уже через пять минут. Также губительное воздействие на него оказывают ряд средств, используемых для дезинфекции: 5 % раствор формалина, 5 % раствор карболовой кислоты, 2 % раствор хлорной извести.
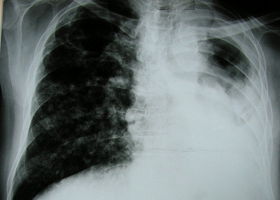 Признаки туберкулеза проявляются одинаково часто у людей разного возраста, как у новорожденных, так и у пожилых пациентов. Основными источниками распространения инфекции, как правило, становятся больные люди, а также мясо и молоко от животных, которые больны туберкулезом. Наиболее часто туберкулез передается воздушно-капельным путем. В более редких случаях возможен алиментарный путь передачи. Существует также возможность заражения трансплацентарным путем, когда инфекция передается плоду от беременной женщины. В качестве факторов, способствующих передаче инфекции, следует назвать продолжительный контакт с носителем бактерий, существование в неудовлетворительных социально-бытовых условиях, плохое питание, сбои в функционировании иммунной системы. Контагиозность не является высокой и напрямую зависит от того, в каком состоянии пребывают защитные силы организма. Для распространения туберкулеза не имеет значения сезонность и периодичность.
Признаки туберкулеза проявляются одинаково часто у людей разного возраста, как у новорожденных, так и у пожилых пациентов. Основными источниками распространения инфекции, как правило, становятся больные люди, а также мясо и молоко от животных, которые больны туберкулезом. Наиболее часто туберкулез передается воздушно-капельным путем. В более редких случаях возможен алиментарный путь передачи. Существует также возможность заражения трансплацентарным путем, когда инфекция передается плоду от беременной женщины. В качестве факторов, способствующих передаче инфекции, следует назвать продолжительный контакт с носителем бактерий, существование в неудовлетворительных социально-бытовых условиях, плохое питание, сбои в функционировании иммунной системы. Контагиозность не является высокой и напрямую зависит от того, в каком состоянии пребывают защитные силы организма. Для распространения туберкулеза не имеет значения сезонность и периодичность.
Чаще всего заразиться туберкулезом рискуют определенные группы населения. В первую очередь могут заболеть туберкулезом носители ВИЧ-инфекции и люди, болеющие другими недугами, ослабляющими иммунитет человека. Также высокий риск заражения у тех, кто тесно контактирует с больными туберкулезом, у людей, не проходящих вовремя медицинское обследование, у наркоманов, алкоголиков, людей без постоянного места жительства. Риск заражения есть также у граждан, посетивших страны, где имеет место высокая концентрация случаев данной болезни в активной форме.
Несмотря на то, что туберкулез не принято относить к высококонтагиозным болезням, до пятидесяти процентов людей, которые имеют тесный контакт с бактериовыделителями, заражаются инфекцией. Однако заражение туберкулезом еще не значит, что заболевание будет развиваться. Манифестная форма туберкулёза проявляется только в 5-15% случаев, в иных случаях заражения у людей происходит формирование нестерильного иммунитета.
Чаще всего источник инфекции определить не удается. Еще одна особенность туберкулеза у детей: чем моложе зараженный ребенок, тем выше риск развития туберкулеза.
Развитие туберкулеза
 Туберкулез легких и внелегочный туберкулез развивается в три этапа. В первую очередь происходит инфицирование человека, далее в определенном органе развивается первичный очаг болезни, после чего болезнь прогрессирует, и у человека появляются новые симптомы туберкулеза.
Туберкулез легких и внелегочный туберкулез развивается в три этапа. В первую очередь происходит инфицирование человека, далее в определенном органе развивается первичный очаг болезни, после чего болезнь прогрессирует, и у человека появляются новые симптомы туберкулеза.
После инфицирования возбудитель постепенно проникает в лимфатические и кровеносные сосуды и распространяется по всему организму человека. Через четыре-восемь недель после инфицирования у человека уже наблюдаются положительные туберкулиновые пробы.
Основной особенностью туберкулезной инфекции является возможность сохранения способного к жизни возбудителя болезни в первичном очаге. В жизнеспособном состоянии он может пребывать много лет, а в некоторых случаях — и до конца жизни человека. В свою очередь, после существенного снижения иммунитета вследствие ряда болезней очаги могут перейти в активную стадию, и у человека проявляются признаки туберкулеза.
Симптомы туберкулеза
Проявления симптомов туберкулеза напрямую зависят от того, где именно в организм внедряются микобактерии, имеют ли место осложнения, а также от других факторов. Туберкулез развивается достаточно медленно, иногда недуг может длиться даже десятилетиями.
Симптомы туберкулеза не проявляются у людей, у которых развился скрытый туберкулез. Следовательно, болезнь они не распространяют. У больных активной формой туберкулеза симптомы зависят от того, где именно развивается инфекция – в легких либо в других частях тела. Туберкулез легких проявляется у человека постепенно и может развиваться на протяжении нескольких недель и даже месяцев. В данном случае человек может замечать появление нескольких симптомов болезни, но при этом даже не догадываться об ее развитии. При данной форме туберкулеза одним из главных признаков болезни является кашель, при котором отхаркивается густая слизь, иногда с примесями крови. Такой кашель продолжается более двух недель. Кроме того, признаками туберкулеза легких являются озноб и жар по вечерам, лихорадка. Человек постоянно чувствует себя ослабленным и уставшим, он теряет аппетит, соответственно, быстро уменьшается масса тела. Кроме того, больного беспокоит сильная одышка и болевые ощущения в груди.
Туберкулез у детей и подростков чаще всего проявляется в первичной форме и развивается после заражения бактериями туберкулеза организма, до того не инфицированного. Наиболее часто среди форм первичного туберкулеза встречается туберкулез внутригрудных лимфатических узлов. В процессе развития туберкулеза чаще всего происходит поражение легких больного. В то же время внелегочные формы недуга проявляются как следствие гематогенной диссеминации инфекции туберкулеза из первичного очага. В данном случае у больного имеют место преимущественно симптомами интоксикации организма, а признаки воспалительного процесса локального характера выражены значительно в меньшей степени.
При этом, чем меньше возраст ребенка, тем более высокий риск возникновения тяжелых локальных и генерализованных форм заболевания.
Формы туберкулеза
 Наиболее часто проявляются следующие формы туберкулеза у детей и взрослых.
Наиболее часто проявляются следующие формы туберкулеза у детей и взрослых.
Туберкулезная интоксикация. Данная форма чаще всего проявляется у подростков и детей. Как правило, болезнь возникает у детей дошкольного возраста, а также у младших школьников. Для заболевания характерно проявления раздражительности, утомляемости, проблем с аппетитом и сном. В процессе осмотра специалист обращает внимание на бледную кожу, снижение веса, микрополиадению. Иногда при данной форме болезни возможно проявление узловатой эритемы, воспаления конъюнктивы и роговицы, реактивного артрита и др. При диагностике в данном случае наиболее важным является обнаружение виража туберкулиновых проб. Процесс развития инфекции может продолжаться годами, волнообразно. Иногда возможно самостоятельное излечение и формирование иммунитета.
Смотрите так же: История болезни пневмония легких
Первичный туберкулезный комплекс. Такая форма туберкулеза до начала развития осложнений протекает без симптомов. Его можно обнаружить исключительно в процессе обследования с помощью рентгена. Однако в качестве осложнений болезни возможно развитие пневмонии и др. Если течения недуга благоприятно, то у больного проявляется кальцификация казеозного очага в легких и лимфатических узлов. Если течение осложнено, то может развиться гематогенная диссеминация, лимфогенная диссеминация, а также образоваться каверна.
Туберкулезный бронхаденит. Данная форма болезни называется также туберкулезом внутригрудных лимфатических узлов. Это наиболее часто проявляемая локальная форма первичного туберкулеза у детей. Вследствие увеличения лимфоузлов сдавливается трахеобронхиальне дерево. Если у больного имеет место выраженный бронхаденит, то проявлениями заболевания будет осиплый голос, коклюшеподобный кашель, наличие признаков острой либо хронической интоксикации. В процессе развития недуга увеличиваются лимфатические узлы, расширяется венозная сеть под кожей груди и др. Чтобы подтвердить диагноз, необходимо рентгенологическое исследование и бронхоскопия. В качестве осложнения данного состояния может нарушиться проходимость бронхов, развиться плеврит, туберкулез бронхов. Если течения недуга благоприятно, то у больного проявляется кальцификация лимфатических узлов. Если течение осложнено то может развиться гематогенная диссеминация, лимфогенная диссеминация, а также образоваться каверна.
Диссеминированный туберкулез легких. Болезнь возникает как следствие обширного гематогенного распространения инфекции туберкулеза. Началом болезни, как правило, является фебрильная лихорадка, после чего очень быстро возникают проявления интоксикации. Человек жалуется на сухой кашель и одышку. Диагностика туберкулеза легких проводится методом рентгенографии. В то же время исследование мокроты часто результатов не приносит ввиду отсутствия там микобактерий. Также диагноз подтверждает трансбронхиальная биопсия. Осложнениями данного состояния могут стать анемия, сердечно-легочная недостаточность, гематогенные отсевы в разные органы и др.
Туберкулез мочевых и половых органов. На сегодняшний день именно данная форма внелегочного туберкулеза является наиболее широко распространенной. Это заболевание также определяют как туберкулез почек, ведь именно эти органы в данном случае поражаются чаще всего. Признаки туберкулеза почек сходны с симптомами неспецифического воспаления мочевой системы. Диагноз устанавливается путем исследования бактериологического посева мочи, модифицированных туберкулиновых проб, анализа крови и других исследований мочевых путей и почек. В качестве осложнения туберкулеза почек может развиться стриктура мочеточников, кавернозный туберкулез почки. Если лечение проведено вовремя, исход заболевания будет благоприятным. В случае неадекватной терапии возможно развитие пионефроза и, как следствие, при туберкулезе почек происходит удаления почки.
Туберкулез костей и суставов. Очень часто туберкулез костей и суставов поражает детей в раннем возрасте. При туберкулезе костей чаще всего происходит поражение средних отделов позвоночника. Вследствие эрозии передней поверхности тел позвонков они постепенно спадают, и в итоге развивается выраженный кифоз без сколиоза. При туберкулезе костей больной жалуется на заметное ограничение подвижности, болевые ощущения, отек отделов позвоночника, которые были поражены. Если туберкулез костей и суставов прогрессирует, то далее патологический процесс переходит на нижележащие отделы позвоночника. Наиболее часто туберкулез поражает коленный и тазобедренный суставы. Особенностью туберкулеза костей и суставов является то, что проявление деструкции костной и хрящевой тканей выражается позже. Следовательно, в процессе рентгенологического исследования изменений позвоночника и суставов можно не обнаружить. Поэтому при диагностике важно выявить первичный очаг инфекции. Вследствие данного заболевания у больного часто образуется горб, контрактура пораженного сустава, и, как следствие, ранняя инвалидизация.
Туберкулезный менингит. Редко встречающаяся форма туберкулеза, которая часто возникает у детей в раннем возрасте. Изначально у ребенка начинает меняться поведение, проявляется ряд симптомов общего недомогания, субфебрильная лихорадка. В процессе развития недуга ребенок страдает от светобоязни, головной боли, сонливости, судорог. Позже поражаются черепные нервы, развивается кома. В качестве осложнений при туберкулезном менингите возможен гипертензионно-гидроцефальный синдром, отек мозга. Если не лечить это заболевание, летальный исход наступает неизбежно.
Туберкулез кожи. Заболевание возникает как следствие проникновения в кожу туберкулезных микобактерий. Туберкулез кожи практически всегда проявляется как вторичное эндогенное заболевание. Как правило, возбудитель попадает в кожу из очагов туберкулеза лимфогематогенным путем. Через повреждения кожи инфекция проникает очень редко. Туберкулез кожи может иметь очаговые и диссеминированные формы. Диагностика туберкулеза кожи проводится путем изучения анамнеза, проведения туберкулиновых проб, выделения туберкулезных микобактерий и других исследований, которые назначаются в индивидуальном порядке. Существуют также разновидности туберкулеза, поражающие другие органы.
Диагностика туберкулеза
 Чтобы качественно провести диагностику активного легочного туберкулеза, специалист в первую очередь изучает историю болезни пациента, проводит его физическое обследование. Диагностика туберкулеза предполагает тщательное изучение симптомов – наличие кашля, лихорадки, усталости и т.п. Также осуществляются исследования посева мокроты. В данном случае точная диагностика туберкулеза проводится именно при изучении результатов такого исследования. Чтобы выбрать наиболее эффективные препараты для лечения туберкулеза, следует провести тест на бактериях.
Чтобы качественно провести диагностику активного легочного туберкулеза, специалист в первую очередь изучает историю болезни пациента, проводит его физическое обследование. Диагностика туберкулеза предполагает тщательное изучение симптомов – наличие кашля, лихорадки, усталости и т.п. Также осуществляются исследования посева мокроты. В данном случае точная диагностика туберкулеза проводится именно при изучении результатов такого исследования. Чтобы выбрать наиболее эффективные препараты для лечения туберкулеза, следует провести тест на бактериях.
Кроме того, при подозрении на туберкулез проводится рентген грудного отдела. Такое исследование назначают, если туберкулиновая кожная проба положительная, либо наблюдается неоднозначная реакция на такую пробу, а также если у пациента есть симптомы активного туберкулеза.
При подозрении на латентную легочную форму туберкулеза его наличие показывает туберкулиновая кожная проба. Также диагностика туберкулеза в данном случае предусматривает проведение специального анализа крови.
Чтобы установить диагноз при внелегочном туберкулезе, необходимо провести целый ряд анализов и исследований. В зависимости от конкретной ситуации диагностика туберкулеза может включать проведение биопсии, посева мочи, исследование цереброспинальной жидкости, МРТ, компьютерной томографии.
Также в процессе диагностики туберкулеза легких и внелегочных форм очень часто назначают проведение теста на наличие ВИЧ-инфекции и анализ на гепатит.
Целый ряд дополнительных анализов проводится уже во время лечения туберкулеза.
Кроме того, проведение регулярных обследований на наличие заболевания рекомендуют проводить для тех категорий людей, у которых существует повышенный риск заражения туберкулезом.
Раннее выявление туберкулеза у детей основывается на исследовании уровня специфической сенсибилизации, который развивается как следствие инфицирования микобактериями. Для этого проводятся туберкулиновые пробы — внутрикожные пробы Манту. Стандартный раствор Туберкулина вводится во внутреннюю поверхность предплечья. Спустя несколько суток на месте, куда был введен туберкулин, проявляется гиперемия с папулой в центре. Реакцию Манту определяют по величине папулы. Проведение реакции Манту производится детям в возрасте от 1 года до 18 лет ежегодно. Если реакция Манту положительная, ребенку необходимо пройти обследование у фтизиатра.
Лечение туберкулеза
 Лечение туберкулеза проводится врачом-фтизиатром совместно с врачами других специальностей. Основным методом лечения туберкулеза на сегодняшний день является этиотропная химиотерапия. При проведении такой терапии обязательно учитывается возраст больного, форму заболевания, активность процесса. Очень важно при лечении туберкулеза обратить внимание на правильный режим питания, физические нагрузки, образы жизни в целом. Лечение туберкулеза – процесс очень длительный, поэтому требует терпения. Так, все этапы лечения недуга могут занять около 18 месяцев.
Лечение туберкулеза проводится врачом-фтизиатром совместно с врачами других специальностей. Основным методом лечения туберкулеза на сегодняшний день является этиотропная химиотерапия. При проведении такой терапии обязательно учитывается возраст больного, форму заболевания, активность процесса. Очень важно при лечении туберкулеза обратить внимание на правильный режим питания, физические нагрузки, образы жизни в целом. Лечение туберкулеза – процесс очень длительный, поэтому требует терпения. Так, все этапы лечения недуга могут занять около 18 месяцев.
При проведении химиотерапии, как правило, назначают два и более препарата. Существует определенная классификация препаратов с противотуберкулезным действием: в зависимости от эффективности воздействия их делят на три группы.
При лечении специалист учитывает, что все средства с противотуберкулезным действием имеют ряд побочных эффектов, следовательно, принимать их нужно строго по назначенному режиму.
Оперативные методы лечения применяются в основном больным с костно-суставным туберкулезом, а также больным туберкулезом почек. Кроме того, лечение туберкулеза предусматривает применение ряда мероприятий, которые укрепляют защитные силы организма.
Профилактика туберкулеза
 Профилактика туберкулеза предусматривает, в первую очередь, защиту от заражения активной формой недуга. Для этого нежелательно длительное время находиться в тесном помещении с людьми, болеющими активным туберкулезом. Людям, находящимся в местах скопления больных, в качестве профилактики туберкулеза следует носить защитные маски для лица и соблюдать все правила гигиены. Нельзя допустить перехода латентной формы заболевания в активную. Профилактика туберкулеза у детей предусматривает защиту от инфицирования. Для этого должно регулярно проводиться обследование всех, кто работает в детских заведениях.
Профилактика туберкулеза предусматривает, в первую очередь, защиту от заражения активной формой недуга. Для этого нежелательно длительное время находиться в тесном помещении с людьми, болеющими активным туберкулезом. Людям, находящимся в местах скопления больных, в качестве профилактики туберкулеза следует носить защитные маски для лица и соблюдать все правила гигиены. Нельзя допустить перехода латентной формы заболевания в активную. Профилактика туберкулеза у детей предусматривает защиту от инфицирования. Для этого должно регулярно проводиться обследование всех, кто работает в детских заведениях.
Профилактика туберкулеза у детей предусматривает обязательное проведение вакцинации БЦЖ, а также химиопрофилактики заболевания.
Кроме того, с целью профилактики туберкулеза проводятся массовые обследования населения путем проведения флюорографии. Раннее выявление признаков туберкулеза позволяет начать лечение на начальных этапах и сделать его максимально эффективным.
Не менее важно принять все меры для укрепления иммунной системы. В данном случае важен здоровый образ жизни, правильное и регулярное питание, полный отказ от курения, наркотиков, злоупотребления спиртными напитками.
