Содержание статьи:
- 1 Как выглядит лишай у человека, фото, признаки и лечение
- 2 Пути заражение лишаем
- 3 Стригущий лишай
- 4 Опоясывающий лишай
- 5 Красный плоский лишай
- 6 Отрубевидный лишай
- 7 Чешуйчатый лишай (псориаз)
- 8 ОПОЯСЫВАЮЩИЙ ГЕРПЕС (Лишай)
- 9 Стригущий лишай у человека — симптомы и лечение, фото
- 10 Симптомы стригущего лишая у человека
- 11 Хроническая форма
- 12 Стригущий лишай у человека: фото начальная стадия
- 13 Лечение стригущего лишая у человека
- 14 Что делать, если чешется тело и появляются волдыри?
- 15 Причины появления зудящих волдырей
- 16 Волдыри на теле фото
- 17 Вирусные инфекции и появление волдырей
- 18 Крапивница (уртикария)
- 19 Лечение крапивницы и других аллергических дерматозов
- 20 Когда возникает боль под правым ребром?
- 21 Боль под правым ребром спереди
- 22 Боль под правым ребром сзади
- 23 Тупая, ноющая боль
- 24 Острые и тупые боли в правом подреберье при вегетососудистой дистонии
- 25 Боль под правым ребром у здоровых людей
- 26 Что делать при возникновении боли под правым ребром?
Как выглядит лишай у человека, фото, признаки и лечение
Лишай – группа заболеваний, которые могут быть вызваны разными возбудителями (вирусами или грибами). Общими у этих болезней являются симптомы: изменение участков кожного покрова, пятна, папулы, шелушение и т.д. В большинстве случаев эти кожные болезни не ухудшают общее состояние человека за некоторыми исключениями. Но, несмотря на это, лишай у человека необходимо лечить, даже если он не доставляет никаких физических неудобств.
Пути заражение лишаем
Наиболее часто болеют лишаем в зрелом возрасте – от 40 до 70 лет. Это вызвано многими факторами, например, снижением иммунитета, хроническими заболеваниями, большим количеством стресса.
Дети могут заболеть лишаем после контакта с больными животными или людьми. Также возникновение лишая у детей может быть вызвано снижением иммунитета, приемом антибиотиков или антигистаминных медикаментов длительное время.
Возбудители лишая – грибы и вирусы. Заразиться ими можно от другого человека, от животных, от предметов быта. Иногда они живут на коже человека и проявляют себя при благоприятных условиях.
Стригущий лишай
Стригущий лишай – это грибковое заболевание, которое может проявляться и на волосистой части головы, и на всем теле. У этого вида лишая есть разные названия: трихофития, микроспория (по названию грибков-возбудителей), дерматомикоз, дерматофитоз. Очень часто дети заражаются стригущим лишаем от домашних животных.
На волосистой части головы заболевание проявляется следующим образом. Сначала появляются небольшие круглые очаги, в которых заметно поредение волос. Кожа краснеет и покрывается маленькими чешуйками, шелушиться. Со временем волосы на этом участке обламываются на высоте 1-3 миллиметра от кожи.
Участок со стригущим лишаем через некоторое время стает больше. По краям его можно заметить небольшие высыпания, иногда с жидкостью внутри. Засыхая, высыпания превращаются в желтый ободок вокруг очага заболевания. Таких очагов может быть несколько, иногда это один большой участок.
На коже. Болезнь может проявляться и на коже без волос. В этом случае важно не перепутать его с другими видами лишаев, поскольку лечение у них может быть разным. Проявляется дерматомикоз в виде круглых пятен на лице, шее, на руках, ногах и на туловище.
Пятна лишая у человека могут быть достаточно большими по размеру и разрастаться со временем. Они имеют ярко-красный контур, который состоит из маленьких высыпаний и бугорков. Посередине кожа покрыта светлыми, иногда серыми, чешуйками. Она шелушится. В отличие от волосистой части головы, проявления лишая на коже без волос сопровождаются зудом и дискомфортом.
Если не лечить проблему, пятна на любом участке тела будут увеличиваться. Со временем болезнь стает хронической. Особенно важно вовремя вылечить дерматомикоз девочкам и женщинам, так как именно они более склонны к хронической форме стригущего лишая.
Для уточнения диагноза необходимо сделать соскоб на бактериальный анализ, с помощью которого будет определен гриб-возбудитель. Обычно лечение стригущего лишая проводят снаружи и изнутри. Местное лечение состоит из противогрибковых и дезинфицирующих кремов. Также необходимо принимать внутрь противогрибковые препараты. Также необходимо принимать витамины и средства, улучшающие микроциркуляцию крови.
Опоясывающий лишай
Это заболевание называют еще герпетическим лишаем. Он возникает преимущественно у взрослых и пожилых людей вследствие вируса герпеса, который у детей вызывает ветрянку. Вирусом можно заразиться или он может быть уже внутри организма и ждать снижения иммунитета, чтобы проявиться.
Опоясывающий дерматоз проявляется на коже, преимущественно, на туловище в зоне ребер. Обычно высыпания возникают с одной стороны туловища по ходу межреберных нервов. Сначала кожа краснеет и немного опухает. Спустя несколько дней появляются прыщи, которые наполняются прозрачно жидкость. Когда они лопаются и засыхают, то превращаются в желтые корочки. На месте высыпаний могут оставаться светлые пятна.
Характерно, что болезнь сопровождается сильной болью, поскольку поражает периферические нервные окончания человека. Часто сначала возникает боль в теле, в ребрах, потом появляются высыпания. Спустя некоторое время прыщи исчезают, а боль может остаться.
О том, стоит ли лечить опоясывающий лишай в домашних условиях, существуют разные мнения. Необходимо обратиться к врачу в следующих случаях.
- Если есть серьезные хронические проблемы со здоровьем.
- Если заболел человек в зрелом возрасте и тяжело переносит болезнь. В этом случае необходимо назначить препараты против болезненных симптомов.
- Если заболевание проходит с осложнениями: симптомы не исчезают на протяжении месяца, высыпания превращаются в большие участки, наполненные гноем, самочувствие ухудшается.
Существуют серьезные осложнения опоясывающего лишая: пневмония, паралич, поражения глаз, менингоэнцефалит. Если болезнь проходит тяжело, проконсультируйтесь с врачом, чтобы уберечь себя от осложнений герпетического лишая.
Розовый лишай, или болезнь Жибера, может возникнуть в любом возрасте. Медицине подлинно неизвестно, что является ее возбудителем. Также расходятся мнения о том, можно ли заразиться лишаем этого типа от заболевшего человека.
Проявляется болезнь следующим образом: на коже появляется круглое пятно с яркими розовыми контурами. Оно называется материнской бляшкой. В середине бляшки кожа может слегка шелушиться и иметь вид небольших чешуек.
Спустя время на теле появляются пятна поменьше, иногда совсем маленькие. Они проявляются на плечах, на спине и груди, на руках и ногах. Бывает, что проявляется только одно большое пятно. Больного может беспокоить зуд, болезненные ощущения, усталость, ухудшение общего самочувствия.
Спустя месяц или полтора заболевание проходит самостоятельно. Сначала улучшается общее состояние, исчезают пятна из кожного покрова.
Обычно лечение розового лишая не требуется. Если человека очень беспокоит зуд, дерматолог может назначить антигистаминные препараты. Важным условием быстрого выздоровления является здоровое питание. Исключите из рациона алкогольные напитки, крепкий чай им кофе, жирные и жареные продукты, а также сладости и шоколад.
Красный плоский лишай
Красный плоский лишай может быть вызван стрессами, снижением иммунитета, хроническими очаги инфекции в организме (например, хронический гайморит). Иногда этот вид лишая возникает вследствие длительных аллергических раздражений.
Проявляется красный плоский лишай многоугольными пятнами на коже красного и лилового цвета. Они могут находиться на разных участках тела, но наиболее часто появляются в местах сгибов: на локтях и под коленями, в паху, под мышками. Пятна на коже могут сливаться в большие участки, которые называются бляшки. Они чешутся и причиняют дискомфорт.
Иногда красный плоский грибок проявляется сильным шелушением кожи, которая приобретает чешуйчатый вид. Обычно это овальные или круглые пятна с белыми бляшками.
В большинстве случаев лишай проявляется и на слизистой оболочке во рту, иногда бывают поражены ногти. В полости рта появляются болезненные пятна белого или красного цвета, напухают десны. Чувствуется острая боль в раздраженных местах во время еды и питья. Если поражены ноги, они становятся ломкими, более грубыми. На ногтях появляются глубокие канавки. В запущенных случаях ногтевая пластинка может отойти от пальца.
Лечение красного плоского лишая состоит, прежде всего, из устранения очага инфекции, аллергии и других причин. Также назначаются гормональные маги для снятия симптомов воспаления, зуда и т.д. Иногда назначаются антигистаминные препараты. Если такое лечение не дает результатов, используют более серьезные способы, такие как иммунодепрессанты.
Поскольку это хроническое заболевание, через некоторое время его симптомы могут возникать снова. Для профилактики заболевания необходимо лечить другие хронические болезни и очаги инфекции в организме человека, принимать витамины, избегать аллергенов в еде и окружающей среде.
Отрубевидный лишай
У этого заболевания существует много названий: солнечны, пятнистый, трубчастый, цветной, разноцветный дерматозы. Обычно он возникает у подростков и мужчин, больше распространен в теплом климате. Вызывают заболевание несколько видов дрожжеподобных грибов. Оно является заразным при условии использования общих гигиенических принадлежностей: полотенец, постельного белья и т.д.
Начинается болезнь с появления пятен и высыпаний темно-красного или коричневого цвета. Они появляются преимущественно на шее, на груди, спине, иногда поражают предплечья. Пятна могут немного шелушиться. Человека беспокоят и другие симптомы: зуд, повышенная потливость, дискомфорт.
Характерно, что участки кожи с высыпаниями становятся более светлого оттенка, чем остальная здоровая кожа. Возбудитель на клеточном уровне негативно влияет на способность кожи вырабатывать меланин под воздействием солнечных лучей. Если заболевание прогрессирует, пораженные участки становятся похожи на кожу леопарда. Кожа остается пятнистой даже спустя несколько месяцев после выздоровления.
Способы лечения
Лечение отрубевидного лишая у человека состоит из местного использования противогрибковых средств на пораженную кожу. Обязательно проконсультируйтесь у дерматолога, чтобы узнать, как лечить лишай в каждом конкретном случае. Если болезнь проходит в острой форме, возникает необходимость принимать противогрибковые средства внутрь. Также врач может назначить средства для восстановления пигментации кожи.
Смотрите так же: Какие лекарства можно кормящей маме при гриппе
Читайте также, как выбрать мазь от лишая у человека.
Чешуйчатый лишай (псориаз)
Чешуйчатый лишай или псориаз – это неинфекционное кожное заболевание, которое имеет несколько форм: бляшечная, каплевидная, пустулезная. Псориаз может возникнуть вследствие генетической предрасположенности, после гормональных сбоев, на фоне хронических болезней и т.д.
Бляшечная форма чешуйчатого лишая начинается появлением небольших круглых папул красного цвета. Со временем они увеличиваются в размерах и объединяются в большие пятна. Пораженная кожа шелушиться и чешется. Целостность таких образований можно легко нарушить простыми механическими действиями, например, растиранием полотенцем.
Пустулезный псориаз возникает обычно на ладонях и стопах. На этих участках появляются папулы, наполненные светлой жидкостью. Это очень болезненные образования, которые мешают человеку полноценно функционировать. При каплевидной форме псориаза на коже появляются красные пятна каплевидной формы, которые чешутся и шелушатся.
Заболевание проявляется следующими симптомами:
- зуд;
- болезненные ощущения;
- истончение, сухость кожи;
- растрескивание и шелушение кожи.
Лечение и профилактика псориаза
Это хроническое заболевание, которое до конца вылечить невозможно. Использование лекарственных препаратов направлено на устранение острых болезненных ощущений и переход лишая в стадию ремиссии.
Для лечения используются гормональные крема и мази местного действия, которые дают хороший результат за короткое время. Также назначаются седативные препараты для стабилизации нервной системы, необходим прием витаминов и общеукрепляющих средств.
Как лечить лишай в домашних условиях, чтобы не было рецидивов? Помимо медикаментозного лечения обострений необходимо всегда придерживаться диеты, использовать народные средства для регенерации кожи (алоэ, каланхоэ, сок подорожника).
Профилактика обострений псориаза состоит из правильного питания, здорового образа жизни без вредных привычек. Используйте качественные гигиенические и косметические средства. Необходимо вовремя лечить проблемы внутренних органов, особенно желудочно-кишечного тракта.
Если на коже проявляются высыпания, бляшки странного цвета и формы, папулы, заполненные гноем, своевременно обращайтесь к дерматологу. Наряду с возникновением лишая может проявиться и инфекционное заболевание, например, заражение стафилококками. В таком случае самостоятельное лечение может привести только к ухудшению ситуации с кожей.
Самостоятельное лечение лишая в домашних условиях может привести к перерастанию дерматоза в хроническую форму. Кроме того, некоторые грибы становятся устойчивыми к определенному виду лекарств, которые вы использовали ранее. Чтобы максимально быстро и эффективно устранить лишай, проконсультируйтесь с дерматологом.
ОПОЯСЫВАЮЩИЙ ГЕРПЕС (Лишай)
• ЧТО ТАКОЕ ОПОЯСЫВАЮЩИЙ ЛИШАЙ?
• ОПОЯСЫВАЮЩИЙ ГЕРПЕС И ВИЧ
• КАК ПЕРЕДАЕТСЯ ОПОЯСЫВАЮЩИЙ ГЕРПЕС?
• КАК ЛЕЧИТЬ ОПОЯСЫВАЮЩИЙ ГЕРПЕС?
• КАК ПРЕДОТВРАТИТЬ ОПОЯСЫВАЮЩИЙ ГЕРПЕС?
• ОСНОВНЫЕ МОМЕНТЫ
ЧТО ТАКОЕ ОПОЯСЫВАЮЩИЙ ЛИШАЙ?
Опоясывающий герпес — очень болезненное заболевание, вызванное тем же вирусом герпеса, который является причиной ветряной оспы (вирус опоясывающего лишая и ветряной оспы). Как и другие вирусы герпеса, вирус опоясывающего лишая и ветряной оспы имеет первоначальную инфекционную стадию (ветряная оспа), которая сменяется латентной стадией. Затем вирус без предупреждения снова активизируется. В конечном итоге опоясывающий лишай развивается примерно у 20% людей из тех, у кого была ветряная оспа.
Эта повторная активация вируса чаще всего возникает у людей с ослабленной иммунной системой. Это касается людей с ВИЧ-инфекцией и всех старше 50 лет.
Вирус опоясывающего герпеса живет в нервных тканях. Вспышки опоясывающего лишая начинаются с зуда, онемения, жжения или сильной боли поясной зоне, включая грудь, спину или в области вокруг носа и глаз. В редких случаях герпес может инфицировать лицевой или глазной нервы. Это может привести к вспышкам вокруг рта, на лице, шее и коже головы, в области вокруг уха или на кончике носа.
Вспышки опоясывающего лишая почти всегда возникают только на одной стороне тела. В течение нескольких дней сыпь появляется на коже в области воспаленного нерва. Формируются и наполняются жидкостью маленькие пузырьки. Позже они прорываются, образуя струпья.
При расчесывании пузырьков у человека с опоясывающим герпесом может развиться кожная инфекция, требующая лечения антибиотиками и вызывающая шрамы.
В большинстве случаев сыпь уходит в течение нескольких недель, но в некоторых случаях сильная боль может продолжаться несколько месяцев или даже лет. Это состояние называется «постгерпетическая невралгия».
ОПОЯСЫВАЮЩИЙ ГЕРПЕС И ВИЧ
Опоясывающий лишай не является одной из инфекций, возникновение которых приводит к диагностике СПИДа.
Недавнее исследование с участием людей, живущих с ВИЧ, выявило самую высокую распространенность опоясывающего лишая среди следующих групп:
• геи и бисексуальные мужчины
• люди младше 29 лет
• люди с количеством CD4 клеток менее чем 500
• белые люди, а не афро- и латиноамериканцы
Опоясывающий лишай может возникать у людей с ВИЧ, вскоре после того, как они начинают принимать сильные антиретровирусные препараты. Эти случаи опоясывающего лишая считаются признаком синдрома восстановления иммунитета (см. Информационный бюллетень 483).
КАК ПЕРЕДАЕТСЯ ОПОЯСЫВАЮЩИЙ ГЕРПЕС?
Опоясывающий лишай встречается только у тех, кто болел ветряной оспой. Если кто-либо, кто болел ветряной оспой, контактирует с жидкостью из пузырьков опоясывающего лишая, они не «заразятся» лишаем. Тем не менее, люди, у которых не было ветряной оспы, могут заразиться опоясывающим герпесом и заболеть ветряной оспой. Они должны избегать контакта с герпетической сыпью или с любыми материалами, которые возможно соприкасались с герпетической сыпью или пузырьками.
Стригущий лишай у человека — симптомы и лечение, фото
Каждый человек слышал о таком инфекционном кожном заболевании, как стригущий лишай, но не каждый знает, как определить его симптомы и выявить болезнь в начальной стадии (см. фото). Давайте попробуем это сделать, опираясь на нынешние знания дерматологов, отзывы о заболевании и методах лечения, описанных в литературе.
Стригущий лишай (микроспория) – грибковое поражение кожи, волос, ногтей, которым может заразиться каждый человек. Вызывают его грибы microsporum и trichophyton. Это хорошо исследованный тип лишая. Данную кожную патологию называют микроспория и трихофития (в зависимости от возбудителя). Трихофитией один человек может заразиться от другого, микроспорией – от животного.
Что это такое? Стригущий лишай у человека может быть вызван антропофильными грибами, то есть теми, которые паразитируют только в организме человека. Чаще возникает стригущий лишай у детей, когда те играются с животными или просто помогают за ними ухаживать.
Характеристика стригущего лишая, прежде всего, включает поражение волос (в том числе и усов), гладкой кожи разной степени глубины проникновения и ногтей. Все симптомы стригущего лишая видимы глазу, описание их достаточно познавательно, но крайне не эстетично.
Стригущий лишай человека, заболевание заразное и может передаваться несколькими путями :
- Во-первых, личный контакт с зараженным человеком.
- Во-вторых, использование вещей и предметом зараженного человека.
- В-третьих, длительное нахождение с зараженным человеком в одном помещении, здесь достаточно будет даже малейшей травмы кожного покрова, что бы инфекция проникла в организм.
Факторы риска увеличивают шанс подхватить грибок, это:
- нарушенная целостность кожных покровов;
- размягчение кожи при продолжительном нахождении в воде или повышенной влажности;
- ослабленный иммунитет;
- присутствие других кожных заболеваний;
- обработка грунта без защитных перчаток;
- регулярные стрессы и депрессии.
У человека первые признаки стриженного лишая дают о себе знать в течение двух недель, после чего заболевание начинает поражать кожный покров. Чтобы правильно определить тип лишая, человек должен пройти осмотр у дерматолога.
Симптомы стригущего лишая у человека
Инкубационный период стригущего лишая может длиться от нескольких дней до 1,5-2 месяцев. Все зависит от типа грибка. Как выглядит стригущий лишай? Заболевание в большинстве случаев имеет ярко выраженные симптомы, которые легко заметить невооруженным глазом:
- отмечается сильный зуд определенных участков кожи;
- появляются небольшие бугорки в районе ушей и глаз;
- бугорки постепенно превращаются в довольно заметные пятна;
- следующей стадией является корочка на пятнах;
- на пораженной коже обламываются волосы, если, конечно, они существуют на данном участке;
- пятна растут в размере и количественно, постепенно занимая и другие участки тела и переходя на ноги, руки, живот.
Поражению может подвергнуться любая область кожного покрова и головы. При возникновении лишая на волосистой части головы первые симптомы можно не заметить. Происходит постепенное выпадение волос, они становятся ломкими у основания. Кожа начинает шелушиться, появляется зуд. Спустя 7-10 дней заметны четкие границы очага поражения, занимающие большую площадь. Вокруг очагов высыпают везикулы с гнойным содержимым. Волосы начинают выпадать еще сильнее, на концах заметен серый налет.
Ногти поражаются стригущим лишаем значительно реже, чем кожа. Клинически это проявляется тем, что на внешнем крае ногтя появляются белые пятна. Через некоторое время ноготь в этом месте начинает размягчаться и крошиться.
Хроническая форма
Хроническая форма стригущего лишая – это заболевание, распространенное только среди женщин, которые не вылечили поверхностный стригущий лишай еще в детстве. Обычно он проявляет себя в случаях, когда у женщины происходят нарушения в щитовидной железе и в функционировании яичников, а так же при авитаминозе и общем истощении организма.
Смотрите так же: В какое время куры несут яйца
Стригущий лишай у человека: фото начальная стадия
Чтобы точно понять, как выглядит стригущий лишай у человека в начальной стадии предлагаем просмотреть подробные фото пораженных участков кожи у человека.
Постановка диагноза основывается на визуальном осмотре больного, а также сборе анамнеза заболевания и опросе о возможных источниках инфицирования. В случае возникновения сомнений врач выполняет соскоб с пораженной области.
Собранные материалы рассматриваются под микроскопом или помещаются в питательную среду на трое суток, в течение которых наблюдается бурный рост колоний грибка. При обнаружении нитей мицелия и спор грибкового возбудителя производится его идентификация.
Лечение стригущего лишая у человека
При возникновении стригущего лишая у человека основу лечения составляет борьба с грибком, вызвавшим дерматомикоз. Курс лечения назначается только врачом дерматологом, и проводится в домашних условиях. Оно сочетает местную терапию мазями от лишая — противогрибковыми кремами, спреями, шампунями с приемом противогрибковых препаратов внутрь.
Для лечения стригущего лишая эффективны следующие лекарственные препараты:
- Микоконазол;
- Гризеофульвин;
- Клотримазол;
- Кетоконазол;
- Микосептин;
- Препараты с активным веществом тербинафин (например, Ламизил, Тербифин, Тербизил и т.д.).
В том случае, когда грибковая инфекция поражает гладкую кожу, пациентам назначают наружные противогрибковые препараты, а также спиртовой раствор йода, серную и серно-дегтярную или серно-салициловую мазь. При развитии выраженного воспалительного процесса показан прием комбинированных препаратов, содержащих гормоны.
При поражении волосяной части головы необходимо перед началом процедур полностью сбрить волосы, после чего проводится противогрибковая терапия с использованием этиотропных препаратов системного действия. В данном случае чаще всего назначается противогрибковый антибиотик гризеофульвин. Следует отметить, что курс лечения должен проходить под контролем люминисцентной лампы.
После окончания лечения стригущего лишая снова сдается соскоб на бактериальный анализ с поверхности кожи в местах, где раньше был лишай, его сдают 3 раза — непосредственно по окончании лечения, через неделю и через 2-3 месяца. Только в случае, если все 3 анализа дают отрицательный результат, стригущий лишай считается вылеченным. Если результаты положительные, то следует пересмотреть курс лечения и назначить другую схему.
Что делать, если чешется тело и появляются волдыри?
Кожа отражает состояние здоровья, поэтому реагирует на изменения в организме различными высыпаниями. Например, волдыри на теле появляются при крапивнице, атопическом дерматите, экземе, чесотке и других заболеваниях. Возникают плотные, ярко-розовые, отечные элементы сыпи. Дерматиты иной раз приходится лечить месяцами, годами, на протяжении всей жизни. Поэтому терапия с самого начала должна быть адекватной, рассчитанной на долговременный эффект, а не просто снятие дискомфорта.
Причины появления зудящих волдырей
Сыпь чаще возникают на лице, руках и ногах, во вторую очередь «обсыпает» живот и грудную клетку. Безобидные, на первый взгляд, узелки и волдыри на коже могут быть предвестниками серьезных заболеваний. После использования наружных средств и приема антигистаминных препаратов они проходят, но вновь появляются, ведь причина кроется гораздо глубже.
Чем отличаются волдыри на коже от других элементов первичной сыпи (папулы, узелка, бугорка, пузырька и гнойничка):
- В результате острого воспалительного ответа сначала появляется локальное покраснение, ограниченный отек, сильный зуд.
- Волдыри существуют короткий период, стремительно возникают, но так же быстро исчезают.
- Не оставляет следа в виде корочек и пятен гиперпигментации.
- Плотный элемент не имеет полости и жидкого содержимого внутри.
- Возвышается над уровнем кожи на 0,1–0,5 мм.
- Округлая форма, диаметр 0,1–2 см.
Водяные волдыри на теле — это пузырьки, которые тоже относятся к группе поверхностных элементов сыпи. Они выступают над уровнем кожи, достигают в диаметре 1–5 мм, наполнены прозрачной или кровянистой жидкостью. Пузырьки часто сливаются, вскрываются с образованием корочек либо эрозий.
Основные причины появления водянистых и плотных волдырей на коже:
- Аллергические дерматозы (крапивница, острый, аллергический и атопический дерматиты, экземы).
- Вирусные заболевания (ветрянка, корь, краснуха, опоясывающий лишай, герпес).
- Микозы кожи в результате заражения грибками рода Кандида.
- Патологии желчного пузыря, печени, кишечника.
- Укусы насекомых или ожоги некоторых растений.
- Паразитарные инфекции (лямблиоз, аскаридоз).
- Химические и термические ожоги.
- Эндокринные нарушения.
- Потница.
Скопление микробов и лейкоцитов приводит к превращению водянистого волдыря в пустулу (гнойничок). Пузырь или булла значительно больше пузырька (до 15–20 мм). После заживления остается покраснение в результате поствоспалительной гиперпигментации.
Волдыри на теле фото
Вирусные инфекции и появление волдырей
Ветряная оспа высоко заразна для не переболевших детей и взрослых людей. При первичной форме волдыри на теле появляются постепенно, развиваются до пузырьков и корочек в течение 3–5 дней. Дети в большинстве случаев переносят ветрянку легко. Педиатры назначают смазывание волдырей зеленкой, антигистаминные таблетки или капли внутрь.
Разные поколения антигистаминных препаратов:
I Димедрол — седативное действие (проникает в нервную систему, вызывает сонливость.
II Фенистил — незначительный седативный эффект.
III Цетиризин, дезлоратадин, левоцетиризин, лоратадин — не седативные.
Вирус ветряной оспы у взрослых, уже переболевших ранее, вызывает герпес зостер (опоясывающий лишай). Заболевание сопровождается высокой температурой, появляются сильно зудящие водяные волдыри на теле, преимущественно под мышками и на коже грудной клетки. Врачи назначают жаропонижающие и антигистаминные препараты, средства для наружного применения на основе глюкокортикостероидов (ГКС).
Крапивница (уртикария)
Название заболевания объясняется схожестью с ожогом крапивой. У больного начинается зуд кожи, появляются волдыри; может повыситься температура. Истинная причина крапивницы зачастую остается неизвестной. Специалисты обратили внимание, что такие аллергические ответы возникают на фоне пищевых нарушений, патологий ЖКТ, паразитозов, дисбактериоза кишечника. Поэтому назначают антигистаминные препараты, сорбенты и пробиотики.
Механическая. Крупные удлиненные волдыри в тех местах, где человек расчесывает укусы насекомых, возникает трение ремешками, швами одежды.
Тепловая. Бледно-розовые волдыри на коже явственно проступают после купания в горячей воде, обильного потоотделения. Возникает при патологических изменениях щитовидной железы, заболеваниях ЖКТ, сочетаниях эмоциональной нестабильности с физической нагрузкой.
Хроническая. Водянистые волдыри багрового цвета, с четко очерченными краями возникают в период лечения некоторыми медикаментами, после употребления ряда пищевых продуктов.
Солнечная, холодовая, контактная и другие типы.
Аллергические реакции опасны развитием отека Квинке, анафилактического шока, асфиксии. При расчесывании кожи нередко присоединяется бактериальная инфекция.
Если появились волдыри на теле, чешутся как укусы, то рекомендуется принимать антигистаминные средства на основе лоратадина, цетиризина. При бессоннице и раздражительности можно попросить врача назначить седативные средства. Волдыри при тепловой крапивнице смазывают мазью с экстрактом красавки, внутрь принимают витаминные комплексы группы В и С.
Лечение крапивницы и других аллергических дерматозов
Использование только антигистаминных препаратов и мазей приносит облегчение зуда. Повторение условий, при которых возникла сыпь, может провоцировать рецидивы. Чаще всего так происходит при аллергических дерматозах. Это заболевания неинфекционной природы, не заразные. Сначала появляются единичные волдыри, при отсутствии лечения — не обильная или обильная сыпь. Согласно оценкам экспертов, различные формы аллергодерматозов выявляются у 20% детей и 10% взрослого населения.
Как лечить волдыри на коже при аллергодерматозах (комплексная терапия):
- Соблюдение гипоаллергенной диеты, удаление из окружения больного аллергенов, предполагаемых и установленных с помощью медицинских тестов.
- Прием перед едой препарата «Энтеросгель» — энтеросорбента третьего поколения.
- Устранение зуда и отека с помощью антигистаминных таблеток и капель («Супрастин», «Парлазин», «Кларитин»,«Эслотин», «Зиртек», «Фенистил», «Зодак»).
- Восстановление кишечной микрофлоры пробиотиками («Бифидумбактерин» или другими препаратами с полезными микроорганизмами).
- Применение средств на основе ГКС для снижения восприимчивости нервных окончаний. Так же действует обмывание кожи настоем мяты перечной.
- Лечение заболеваний, усугубляющих высыпания (паразитарные и другие инфекции, нарушения функций органов ЖКТ).
- Профилактика бактериальных осложненийпри помощи мазей с антибиотиками и глюкокортикостероидами («Элоком», «Кутивейт», «Синафлан», «Адвантан», «Гиоксизон»).
- Нанесение крема «Бепантен» для ускорения регенерации кожи.
Мазь или крем с ГКС назначает врач-дерматолог. Препарат наносят тонким слоем только на участок тела, где чешется кожа, и появляются волдыри, один раз в день (реже — дважды). Длительное применение гормональных средств опасно тем, что возникают атрофические изменения кожи. Не рекомендуется после нанесения стероидной мази или крема накладывать повязку, наклеивать пластырь на волдыри.
Эффект лечения антигистаминными препаратами, мазями и кремами для наружного применения на основе ГКС:
- противовоспалительный;
- противоаллергический;
- антиэкссудативный;
- противоотечный;
- противозудный;
- охлаждающий.
Альтернативные методы лечения предлагают традиционная китайская медицина, гомеопатия, фитотерапия.
Когда на коже появились волдыри и чешутся, можно воспользоваться народными средствами от крапивницы. Помогает чай из листьев черной смородины, малины, тысячелистника, настой почек березы. На этапе восстановления обтирают пораженные участки кожи растворами уксуса или лимонного сока в воде, отваром дубовой коры. Можно принимать успокаивающие ванны с чередой, шалфеем, ромашкой, лавандой, чистотелом.
Фитотерапевты утверждают, что многие растения проявляют противоаллергические свойства. Вот только часть из них: алоэ вера и столетник; ромашка; конский каштан; тысячелистник; лабазник; береза, сельдерей; душица; подорожник; лаванда; мята; календула; грецкий орех; пырей; облепиха; спорыш; чистотел; иссоп.
Важно устранить раздражающие факторы, к числу которых относятся синтетические моющие средства, горячая и холодная вода, потливость.
Ограничению контактов с потенциальными аллергенами способствуют регулярная влажная уборка, удаление «пылесборников» — ковров, штор из тканей, мягких игрушек. В качестве меры против бытовых клещей рекомендуется стирать постельное белье при температуре 60°С. Человеку, страдающему от аллергии на пыльцу растений, сразу после прогулки необходимо принять душ и переодеться.
Смотрите так же: Спид проявление заболевания в полости рта ребенка
У меня волдыри появляются в летнее время после того как погуляю по лесу или пройду через поле с высокой травой. Все тело начинает чесаться и покрываться мелкими волдыриками. Мажу уксусом на ночь, к утру все проходит. Наверное аллергия на какую-то траву.
У меня выскакивают волдыри как укусы комаров когда надеваю синтетическую одежду. На вид как большие красные пузыри, сильно чешутся, но не болят. Повыкидывала все футболочки синтетические и особенно трусики.
У меня все тело покрывается мелкими волдырями когда кошу траву во дворе. Каждый раз — дня 2-3 после покоса хожу весь красный и чешусь. Мне врач говорил что это аллергия на какое-то растение, а определить трудно, так как бурьяна много. Спасаюсь мазями противовоспалительными.
У меня все тело чешется и появляются волдыри на руках в зимнее время. Мне даже кто-то говорил что это холодовая аллергия. Раньше никогда не носила перчатки, сейчас без них не могу выйти на улицу при температуре ниже нуля. Спасаюсь детским кремом и глицерином. Также перед каждой осенью пью витамины аевит.
А у меня наоборот в летнее время, когда перегреюсь на солнце выскакивают небольшие волдырики размером с булавочную головку. Единственный минус — сильно чешутся. Спасалась всегда обычным растительным маслом или уксусом. На ночь намазала и к утру все проходит.
У меня все тело чесалось и обсыпало мелкими волдырями после приема антибиотиков. Чтобы не усугублять ситуацию и не «добивать» свой иммунитет, решила просто мазать их детским кремом и уксусом. Уксус лучше всего снимает зуд, мажу им даже после укуса комаров. Дня через 3-4 все прошло, врач потом сказала что это была аллергическая реакция на антибиотики, одна из разновидностей крапивницы короче.
Значит купила я один раз в одном брендовом магазине маечку по акционной цене, уж больно приглянулась она мне. Но каково было мое разочарование, когда после первого же надевания на шее и груди через несколько часов появились мелкие волдырики с бесцветной жидкостью, чесалось так, что на стенку хотелось лечь. Майку конечно же сразу сняла и в стирку, потом еще прокипятила на всякий случай. Как-то решилась еще раз одеть — результат такой же, сняла и выкинула ее. Не знаю из чего была сделана эта майка, но мое тело ее вообще не воспринимала, хотя я не аллергик и такое со мной было впервые.
У меня тоже аллергия на траву, каждое лето после прогулок по полю — ноги все в волдырях и чешусь как сумасшедшая. К врачу никогда не ходила, так как все проходила без лекарств в течение нескольких часов. Но в первые минуты раздражения кажется что меня кипятком облили) Если не знаешь, можно подумать что что-то страшное произошло.
а у нас вот вышли волдыри и не проходят.Очень сильно чешемся как сумасшедшие.Ходили к врачам не знают что это.Мазались и акридермом и детским кремом.Не проходит
Здраствуйте Анастасия скажите пожалуйста как вы вылечились у меня такая же ситуацыя
Когда возникает боль под правым ребром?
Боль под правым ребром спереди
Заболевания печени
Заболевания желчного пузыря
Заболевания поджелудочной железы
Заболевания диафрагмы
Заболевания кишечника
Сердечные заболевания
Болезни правого легкого
Опоясывающий лишай
Боль под правым ребром сзади
Заболевания правой почки
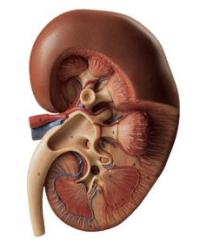 Чаще всего причиной боли становится инфекционно-воспалительное заболевание правой почки – острый или хронический пиелонефрит. При остром пиелонефрите пациент испытывает тупые, довольно интенсивные, постоянные боли в области поясницы справа. Боль резко усиливается при легком постукивании ребром ладони по нижнему ребру сзади (положительный симптом Пастернацкого).
Чаще всего причиной боли становится инфекционно-воспалительное заболевание правой почки – острый или хронический пиелонефрит. При остром пиелонефрите пациент испытывает тупые, довольно интенсивные, постоянные боли в области поясницы справа. Боль резко усиливается при легком постукивании ребром ладони по нижнему ребру сзади (положительный симптом Пастернацкого).
При хроническом пиелонефрите боли слабые, тупые, ноющие; они усиливаются в холодную сырую погоду.
Мочекаменная болезнь
В зависимости от размера камня и его положения в мочевыводящих путях, больной может испытывать постоянную или периодически возникающую, чаще тупую боль под правым ребром сзади. Эта боль имеет свойство усиливаться при движении, езде на транспорте, сотрясении организма (например, при прыжках), а также в случае приема пациентом большого количества жидкости.
Перечисленные факторы могут спровоцировать сдвиг камня с места, и начало его движения по мочевыводящим путям. Это движение сопровождается острейшей болью – почечной коликой. Пациент от боли не может найти себе места, мечется, стонет, плачет.
Острый панкреатит
Забрюшинная гематома
Острая боль в правом подреберье – крайне неблагоприятный симптом. Это признак того, что пациент нуждается в неотложной медицинской помощи. Причиной острой боли под правым ребром могут стать следующие состояния и заболевания:
1. Травма:
- разрыв печени;
- гематома печени;
- разрыв желчного пузыря;
- разрыв почки;
- опущение почки вследствие разрыва связок;
- перелом одного или нескольких нижних ребер справа.
2. Почечная колика.
3. Печеночная колика.
4. Ущемление почечной кисты.
5. Острый холецистит.
6. Острый панкреатит.
Все перечисленные заболевания и травмы сопровождаются острой, с трудом переносимой болью. От боли пациент может потерять сознание, особенно при травме. Если сознание сохранено, пациент мечется, пытаясь найти положение тела, облегчающее боль.
Больного или травмированного человека с острой болью под правым ребром необходимо немедленно доставить в медицинское учреждение.
Тупая, ноющая боль
Острые и тупые боли в правом подреберье при вегетососудистой дистонии
Вегетососудистая дистония – сложное заболевание, в основе которого лежит нарушение тонуса кровеносных сосудов. Пациенты с этим заболеванием нередко жалуются на боли в подреберной области, в том числе под правым ребром.
Эти боли отличаются большим разнообразием: они могут быть острыми или тупыми, ноющими или колющими, постоянными или приступообразными. Четко локализовать боль (показать, где именно болит) пациент, как правило, не может. Проведенное обследование не выявляет признаков ни одного из перечисленных выше заболеваний.
Однако люди с такими жалобами – не симулянты. Они действительно испытывают боль в правом подреберье, зачастую довольно интенсивную. Такие боли называются психосоматическими. Лечением пациентов с такими болями занимаются неврологи и психотерапевты.
Подробнее о вегетососудистой дистонии
Боль под правым ребром у здоровых людей
При физических нагрузках у нетренированных людей
Если человек, не занимающийся спортом, ведущий малоподвижный образ жизни, вынужден выполнить достаточно интенсивную физическую работу или спортивное упражнение, кровоток в его организме усиливается за счет выброса в кровь адреналина. При этом нижняя полая вена (крупный кровеносный сосуд, проходящий в области правого подреберья), расширяется, и оказывает давление на печень. Под правым ребром возникает колющая боль, которая проходит самостоятельно через несколько минут после прекращения нагрузки.
Такая же боль может возникнуть в результате резкого наклона или поворота туловища, когда внутренние органы соприкасаются с ребрами. Она также самопроизвольно исчезает через короткое время.
При беременности
При предменструальном синдроме
Что делать при возникновении боли под правым ребром?
При болях под правым ребром нужно обратиться к врачу. Не пытайтесь снять боль с помощью согревающего компресса: вы можете сильно навредить своему здоровью. Допустимы компрессы со льдом на область правого подреберья, если это облегчает боль. Не следует принимать обезболивающие таблетки или но-шпу, т.к. клиника заболевания будет стерта, и постановка диагноза затруднена.
«Скорую помощь» нужно вызывать в следующих случаях:
1. При острой, внезапно возникшей боли под правым ребром.
2. При ноющей боли под правым ребром, продолжающейся более 1 часа.
3. При колющей боли под правым ребром, возникшей при движении, и продолжающейся более получаса.
При тупой, длительной боли в правом подреберье, сопровождающейся тошнотой, следует обратиться к врачу срочно, в день заболевания.
