Содержание статьи:
- 1 Почему белок в моче повышен
- 2 Белок в моче — что это значит?
- 3 Физиологическая и функциональная протеинурия
- 4 Причины повышенного белка в моче
- 5 Норма белков в моче
- 6 Белок в моче при беременности
- 7 Чем опасен высокий белок в моче?
- 8 Зуд в интимной зоне у женщин: лечение в домашних условиях
- 9 Причины и способы устранения
- 10 Популярные способы народных средств для лечения
- 11 Лечение медикаментами
- 12 Кандидоз кишечника: причины, обнаружение и комплексное лечение
- 13 Кандидоз кишечника — причина для беспокойства?
- 14 Факторы риска для возникновения грибков Candida
- 15 Диагностика проблемы
- 16 Общие принципы лечения
- 17 Лечение препаратами
- 18 Боль в копчике или в области копчика — причины, характеристика, методы лечения
- 19 Причины боли в области копчика
-
20 Характеристика болей в копчике при различных заболеваниях
- 20.1 Боли после травмы
- 20.2 Боли в копчике, сочетающиеся с болями в пояснице, крестце
- 20.3 Боли в копчике, когда встаешь
- 20.4 Боли в копчике при наклоне
- 20.5 Боли, отдающие в копчик
- 20.6 Боли в копчике, когда сидишь
- 20.7 Ноющие и тянущие боли в копчике
- 20.8 Боли под копчиком
- 20.9 Боли выше копчика
- 20.10 Боли в копчике при месячных
- 20.11 Боли в копчике при беременности и после родов
- 20.12 Боли в копчике у мужчин
- 21 К какому врачу обращаться при боли в копчике?
- 22 Какие исследования могут назначить врачи при боли в копчике?
- 23 Как лечить боль в копчике
- 24 Упражнения при боли в копчике — видео
Почему белок в моче повышен
Одним из отклонений в общем анализе мочи является присутствие повышенного уровня белка.
Более точное определение белкового состава урины позволяет получить биохимическое исследование мочи. Данное состояние именуется как протеинурия или альбуминурия.
У здоровых людей белок в моче должен отсутствовать, либо обнаруживаться в крайне незначительных количествах. Поэтому при обнаружении высокого уровня белка в моче требуется немедленная дополнительная диагностика.
Белок в моче — что это значит?
Чаще всего повышенный белок в моче появляется при воспалительных процессах в мочевыделительной системе. Обычно это значит, что нарушена фильтрационная функция почек в результате частичного разрушения почечной лоханки.
Однако это не всегда так бывает. Иногда появляется протеинурия при полностью здоровых почках. Это может быть усиленное потоотделение при повышенной температуре, когда человек болеет гриппом или ОРВИ, усиленной физической нагрузке, употреблении накануне сдачи анализа большого количества белковой пищи.
Физиологическая и функциональная протеинурия
Для физиологической протеинурии характерно повышение содержания белка в утренней моче до уровня, не превышающего 0,033 г/л.
И так, почему может появляться белок в моче? Этому способствуют такие факторы :
- тяжелые физические нагрузки;
- избыточная инсоляция;
- переохлаждение;
- повышение уровня норадреналина и адреналина в крови;
- избыточное употребление белковой пищи;
- стрессовые состояния;
- продолжительное пальпаторное обследование области почек и живота.
Физиологическое повышение содержания белка в моче у ребенка или у взрослого не является поводом для волнения и не требует специального лечения.
Причины повышенного белка в моче
Высокое количество белка в моче — один из несомненных признаков нарушения нормальной работы почек, вызванного каким-либо заболеванием. Увеличением количества белка в моче могут сопровождаться различные заболевания — именно они и считаются основной причиной повышения белка в моче.
К таким заболеваниям относятся :
- поликистоз почек;
- пиелонефрит;
- гломерулонефрит;
- амилоидоз и туберкулез почек.
Почки могут поражаться вторично при определенных патологиях других органов и систем организма. Чаще всего почечные функции нарушаются при :
Другая группа причин, объясняющих, почему в моче появился белок — воспалительные заболевания нижних мочевыводящих путей и половой сферы :
Это самые частые причины белка в моче. Только проведя более углубленную диагностику можно определить, почему появилось много белка в моче, и что это значит в конкретном случае именно у вас.
Норма белков в моче
Если пациент готовится сдать анализ на содержание белка, ему следует не принимать накануне ацетазоламид, колистин, аминогликозид и другие препараты. Они напрямую влияют на концентрацию белка в моче.
У здоровых людей его быть не должно. Бывает, что появляется лишь небольшое количество. Если концентрация в организме не более 0,03 г/л, то это не страшно. А вот при отклонениях от этой нормы стоит беспокоиться.
Протеинурия – это выявление в моче белка в концентрациях, превышающих отметку 0,033 грамм/литр. С учетом суточных колебаний экскреции (выделения) белка с мочой (максимальное количество приходится на дневное время), для оценки масштабов протеинурии проводится анализ суточной мочи, что позволяет определить суточную протеинурию.
Исходя из мировых медицинских стандартов, протеинурию делят на несколько форм :
- 30-300 мг/сутки белка – такое состояние носит название микроальбуминурии.
- 300 мг – 1 г/сутки – легкая степень протеинурии.
- 1 г – 3 г/сутки – средняя форма.
- Свыше 3000 мг/сутки – тяжелая стадия заболевания.
Чтобы анализы были правильными и безошибочными, следует правильно собирать урину. Как правило, сбор производится в утреннее время, когда вы только-только проснулись.
Временное повышение уровня белков в урине не дает никакой клинической картины и очень часто протекает без симптомов.
Патологическая протеинурия – это проявления того заболевания, которое и способствовало образованию в моче белковых молекул. При продолжительном течении такого состояния у пациентов, независимо от их возраста (у детей и подростков, у женщин, мужчин), присутствуют следующие симптомы:
- болезненность и ломота в суставах и костях;
- отечность, гипертензия (признаки развивающейся нефропатии);
- помутнение мочи, обнаружение хлопьев и белого налета в моче;
- болезненность мышц, судороги (особенно ночные);
- бледность кожных покровов, слабость, апатия (симптомы анемии);
- нарушения сна, сознания;
- повышение температуры, отсутствие аппетита.
Если общий анализ мочи показал увеличенное количество протеина, то обязательно следует выполнить повторное исследование в течение одной-двух недель.
Белок в моче при беременности
Обнаружение белка в моче на ранних сроках беременности может быть признаком скрытой патологии почек, которая была у женщины еще до наступления беременности. В этом случае всю беременность необходимо наблюдаться у специалистов.
Белок в моче во второй половине беременности в небольших количествах может появляться из-за механического сдавливания почек растущей маткой. Но необходимо обязательно исключить заболевания почек и гестоз беременных.
Чем опасен высокий белок в моче?
Протеинурия может проявляться потерей разнообразных видов белка, поэтому симптомы нехватки белка тоже разнообразны. При утрате альбумина понижается онкотическое давление плазмы. Это проявляется в отеках, возникновении ортостатической гипотонии и увеличения концентрации липидов, понизить которую можно лишь при условии коррекции белкового состава в организме.
При избыточной потере белков, входящих в состав системы комплемента, исчезает резистентность к инфекционным агентам. При уменьшении концентрации белков-прокоагулянтов нарушается свертывающая способность крови. Что это значит? Это значительно увеличивает риск спонтанных кровотечений, что опасно для жизни. Если же протеинурия заключается в потере тироксинсвязующего глобулина, то увеличивается уровень свободного тироксина и развивается функциональный гипотиреоз.
Поскольку белки выполняют много важных функций (защитную, структурную, гормональную и т.д.), то их потеря при протеинурии может иметь негативные последствия на любой орган или систему организма и привести к нарушению гомеостаза.
Итак, возможные причины белка в моче уже выяснены и теперь врач должен назначить соответствующее лечение заболевания. Говорить, что надо проводить лечение белка в моче, неправильно. Ведь протеинурия – это всего лишь симптом заболевания, а доктор должен заниматься устранением причины, которая вызвала этот симптом.
Как только начнется эффективное лечение заболевания, белок в моче постепенно исчезнет совсем или его количество резко снизится. Физиологическая и ортостатическая протеинурии лечения не требуют вообще.
Зуд в интимной зоне у женщин: лечение в домашних условиях
Зуд в интимном месте у женщины – проблема пикантная, и существует множество причин, из-за которых он возникает. Не всегда причиной является наличие каких-то половых инфекций. Часто зуд развивается из-за таких элементарных причин, как неправильно выбранное белье, средства интимной гигиены. В любой ситуации нужно знать, как лечить зуд в интимной зоне у женщин в домашних условиях.
Важно! Основное лечение выбирается в зависимости от того, что является причиной зуда. Тут иного подхода нет, нужно не просто снять ощущение дискомфорта, но и обеспечить полное выздоровление.
Причины и способы устранения
Зуд в интимной зоне у беременных женщин
В это период организм женщины подвержен инфекциям в несколько раз больше, он становится более восприимчивым. Причинами могут являться аллергический дерматит (использование ежедневных прокладок с ароматизаторами, применение гелей, мыла с различными ярко выраженными добавками, некачественное бельё). Зуд лечат специальными противоаллергическими препаратами.
В зависимости от провоцирующего фактора терапия различается:
- Наличие инфекций, заболевания мочеполовых путей также приводят к появлению такого вида дискомфорта, в этом случае врач подбирает антисептик или антибиотик.
- При кандидозе назначают противогрибковые препараты, которые не навредят протеканию беременности и малышу.
- При герпесе гинеколог выписывает противовирусные таблетки и мази. Также только врач должен определить курс лечения и назначить препараты при хламидиозе и бактериальном вагинозе.
Неправильная гигиена
Наиболее распространенная причина дискомфорта в интимной области. Нужно начать соблюдать правила гигиены, чтобы справиться с проблемой. Подмываться женщина должна дважды в день, если такой возможности нет, использовать влажные салфетки для урогенитальной области. В качестве мыла нужно использовать специальные средства, разработанные для интимной гигиены, которые не вызывают аллергии и не нарушают естественную микрофлору слизистой.
Зуд перед месячными
Такого рода симптом может являться предупреждением о хроническом воспалении мочевого пузыря, генитальном кандидозе, герпесе. В период месячных иммунитет становится слабее, а кровянистые выделения — это подходящая среда для размножения различных микроорганизмов. Необходимо особо тщательно соблюдать правила гигиены.
Зуд во время месячных
Нужно обратить внимание на характер появления зуда. Если он не только в интимных местах, но и распространяется по всему телу, следует срочно сдать анализы, так как это может свидетельствовать о наличии сахарного диабета, проблемах с печенью. Могут влиять на это и обычные факторы: синтетика, которую вы носите, узкое и непрактичное бельё, ежедневные прокладки, средства интимной гигиены. Если зуд сопровождается жжением, творожистыми выделениями, то, вероятнее всего, это кандидоз. Когда во время менструации происходит вздутие живота — это говорит о кишечных заболеваниях.
Зуд на нервной почве
Такие симптомы проявляются при нарушениях работы вегетативной системы. Рекомендуется лечение психотерапией. Нужно оградить себя от нервных ситуаций, стрессов, пропить успокоительные препараты, транквилизаторы. Обеспечить себя хорошим сном. Давать возможность организму отдыхать и получать положительные эмоции.
Аллергические реакции в интимном месте не всегда возникают на мыло или гель для душа. Часто причиной аллергии является ткань, из которой изготовлено нижнее белье. Нужно обязательно на каждый день покупать белье лишь из натуральных тканей.
Важно! Еще раз подчеркивается, что для подмывания женщинам важно использовать специальные средства. Мыло для рук или гель для тела не подходит: они изменяют микрофлору слизистой оболочки влагалища, ослабляя защитные функции.
Различные лекарственные препараты часто имеют такие побочные эффекты, как зуд между ног. Нужно прочитать инструкцию, убедиться, что побочный эффект возможен и заменить лекарство более подходящим препаратом.
Во время терапии антибиотиками нарушается микрофлора кишечника и влагалища. После пройденного курса необходимо ее восстановление. Для этого используют комплексное лечение лакто- и бифидобактериями (Линекс, Канадский йогурт), которые пропивают в среднем 2 недели, и свечи для местного применения (Ацилакт, Вагилак).
Ароматизированные прокладки
Как ни странно, но использование прокладок на каждый день или в период критических дней может вызывать описываемое состояние. Воздействие искусственных красителей на нежную интимную зону – это всегда стресс. В такой ситуации нужно заменить гигиенические принадлежности.
Кожное заболевание, которое не очень распространено, но иногда встречается. При такой причине можно забыть о лечении зуда в домашних условиях. Требуется обязательная терапия под контролем специалиста.
Редкая смена прокладок, тампонов
Менять прокладки или тампоны нужно каждые два-четыре часа. Идеально, если перед сменой средства получится дополнительно подмываться.
Проблемы с гормонами
В течение жизни состояние гормонального фона женщины постоянно меняется. Это не проходит бесследно и сказывается на состоянии кожи и волос, настроении, а также и на интимных зонах. Часто женщины ощущают жжение в области половых органов в период беременности, после родов или перед месячными. Пути решения проблемы нужно искать вместе с гинекологами.
Смотрите так же: Летучие мыши переносят бешенство
Заболевание, которое крайне распространенное и заразное. Лечить молочницу нужно медикаментозными лекарствами, также помогут спринцевания содой, ванночки на основе ромашки, шалфея для интимных мест.
Популярные способы народных средств для лечения
Важно! Перед началом лечения нужно точно установить причину зуда и заняться устранением вместе с врачом. Многие народные средства эффективны лишь для снятия зуда, но не лечат основное заболевание.
Одну чайную ложку соды следует развести в литре кипятка. Делать спринцевания влагалища утром и вечером. Получится снять зуд, но не избавиться от возбудителя описываемого состояния.
Листья алоэ нужно прокручивать через мясорубку и в кашице вымачивать ватные тампоны. Их применяют после спринцевания для заживления слизистой влагалища. Вставлять тампоны на ночь. Перед началом лечения обязательна консультация гинеколога.
Раствор йода и соли
Приготовить раствор для спринцевания можно на литре кипяченой воды, в которую внести по маленькой ложке соли и соды, добавить пару капель йода. Спринцеваться с утра и вечером. Будет оказываться совместное воздействие веществ на слизистую: дезинфекция, сушка, вымывание грибков. Но йод может вызвать ожоги, поэтому врачи не рекомендуют использовать этот метод.
Растворы ромашки или календулы
Нужно принимать сидячие ванночки в настоях трав ромашки или календулы. В них можно добавлять морскую соль. Это средство прекрасно справляется с зудом. После процедуры половые органы хорошо просушить.
Это средство можно принимать внутрь. Проварить базилик 20 минут в небольшом количестве воды. Пить четыре раза в день по 100 мл. Базилик имеет отличный состав, который помогает организму справляться с разного рода инфекциями.
Чтобы восстановить слизистую влагалища, нужно чаще употреблять кисломолочные продукты, в которых содержатся полезные бактерии. Также важно есть их при приеме антибиотиков. Кроме йогурта, можно принимать различные добавки, например, лактобациллы или ацидофилин.
Лечение медикаментами
Для лечения зуда в интимном месте у женщин можно применять не только народные средства, но и медикаменты, которые при комплексном подходе отлично справляются с заболеванием.
При подобном симптоме, связанном с возрастными изменениями, при климаксе, заболеваниях почек, сахарном диабете, холестазе, дерматите врачи рекомендуют различную терапию, но главное в выздоровлении – это лечение основного заболевания. Все местные средства устраняют зуд лишь на время.
Таблетки назначают исходя из причины, которая вызвала дискомфорт. При таких заболеваниях как:
- грибковые – рекомендуется Флуканазол;
- гарднареллезе — Метронидазол;
- герпесе — Герпевир, Ацикловир;
- аллергических реакциях — Супрастин, Кларитин;
- трихомониазе — Трихопол.
Если зуд вызван возрастными изменениями, то рекомендуется принимать транквилизаторы, успокоительные, препараты, которые способствуют улучшению работы печени, смягчать кожу кремами, необходимо принимать витамины А и Е. Из препаратов назначают свечи Овестин.
Есть еще один совет, который поможет не допустить возникновения зуда. Интимное белье следует всегда выбирать из натуральных тканей, которые способны пропускать воздух. В брюках или колготках, которые женщина носит постоянно, должна быть вшита хлопковая ластовица. Мокрый купальник нужно всегда менять на сухой.
Появились зуд и трещины в интимной зоне – лечение
Ответ: Микротрещины могут возникнуть из-за несоблюдения гигиенических норм, поэтому пересмотрите свои средства гигиены. Вторая причина — это синтетическое бельё, смените его на хлопок, откажитесь от стрингов, бикини и тесной одежды. Если этому способствовали внутренние факторы (приём медикаментов) или заболевания, проконсультируйтесь с врачом о замене препаратов, коррекции терапии. В таких ситуациях не рекомендуется заниматься самолечением.
Но если нет возможности сразу обратиться к врачу, используйте народные средства. Приготовьте настой календулы: 1 ч. л. цветков растения развести в 70 мл кипячёной воды. Полученную смесь залить 200 мл кипятка, поставить на огонь, чтобы воды стало меньше в 2 раза. Раствор процедить, остудить и делать примочки и протирать поражённые участки.
Что делать, если зуд ночью
Ответ: Зуд может возникнуть в любое время и по многим причинам. Чаще всего обостряется во время ночного сна. Чтобы избавить себя от неприятных ощущений, заморозьте бутылку с водой, а ночью приложите её при проявлении зуда. Бутылку предварительно обверните в 1–2 слоя хлопчатобумажной ткани.
Появилось покраснение и зуд
Ответ: Перед устранением таких симптомов необходимо выявить причину, а потом заниматься лечением: возрастное (климакс), расстройства нервной системы, заболевания внутренних органов (сахарный диабет, щитовидная железа, печень), инфекции, передающиеся половым путём. Самолечение может привести к плачевному результату. Можно облегчить проявление симптомов, соблюдая диету, исключив спиртные напитки, подмываться раствором фурацилина, соды или отваром ромашки.
Зуд в интимной зоне у женщин, анализы хорошие
Ответ: Когда при хороших анализах появляется зуд, то этому виной внешние факторы. Скорее всего, вам не подходит нижнее бельё, которое вы носите. Плавки должны быть самыми обычными, из хлопка. Возможно, на это повлияло использование средств гигиены с ароматизаторами (прокладки, гели). Часто зуд возникает при отрастании новых волосков после бритья, эпиляции.
Кандидоз кишечника: причины, обнаружение и комплексное лечение
Размножение в кишечнике патогенных грибков вызывает кандидоз, который начинает распространение по всему организму. Изначальный рост флоры Candida в толстом и тонком кишечнике приводит к проникновению грибков в кровь и поражению ими важных органов. Вылечить грибковую инфекцию мочеполовой системы, почек, лёгких возможно при подавлении микоза в самом источнике заражения. Назначение антимикотиков, пробиотических и пребиотических препаратов, применение народных средств проводится с учётом глубины процесса, возрастной категории, противопоказаний, состояния иммунной системы больных.
Кандидоз кишечника — причина для беспокойства?
Кандидоз кишечника означает патологические изменения, в основе которых — активное размножение грибков Candida в отделах кишечника, поражающих слизистую оболочку. Если заболевание не лечить, грибок распространяет свою вредоносную деятельность на другие ткани и органы – желудок, печень, гениталии, бронхиальное дерево, поджелудочную железу, лёгкие, почки, селезёнку.
 Кандидоз кишечника — источник грибковой инфекции всего организма
Кандидоз кишечника — источник грибковой инфекции всего организма
Изначально популяции грибков постоянно находятся в кишечнике, не принося вреда. Но при падении иммунитета и создании условий, непригодных для жизнедеятельности полезных бактерий в кишечнике, грибки дают взрывной массовый рост, превращаясь в патогены, опасные для всего организма.
Факторы риска для возникновения грибков Candida
Среди общих факторов, предварительно располагающих кишечник к появлению кандидоза, следует выделить:
- Низкую иммунную защиту.
- Несбалансированный приём пищи.
- Активную, продолжительную терапию антибактериальными препаратами, которая приводит к угнетению полезной микрофлоры кишечника с одновременным избыточным размножением Candida.
 Распространение грибков по всему организму
Распространение грибков по всему организму
Кандидоз кишечника опасен возможными осложнениями в виде:
- Разрывов слизистой и тканей кишечной стенки (так называемая кишечная перфорация).
- Распространения язвенного процесса на окружающие органы.
- Внутренних кровотечений.
- Генерализацией кандидоза с внедрением грибков в почки, печень, лёгкие, селезёнку.
- Развития микозного сепсиса (проникновение грибков в кровь и заражение всего организма). Смертность при этом виде кандидоза достигает 28 – 56% (у пациентов с острым лейкозом или после трансплантации).
Диагностика проблемы
Диагностика грибковой инфекции толстого и тонкого кишечника очень важна для правильного назначения лечения.
Специфика кандидоза в кишечнике большинством гастроэнтерологов изучена не слишком глубоко. У многих пациентов наблюдаются стёртые симптомы поражения кишечника, а диагноз, поставленный по эндоскопическим исследованиям, нередко бывает ошибочным.
При выявлении отдельных язв на слизистой кишки медицина медлит с постановкой диагноза, а специализированные исследования на наличие грибковой инфекции не проводятся.
Практическая медицина отлично знает, что грибок в кишечнике нередко является ранним признаком болезней при синдроме иммунодефицита. Поэтому для правильной постановки диагноза обязательно наблюдение и анализ за общим состоянием больного.
Общие принципы лечения
Для эффективного лечения кандидоза кишечника врач-гастроэнтеролог предусматривает схему терапии со следующими базовыми направлениями:
- Применение антигрибковых средств.
- Устранение дисбактериоза кишечника, сопровождающего кандидоз.
- Общеукрепляющие средства и иммуностимуляторы.
- Лечение фонового заболевания, вызвавшего кандидоз.
Лечение препаратами
При кандидозе кишечника грамотная терапия заключается в назначении:
- антимикотических средств, учитывая вид кандидоза, глубины поражения, возраста и противопоказаний;
- антибактериальных препаратов (включают в схему терапии, если кандидоз сопровождается присоединением других патогенов);
- препаратов, восстанавливающих микрофлору толстого и тонкого кишечника;
- терапии с использованием иммуностимуляторов.
Антигрибковые средства
При кандидозе в неинвазивной форме, используют всасывающиеся в кишечнике антигрибковые препараты — флуконазол (Дифлюкан), кетоконазол, итраконазол. Схема лечения, дозировка подбирается индивидуально, с учётом массы тела. Форма применения — таблетки или внутривенные инъекции.
Серьёзный недостаток — в таблетированной форме происходит практически полное всасывание средств в верхнем отделе кишечника и они не доходят до подвздошной кишки, где концентрируется основная масса возбудителей. Поэтому более предпочтительно лечение посредством инъекций. Кроме того, использование этих антимикотических лекарств часто сопровождается побочными проявлениями, одним из которых является токсический гепатит.
Важно! Для уничтожения кишечных грибов необходимо использование средств, не адсорбирующихся в кишечнике, и с продолжительностью лечения до 10 дней и более.
Источник распространения грибков, вызывающих распространения грибов по всему организму (системный кандидоз) — кишечник, поэтому без угнетения размножения Candida в нём, противогрибковое лечение неэффективно или помогает только на короткое время.
К почти не адсорбирующимся противогрибковым препаратам относят леворин, нистатин, Пимафуцин (натамицин). Применение нистатина, леворина, как и адсорбирующихся средств, часто имеет побочные действия (тошнота, рвота, аллергия, понос, токсический гепатит).
Пимафуцин – антимикотическое антибактериальное средство с сильным потенциалом, действующее на многие патогенные дрожжевые грибки Кандида. В сравнении с нистатином Пимафуцин имеет более высокую эффективность и меньше побочных проявлений. В медицинской практике случаев сопротивляемости Candida к натамицину не выявлено. При многократном и длительном применении пимафуцина привыкания к нему не возникает. В связи с этим возможно использование минимальной дозы, подавляющей рост грибков. Пимафуцин в таблетках почти не всасывается, активно работая в кишечнике.
При кандидозе толстой кишки применяют свечи ректальные. Средний ориентировочный курс до двух недель.
Очень важен вопрос своевременного обнаружения и лечения кандидоза кишечника для предотвращения развития форм системного (распространившегося на органы) и генерализованного (с проникновением грибов в кровь) кандидозов у пациентов, получающих противотуберкулёзные лекарства, лучевую и химиотерапию. Здесь снова более предпочтительно использование не всасывающихся антимикотических средств, поскольку даже их длительное и повторное применение практически не влияет на действие других лекарств.
Пробиотики и пребиотики
Кандидоз кишечника всегда сопровождается дисбактериозом, поэтому одновременно с антимикотическими препаратами назначают пробиотики, являющиеся живыми микроорганизмами, представляющими нормальную флору кишечника. Ацидофильные бифидо- и лактобактерии помогают сбалансировать состав и концентрацию микроорганизмов в кишечнике и губительно действуют на патогенные микробы и грибы.
Качественные пробиотики проявляют устойчивость к действию антибиотиков и антимикотических лекарств, поэтому их разрешается применять одновременно.
Пребиотики, также необходимые при кандидозе, представляют собой химические органические вещества, которые не всасываются в кишечнике, но стимулируют создание оптимальных условий для роста нормальной микрофлоры (то есть, для тех же живых пробиотиков).
Временные побочные: ухудшение аппетита, диарея, тошнота, сыпь на коже, крапивница, температура, головная боль, крапивница, сонливость.
Боль в копчике или в области копчика — причины, характеристика, методы лечения
Копчиком называется самый нижний отдел позвоночника, образованный 4-5 недоразвитыми сросшимися позвонками. Когда-то эти позвонки служили опорой хвоста у предков человека, а сейчас копчик – рудиментарный, ненужный орган. Однако этот рудимент при травмах и различных заболеваниях может причинить человеку нешуточную боль и неудобства: невозможно нормально сидеть и ходить, даже для сна трудно найти удобное положение.
Зачастую пациент даже для себя не может определить точную локализацию боли, и жалуется врачу на боль в районе копчика (такая боль называется аноректальной). Боль собственно копчика называется кокцигодинией.
Смотрите так же: Колдакт при гриппе и простуде
Специалисты должны решить, вызвана ли боль заболеваниями и травмами собственно копчика, или же болевые ощущения исходят от других органов (кишечника, костей таза, мочеполовых органов) и просто «отдают» в копчик. От решения этого вопроса зависит и лечение.
Причины боли в области копчика
- Последствия травмы.
- Заболевания всего позвоночника, затрагивающие и копчик (остеохондроз, смещение межпозвоночных дисков, ущемление нервных окончаний и др.).
- Заболевания мышц и нервов тазового дна.
- Патологические процессы в костях таза.
- Заболевания прямой или сигмовидной кишки (геморрой, сигмоидит, проктит, трещины прямой кишки).
- Опущение промежности (например, вследствие тяжелых родов).
- Травма промежности во время родов (кровоизлияние в подкожно-жировую клетчатку, окружающую копчик).
- Чрезмерное разгибание копчика при тяжелых родах.
- Рубцовые деформации заднего прохода, возникшие как осложнение операции.
- Нарушения деятельности кишечника, приводящие к частым запорам или поносам и, вследствие этого, к привычке долго сидеть в туалете.
- Заболевания органов мочеполовой системы (цистит, аднексит и др.).
- Киста копчика.
- Привычка постоянно сидеть на мягкой мебели.
- Эмоциональные потрясения, стрессы.
- Тесная одежда (джинсы), оказывающая давление на копчик.
- Идиопатические боли (боли неясного происхождения). Такие боли могут внезапно появляться и внезапно исчезать. Примерно 1/3 всех болей в области копчика относится к идиопатическим.
Характеристика болей в копчике при различных заболеваниях
Боли после травмы
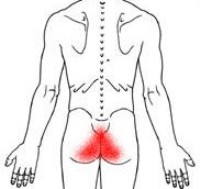 Травма чаще всего вызывает сильную, резкую, острую боль в копчике. Травма копчика (перелом, трещина, ушиб, вывих, смещение) может возникнуть при неудачном падении или ударе в область ягодиц. Боль после травмы может носить характер приступов, или быть постоянной. При ходьбе и в положении сидя она усиливается. Локализация посттравматических болей разнообразна: в самом копчике или около него (выше, ниже, сбоку).
Травма чаще всего вызывает сильную, резкую, острую боль в копчике. Травма копчика (перелом, трещина, ушиб, вывих, смещение) может возникнуть при неудачном падении или ударе в область ягодиц. Боль после травмы может носить характер приступов, или быть постоянной. При ходьбе и в положении сидя она усиливается. Локализация посттравматических болей разнообразна: в самом копчике или около него (выше, ниже, сбоку).
Обычно боли в районе копчика возникают немедленно после травмы. Но в ряде случаев она может быть незначительно выраженной и быстро проходящей, а через несколько лет, когда пациент уже и забыл о травмировании, вдруг появляются сильные, жгучие боли.
Боли в копчике, сочетающиеся с болями в пояснице, крестце
При остеохондрозе, кисте позвоночника в поясничном или крестцовом отделе характерно сочетание боли в копчике с болями в пояснице, в крестце. При этом основные жалобы пациента – на боль в спине, а попутно – на то, что боль «отдает» в копчик.
Такая же клиническая картина отмечается при ущемлении нервных окончаний в поясничном и крестцовом отделах позвоночника. Ущемление седалищного нерва (ишиалгия) сопровождается жгучими, резкими болями в копчике или выше него.
Поясничные и крестцовые боли сопровождаются болями в копчике также при геморрое, заболеваниях прямой кишки.
Боли в копчике, когда встаешь
Боли в копчике при наклоне
Боли при наклонах являются обычно результатом воспалительных хронических процессов в органах, расположенных неподалеку от копчика (в кишечнике или мочевом пузыре, в матке и ее придатках).
Боли в копчике при наклоне возникают при наличии у пациента следующих заболеваний:
- дисбактериоз;
- колит;
- сигмоидит;
- цистит;
- аднексит;
- эндометрит и др.
Боли, отдающие в копчик
Боли в копчике, когда сидишь
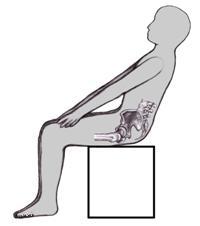 Причиной таких болей является привычка постоянно сидеть на мягкой мебели. Копчик при этом находится в неправильном положении. В сосудах, снабжающих его кровью, возникают застойные явления. Это приводит к отложению солей в позвонках, составляющих копчик, и к возникновению болей.
Причиной таких болей является привычка постоянно сидеть на мягкой мебели. Копчик при этом находится в неправильном положении. В сосудах, снабжающих его кровью, возникают застойные явления. Это приводит к отложению солей в позвонках, составляющих копчик, и к возникновению болей.
На боль в копчике при сидении жалуются спортсмены – велосипедисты и люди, занимающиеся конным спортом. У них причина болей другая: микротравмы копчика, возникающие при занятиях этими специфическими видами спорта.
Боль в копчике при сидении возможна у женщин после родов, когда произошла его деформация (чрезмерное разгибание его межпозвоночных суставов).
Наконец, боль в области копчика, усиливающаяся при сидении, характерна для дермоидной кисты копчика. Дермоидная киста – это врожденная аномалия развития, заключающаяся в образовании внутри копчика полости, заполненной кожной тканью с растущими волосами.
Ноющие и тянущие боли в копчике
Ноющая боль в копчике может возникать при воспалении внутренних половых органов (при простатите или аденоме простаты у мужчин и при воспалении яичников и маточных труб у женщин).
Тянущая боль в копчике является дополнительным симптомом остеохондроза поясничного или крестцового отделов позвоночника. Иногда она возникает при геморрое, а также при долгом сидении на унитазе в связи с частыми запорами.
Боли под копчиком
Боли выше копчика
Боли в копчике при месячных
Боли в копчике при беременности и после родов
Боли в копчике у мужчин
У мужчин боли в копчике могут быть вызваны так называемой «джиповой болезнью». Болезнь эта возникает при частой езде на безрессорном транспорте (гусеничных тракторах, в армии – на танках, бронетранспортерах). Нагрузка на копчик при езде на такой технике чрезмерна. Она может стать причиной воспаления копчикового хода, или кисты копчика. Этот ход, или киста, представляет собой полую трубку, идущую под кожей от конца копчика и заканчивающуюся слепо.
Воспаление копчикового хода и называется «джиповой болезнью». Если воспаление переходит в гнойную стадию, чаще всего образуется свищ – гной прорывается наружу. Лечение — только хирургическое.
К какому врачу обращаться при боли в копчике?
Боли в копчике и в области около копчика могут быть обусловлены широким спектром различных заболеваний и состояний, поэтому при болевом синдроме данной локализации человеку придется обращаться к разным специалистам. Выбор специалиста зависит от сопутствующих симптомов и возможной причины болей в копчике, так как именно эти факторы определяют, в сферу компетенции какого врача входит лечение заболевания, приведшего к болевому синдрому копчика.
Так, если боль в копчике спровоцирована травмой, например, падением на попу, ударом по копчику, чрезмерным разгибанием копчика во время родов, кровоизлиянием в подкожно-жировую клетчатку вокруг копчика в период родов и т.д., то необходимо обращаться к врачу-травматологу (записаться) или хирургу (записаться). Боли в копчике травматического характера носят резкий, острый характер, могут существовать непрерывно или появляться эпизодически, усиливаются при ходьбе и в положении сидя. Само болевое ощущение может локализоваться как в самом копчике, так и около него, например, под ним, вверху, внизу, сбоку. Главной отличительной чертой травматических болей в копчике является факт его травмы, которую человек обычно помнит.
Если боль в копчике обусловлена заболеваниями позвоночника (например, остеохондроз, смещение межпозвоночных дисков, ущемление нервных окончаний и т.д.), то необходимо обращаться к врачу-вертебрологу (записаться). Если по каким-либо причинам попасть на прием к вертебрологу невозможно, то следует обращаться к неврологу (записаться), невропатологу (записаться), травматологу, мануальному терапевту (записаться) или остеопату (записаться). Боли в копчике, обусловленные заболеваниями позвоночника, носят тянуще-ноющий характер, сочетаются с болями в крестце и пояснице, причем у многих людей в копчик болевое ощущение только отдает, а не локализуется там. Помимо болей в копчике, заболевания позвоночника характеризуются головными болями, головокружениями, болями в пораженном отделе позвоночного столба, усилением или ослаблением чувствительности в ногах и руках, которые и позволяют отличить их от других причин болевого синдрома в копчике.
Если боль в копчике обусловлена заболеваниями мышц и нервов тазового дна (например, ишиасом), то следует обращаться к врачу-неврологу или мануальному терапевту. При болях, обусловленных ущемлением нервов, боль острая, резкая, сильная, жгучая, не утихающая со временем, одновременно локализованная в копчике, пояснице, крестце и ноге. Причем боль чаще всего ощущается несколько выше или в самой верхней части копчика.
Если боль в копчике обусловлена заболеваниями прямой и сигмовидной кишки (например, геморрой, проктосигмоидит, проктит, анальные трещины, колит и т.д.) или деформациями ануса вследствие операций или травм, то следует обращаться к врачу-проктологу (записаться). При заболеваниях прямой и сигмовидной кишок боль в копчике имеет тянуще-ноющий характер, сочетается с болями в крестце и пояснице, а также в области ануса, может локализоваться не только в копчике, но и под ним, часто внезапно возникает при наклоне туловища вперед. А при деформациях ануса вследствие операций и травм боль в копчике возникает при вставании, и локализуется как бы под копчиком.
Если боль в копчике связана с опущением промежности или операциями на органах брюшной полости, необходимо обращаться к врачу-гинекологу (записаться) или хирургу, так как в подобной ситуации необходимо оперативное лечение. Боль после операций на органах брюшной полости возникает в копчике во время вставания из позиции сидя или лежа, и может локализоваться не столько в самом копчике, сколько ощущаться под ним.
Если боль в копчике обусловлена кистой или патологией костей (например, остеопороз, деформация суставов и т.д.), то следует обращаться к врачу-травматологу или хирургу с консультацией у эндокринолога (записаться). Боли такого происхождения обычно только отдают в копчик.
Если боль в копчике обусловлена привычкой долго сидеть в туалете и тужиться на фоне запоров, то следует обратиться к гастроэнтерологу (записаться) и диетологу (записаться). В этом случае боль в копчике тянуще-ноющая.
Если боль в копчике обусловлена заболеваниями органов мочеполового тракта, то следует обращаться женщинам к гинекологу, а мужчинам – к урологу (записаться). Боли в копчике, обусловленные заболеваниями органов мочеполового тракта (цистит, аднексит, эндометрит, аденома простаты и т.д.), обычно возникают при наклоне тела вперед и носят тянуще-ноющий характер, сочетаются с болями внизу живота, болями при мочеиспускании, патологическими выделениями из половых органов и т.д.
Боль в копчике может провоцироваться ношением тесной одежды, стрессами, сильными эмоциями или привычкой постоянно сидеть на мягких сиденьях. В таких ситуациях нужно обращаться к мануальному терапевту или остеопату и, естественно, искоренять фактор, вызывающий болевой синдром.
Существуют боли в копчике неясного происхождения, когда не удается выявить четкого причинного фактора, и в таком случае рекомендуется обращаться к вертебрологу, мануальному терапевту или остеопату.
Таким образом, при болях в копчике может оказаться необходимым обращаться к какому-либо из следующих специалистов:
- Вертебролог;
- Мануальный терапевт;
- Остеопат;
- Травматолог;
- Хирург;
- Проктолог;
- Гинеколог;
- Уролог.
Какие исследования могут назначить врачи при боли в копчике?
При боли в копчике врачи могут назначать различные анализы и обследования, так как данный симптом провоцируется широким спектром разнообразных заболеваний и состояний. А цель обследования при болях в копчике состоит в выяснении причины этого ощущения и оценке состояния организма, чтобы можно было назначить наиболее эффективное и адекватное лечение. Выбор анализов и обследований для назначения при боли в копчике осуществляется врачом на основании сопутствующих симптомов, а также характера и особенностей самих болей, которые позволяют заподозрить причинный фактор. Соответственно, анализы и обследования направлены на подтверждение или опровержение диагностического предположения врача.
Например, когда человек говорит, что в прошлом имел место удар, ушиб в копчик, или он стал болеть после родов, врач понимает, что вероятнее всего боли в копчике в данной ситуации носят травматический характер. В этом случае врач назначает рентген области таза (записаться), осматривает и ощупывает область копчика, возможно ощупывает пальцем околокопчиковую подкожную клетчатку через задний проход. На основании проведенных обследований врач назначает лечение.
Если боль в копчике носит тянуще-ноющий характер, сочетается с болями в крестце и пояснице или только отдает в копчик из поясницы или крестца, сочетается с головными болями, головокружениями, болями в пораженном отделе позвоночного столба, усилением или ослаблением чувствительности в ногах и руках, то врач заподазривает заболевание позвоночника, и в таком случае назначает следующие обследования:
- Обзорный рентген позвоночника (записаться). Метод прост, но весьма информативен, так как позволяет диагностировать грыжи межпозвоночных дисков, остеохондроз, искривление позвоночного столба и т.д.
- Миелография (записаться). Метод сложен и опасен, так как предполагает введение контрастного вещества в спинномозговой канал. Используется для выявления спинальных грыж.
- Компьютерная или магнитно-резонансная томография (записаться). Методы с высокой точностью позволяют диагностировать заболевания позвоночника, способные приводить к болями в копчике. К сожалению, они относительно редко используются из-за дороговизны, отсутствия необходимой аппаратуры и специалистов.
Смотрите так же: Защита от вич инфицирования
Когда боль в копчике острая, резкая, сильная, жгучая, не утихающая со временем, одновременно ощущающаяся также в пояснице, крестце и ноге, врач предполагает заболевание нервов и мышц тазового дна. В этом случае врач в первую очередь производит детальный осмотр пациента, расспрашивает его о течении заболевания, просит принять различные позы и описать возникающие ощущения. Обычно этих простых действий достаточно для постановки диагноза, но врач может дополнительно назначить анализ крови на сифилис (записаться) (на поздних стадиях данной инфекции часто возникают неврологические симптомы), сделать УЗИ (записаться) органов малого таза (записаться), чтобы оценить их размеры, наличие спаек и теоретическую возможность сдавления ими нервов и тканей. Кроме того, при неврологической причине болей в копчике врач может назначить рентген конечности, крестца и поясницы, позволяющий выяснить, связана ли боль с патологией позвоночника. Рентген при наличии технической оснащенности медицинского учреждения может быть заменен компьютерной или магнитно-резонансной томографией, которые позволяют всегда с высокой точностью установить причину неврологического заболевания, которое привело, в свою очередь, к болям в копчике. Если же боль в копчике предположительно вызвана заболеванием мышц тазового дна, врач может назначить электронейромиографию (записаться), чтобы определить степень нарушений нервной проводимости и сократимости пораженных мышц.
Когда боли в копчике связаны с опущением промежности или спайками вследствие перенесенных операций, врач может назначить УЗИ органов брюшной полости (записаться) и малого таза, а также компьютерную или магнитно-резонансную томографию, чтобы оценить количество спаек, расположение органов относительно друг друга и т.д. К сожалению, устранить боль в копчике подобного происхождения можно только хирургическим путем. Отличительными чертами болевого синдрома вследствие опущения промежности или спаек в брюшной полости является то, что боль ощущается в области под копчиком и резко усиливается при вставании из положения лежа или сидя, а также при физической нагрузке.
Когда боль в копчике сочетается с заболеванием близлежащих суставов (тазобедренных, коленных и т.д.) или имеются подозрения на наличие кисты, а само болевое ощущение скорее отдает в копчик, чем локализуется в нем, врач назначает рентген нижних участков позвоночника, артроскопию (записаться), а при наличии возможности магнитно-резонансную или компьютерную томографию.
Если боли в копчике связаны с привычкой сидеть в туалете подолгу и тужиться, то врач назначит ряд исследований для выявления причин запоров: анализ кала на дисбактериоз, гастроскопию (записаться) для выявления язвы желудка или гастрита, общий анализ крови, биохимический анализ крови (билирубин, холестерин, триглицериды, общий белок, альбумин, щелочная фосфатаза, АсАТ, АлАТ, амилаза, липаза и т.д.) для оценки работы печени и поджелудочной железы.
Когда боли в копчике связаны с заболеваниями прямой и сигмовидной кишки (например, геморрой, проктосигмоидит, проктит, анальные трещины, колит и т.д.), человек испытывает тянуще-ноющие болевые ощущения, которые сочетаются с болями в крестце, пояснице и области ануса, усиливаются при наклоне вперед. Кроме того, при данных заболеваниях человек ощущает боли, жжение или чувство тяжести в анусе, прямой кишке или в промежности, которое усиливается при дефекации, у него имеются гнойные, слизистые или кровянистые выделения из анального отверстия, возникают частые и болезненные позывы на дефекацию, а запоры чередуются с поносами. При наличии подобных симптомов врач, во-первых, производит наружный осмотр промежности и анальной области, а также пальцем выявляет наличие внутренних геморроидальных узлов. Далее назначается анализ кала на копрологию, дисбактериоз и яйца глист, бактериологический посев кала, общий анализ крови и мочи, а также проводится колоноскопия (записаться) или ректороманоскопия (записаться). В некоторых случаях, помимо колоноскопии или ректороманоскопии, может назначаться дополнительно ирригоскопия (рентгеновский снимок кишки с контрастным веществом) (записаться). Если больной по каким-либо причинам не может пройти колоноскопию, ректороманоскопию или ирригоскопию, то врач может назначить анализ крови на наличие антинейтрофильных цитоплазматических антител и антител к сахаромицетам, чтобы оценить наличие аутоиммунного воспалительного процесса.
Если боли в копчике обусловлены деформациями ануса или промежности вследствие перенесенных операций и травм, то врач назначает УЗИ органов малого таза (записаться), а также ирригоскопию (рентген кишечника с контрастным веществом), чтобы понять, какую форму имеют органы, где серьезные деформации, как они расположены и т.д. Вместо ирригоскопии может назначаться компьютерная или магнитно-резонансная томография при наличии технической возможности.
Боли в копчике, возникающие при наклоне тела вперед, носящие тянуще-ноющий характер, сочетающиеся с болями внизу живота, болями или затруднениями при мочеиспускании, патологическими выделениями из половых органов и т.д., связаны с заболеваниями органов мочеполового тракта. В такой ситуации женщинам и мужчинам врач обязательно назначает общий анализ мочи, анализ мочи по Нечипоренко (записаться), определение мочевины и креатинина в моче, бактериологический посев мочи, анализы на различные инфекции, передающиеся половым путем (записаться) (например, гонорею (записаться), сифилис, уреаплазмоз (записаться), микоплазмоз (записаться), кандидоз, трихомониаз, хламидиоз (записаться), гарднереллез и т.д.), а также цистоскопию (записаться), УЗИ почек (записаться) и органов малого таза. Женщинам также назначается мазок из влагалища на флору (записаться), а мужчинам – мазок из уретры.
При болях в копчике неясного происхождения врачи могут назначать любые анализы и обследования, стремясь выяснить причины дискомфортного ощущения.
Как лечить боль в копчике
Предварительное обследование
Для эффективного лечения боли в области копчика важно правильно установить ее причину. Пациент с такими болями должен обратиться в первую очередь к проктологу. Этот специалист при необходимости направляет пациента (пациентку) к гинекологу, неврологу, хирургу, остеопату. Иногда необходима помощь психотерапевта.
Каждый из этих врачей не только осматривает пациента, но и очень подробно его расспрашивает. Больной должен быть готов детально рассказать о характере боли, ее локализации, вспомнить полученные ранее травмы и перенесенные им оперативные вмешательства.
У части пациентов с болью в копчике точный диагноз установить не удается. Тогда применяют симптоматическое лечение, и в большинстве случаев оно приводит к хорошим результатам. Иногда же боли в области копчика проходят сами собой, без лечения. Но надеяться на это не нужно — при возникновении таких болей обязательно обращайтесь к врачу.
Основные аспекты лечения
В большинстве случаев боли в области копчика лечат консервативными методами (т.е. без хирургического вмешательства). Комплексное лечение включает обеспечение больному покоя, обезболивание медикаментозными средствами, восстановление нарушенного кровообращения с помощью массажа, мануальной терапии, физиотерапии, упражнений лечебной физкультуры.
Все выявленные сопутствующие заболевания подлежат обязательному лечению.
Для снятия или ослабления отрицательных эмоций применяются (после консультации психотерапевта) нейропсихотропные препараты.
Никакой помощи не могут оказать медики только при болях в копчике у беременных. Противовоспалительные и обезболивающие лекарства беременным противопоказаны. Рентгенологическая диагностика также исключена. Поэтому женщинам приходится терпеть боль в копчике, подкладывая под него мягкую подушку или надувной резиновый круг в форме бублика (продается в аптеках).
Сидеть на таком круге рекомендуется не только беременным, но и всем пациентам с болями такой локализации. Это нехитрое устройство исключает нагрузку и давление на копчик во время сидения, тем самым уменьшая болевые ощущения.
При умеренно выраженных болях в копчике обычно назначают нестероидные противовоспалительные препараты, такие, как напроксен, ибупрофен и др. Эти лекарства вводятся в виде свечей или микроклизм.
Но при сильных болях данные средства неэффективны. Применяются новокаиновые блокады, когда раствор новокаина с помощью шприца вводится в ткани вокруг болезненного места. Кроме новокаина, для проведения обезболивающих блокад могут быть использованы лидокаин, кеналог, гидрокортизон, дипроспан и другие препараты.
Мануальная терапия, массаж, иглорефлексотерапия
Боли в области копчика значительно облегчаются с помощью пальцевого массажа мышц прямой кишки и массажа мышц тазового дна (если имеется их спазм).
Приемы мануальной терапии, проводимые опытным специалистом, улучшают кровообращение в районе копчика, ликвидируют застой крови, снимают спазм мышц и помогают восстановить объем движений копчика.
Иглорефлексотерапия (иглоукалывание) часто применяется при болях в копчике, существенно уменьшая их интенсивность. Правильный выбор биологически активных точек для иглоукалывания может полностью снять боль.
Лечебная физкультура
 Заниматься физкультурой, выполнять утреннюю зарядку человеку с болями в копчике не только можно, но и нужно. С некоторыми ограничениями: из упражнений должны быть исключены бег, прыжки, быстрая ходьба, резкие рывковые движения, натуживание.
Заниматься физкультурой, выполнять утреннюю зарядку человеку с болями в копчике не только можно, но и нужно. С некоторыми ограничениями: из упражнений должны быть исключены бег, прыжки, быстрая ходьба, резкие рывковые движения, натуживание.
Гимнастика при болях в копчике должна включать следующие упражнения:
1. Лежа на спине на полу, согнуть ноги в коленях и развести их в стороны. Положить ладони рук на внутренние стороны коленных суставов. Стараться соединить колени, одновременно противодействуя руками этому движению.
Число повторов – 8–12 раз с короткими интервалами (10-15 сек.).
2. В том же положении зажать между согнутыми коленями мяч (футбольный, волейбольный или другой такого же размера). Ладони рук положить на живот. С усилием сжимать коленями мяч на протяжении 5–7 секунд, одновременно ладонями препятствуя выпячиванию живота.
Число повторов – 6–8 раз с такими же интервалами для отдыха, как и в первом упражнении.
3. Лежа на спине, зажать мяч между стопами выпрямленных ног. С усилием сжимать мяч стопами на протяжении 5–7 секунд.
Число повторов – 6-8 раз; интервалы – 10-15 секунд.
4. Лежа на спине, развести в стороны согнутые в коленях ноги и приподнять таз на 3-5 секунд. Ягодичные мышцы при этом должны напрячься.
Число повторов – 6-8 раз; интервалы – 10-15 секунд.
Все упражнения при болях в копчике пациент должен выполнять не спеша, размеренно, ритмично, отдыхая между повторами упражнений. Можно включить спокойную музыку. Для большей эффективности рекомендуется делать комплекс упражнений два раза в день.
