Содержание статьи:
- 1 Фармакологическое действие
- 2 Фармакодинамика и фармакокинетика
- 3 Показания к применению
- 4 Противопоказания
- 5 Побочное действие
- 6 Инструкция по применению Йодинола (Способ и дозировка)
- 7 Условия продажи
- 8 Условия хранения
- 9 При беременности
- 10 Цена на Йодинол, где купить
- 11 Воспаление лимфоузлов под мышкой: причины, симптомы, лечение
- 12 Причины воспаленных лимфоузлов под мышками
- 13 Основные симптомы воспалительного процесса в подмышечных лимфоузлах
- 14 Обследование воспаленных подмышечных лимфоузлов
- 15 Курс терапии при воспаленных подмышечных лимфоузлах
- 16 Народные методы лечения воспаления подмышечных лимфоузлов
- 17 Лимфатическая система головы. Воспаление затылочных узлов. Причины. Методы лечения
- 18 Лимфосистема человека: головные сосуды
- 19 Лимфоузел на голове: расположение
- 20 Разновидности лимфаденитов на голове
- 21 Симптоматика воспаления лимфоузлов в области головы и шеи
- 22 Мероприятия по диагностике
- 23 Лечение воспаления лимфоузлов на голове
- 24 Профилактические меры
- 25 Причины ларингита
- 26 Симптомы ларингита
- 27 Диагностика ларингита
- 28 Лечение ларингита
- 29 Гранулема. Виды и типы гранулем, варианты их локализации и возможные симптомы
-
30 Какие бывают виды и типы гранулем?
- 30.1 Специфические и неспецифические гранулемы
- 30.2 Патологическая гранулема
- 30.3 Кольцевидная гранулема (кольцевая, круговая)
- 30.4 Срединная гранулема Стюарта (гангренесцирующая)
- 30.5 Множественные гранулемы
- 30.6 Мигрирующая гранулема (подкожная)
- 30.7 Пиогенная гранулема
- 30.8 Эозинофильная гранулема
- 30.9 Гигантоклеточная репаративная гранулема
- 30.10 Лимфатическая гранулема
- 30.11 Сосудистая гранулема
- 30.12 Эпителиоидная гранулема
- 30.13 Холестериновая гранулема
- 30.14 Воспалительная гранулема
- 30.15 Телеангиэктатическая (пиогенная, пиококковая) гранулема
- 30.16 Хроническая гранулема
- 30.17 Простая гранулема
-
31 Локализация гранулем
- 31.1 Гранулема на голове (века, щеки, уха, лица, губы, носа, гайморовой пазухи)
- 31.2 Гранулема костей (черепа, челюсти)
- 31.3 Гранулема руки и ноги (кисти, ногтя, пальца, стопы)
- 31.4 Гранулемы органов (глаза, кишечника, легких, печени, головного мозга, почки, матки)
- 31.5 Гранулема мягких тканей тела (кожи, пупка, лимфоузлов, молочной железы, ануса)
- 31.6 Паховая гранулема (влагалища, полового члена)
- 31.7 Гранулема во рту (языка, голосовых связок, гортани)
- 31.8 Гранулема пирсинга
- 32 Симптомы и признаки гранулемы
Описание актуально на 31.03.2014
- Латинское название: Iodinol
- Код АТХ: D08AG03
- Действующее вещество: Йод (Iodide), Йодид калия (Potassium Iodide), Поливиниловый спирт (Polyvinil alcohol)
- Производитель: ФармСтандарт ОАО, Троицкий йодный завод, Казанская фармацевтическая фабрика, ЭКОлаб, Ярославская фармацевтическая фабрика, НПО Микроген, ТатХимФармПрепараты
В состав 100 мл раствора входит 0,1 грамм йода, 0,3 грамма йодида калия и 0,9 грамм поливинилового спирта.
Флаконы объемом 100мл.
Фармакологическое действие
Лекарство оказывает антисептическое воздействие.
Фармакодинамика и фармакокинетика
Йодсодержащий антисептик. Антисептическое воздействие обеспечивается молекулярным йодом. Во время обработки кожных покровов проявляется резорбтивное действие йода: он усиливает метаболизм, ускоряет процессы диссимиляции, оказывает протеолитическое воздействие, принимает участие в процессе синтезирования гормонов Т3 и Т4.
Под действием этанола замедляется выведение йода, уменьшается его раздражающее воздействие на ткани. В отношении грамположительной флоры, стрептококков, протеи, кишечной палочки и большинства грамотрицательных бактерий проявляется бактерицидный эффект.
Лекарственный препарат воздействует на жизнедеятельность дрожжей и патогенных грибов, оказывает губительное воздействие на споры возбудителей сибирской язвы. Устойчивой к действию йода является синегнойная палочка. Медикамент малотоксичен.
Показания к применению
Применение Йодинола в гинекологии ограничено антисептической обработкой операционной поверхности.
При миалгии, травмах, инфекционно-воспалительных поражениях кожных покровов медикамент применяют наружно.
При варикозных и трофических язвах, химических и термических ожогах I-II степени, гнойном отите, хроническом тонзиллите и атрофическом рините применяют местно. При третичном сифилисе, атеросклерозе возможно применение лекарства внутрь.
Противопоказания
Известны следующие противопоказания:
Детям Йодинол можно назначать только с 5 лет.
При крапивнице, хронической пиодермии, аденоме, туберкулезе легких, угревой сыпи, фурункулезе, нефрозах, нефритах, геморрагических диатезах принимать медикамент внутрь противопоказано.
Побочное действие
Прием раствора внутрь вызывает повышенную потливость, учащенное сердцебиение, нервозность, бессонницу, диарейный синдром (характерно для пожилых лиц), аллергические ответы. Нанесении на кожные покровы может вызывать раздражение.
Длительное лечение обширных раневых поверхностей может привести к йодизму (слюнотечение, крапивница, угревые высыпания, отек Квинке, слезотечение).
Инструкция по применению Йодинола (Способ и дозировка)
Местно Йодинол применяют для смазывания миндалин, наложения повязок, для промывания.
Для лечения хронического тонзиллита рекомендуется регулярное промывание супратонзиллярных пространств и миндалин.
Как полоскать Йодинолом горло: разовая дозировка – 50 мл, ежедневно проводится 4-5 промывания в течение трех суток.
Как разводить Йодинол для полоскания горла: в 100 мл кипяченой воды добавлять раствор препарата до окрашивания воды в темно-желтый цвет. Полученный раствор пригоден для полоскания.
Лечение хронически протекающих гнойных отитов: при эпитимпанитах осуществляется промывание аттика, а при мезотимпанитах производят закапывание раствора (5-8 капель на процедуру). Длительность терапии- до 4-х недель.
Терапия хронически протекающего атрофического ринита рекомендует предварительно размягчить и удалить корки, а затем провести пульверизацию носовой полости и носоглотки (2-3 раза в неделю, курс – 3 месяца).
При язвах (варикозные, трофические) накладывают смоченные в растворе марлевые повязки. Перевязку проводят 2 раза в сутки, каждый раз пропитывая марлю раствором, но, не снимая ее. Через неделю назначают местную ванну, и процедуры с марлевыми повязками продолжают до полного излечения.
Лечение инфицированных ожогов, гнойных раневых поражений включает наложение специальной рыхлой марлевой повязки, пропитанной препаратом.
Длительный прием внутрь в больших количествах вызывает йодизм.
Медикамент несовместим с растворами аммиака, эфирными маслами. В результате взаимодействия с белой осадочной ртутью образуется взрывоопасная смесь.
Лекарственное средство ослабляет струмогенное и гипотиреоидное действие препаратов лития.
Условия продажи
Отпускается без рецептурного бланка врача.
Условия хранения
В темном месте. Рекомендуемая температура – более 0 градусов. Хранить вдали от детей.
Медикамент может храниться 3 года при соблюдении рекомендуемого температурного режима.
По достижении 5-летнего возраста можно назначать Йодинол. Инструкция по применению для детей рекомендует назначать медикамент в терапии гингивита, стоматита, ангины.
Как разводить Йодинол при ангине детям: 1 столовую ложку раствора на 1 стакан тёплой воды.
При стоматите у детей медикамент оказывает выраженное противовоспалительное действие.
При беременности
Применение Йодинола при беременности противопоказано.
Отзывы о Йодиноле исключительно положительные. Медикамент способствует скорейшему выздоровлению при ангине при соблюдении всех предписаний доктора и оказывает выраженное антисептическое, противовоспалительное и ранозаживляющее действие при обработке раневых поверхностей кожи.
Отзывы при молочнице: спринцевание разбавленным раствором Йодинола позволяет быстро избавиться от молочницы.
Цена на Йодинол, где купить
Цена в Украине на данный медикамент составляет 50 грн. Купить Йодинол можно в аптеке.
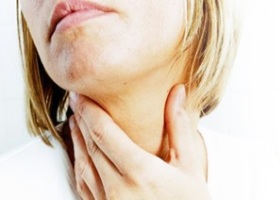
Воспаление лимфоузлов под мышкой: причины, симптомы, лечение
 Лимфоузлы под мышкой воспаляются чаще всего в результате инфекционного заболевания, грибка и раковых клеток. Особенно опасен воспалительный процесс в лимфоузлах подмышками для женщин – это может быть первый признак рака груди. Сразу же обращайтесь к врачу. У некоторых воспаление спровоцировано частым бритьем, использованием дезодорантов (он может закупорить поры с бактериями). Обратите внимание, если возникло воспаление, значит, повысилось количество вирусов, бактерий. В результате лимфоузел начинает увеличиваться в размере, приводит к болезненным ощущениям.
Лимфоузлы под мышкой воспаляются чаще всего в результате инфекционного заболевания, грибка и раковых клеток. Особенно опасен воспалительный процесс в лимфоузлах подмышками для женщин – это может быть первый признак рака груди. Сразу же обращайтесь к врачу. У некоторых воспаление спровоцировано частым бритьем, использованием дезодорантов (он может закупорить поры с бактериями). Обратите внимание, если возникло воспаление, значит, повысилось количество вирусов, бактерий. В результате лимфоузел начинает увеличиваться в размере, приводит к болезненным ощущениям.
Причины воспаленных лимфоузлов под мышками
- ОРВИ.
- Злокачественная опухоль.
- Инфекция.
- Серьезные заболевания молочных желез женщины.
- Фурункулы, трофические язвы, рожистое воспаление, тромбофлебит.
- Заболевания полости рта – кариес, воспаление десен, ангина.
Узнать о расположении лимфоузлов просто, под мышками прощупываются шарики. Когда инфекция прогрессирует, эти шарики начинают увеличиваться и болеть.
При простуде, ангине часто возникают проблемы с подмышечными лимфоузлами, потому что иммунитет ведет активную борьбу с вирусами. Так происходит выработка лейкоцитов, они уничтожают появившиеся бактерии. Обратите внимание, воспаленные лимфоузлы – это первый сигнал того, что организм активно борется с инфекцией.
Внимание! Довольно часто причиной патологических процессов являются воспаленные волосяные фолликулы. При этом появляется сильная боль, пораженное место краснеет, ощущается боль в суставах, человек быстро устает, может возникать тошнота.
Если кроме того, что воспалился лимфоузел, появилось уплотнение в груди, можно заподозрить серьезное заболевание молочных желез. В данной ситуации нужно проконсультироваться с маммологом, чтобы исключить рак груди. Иногда аллергия, киста, ушибы, травмы становятся причиной изменений в лимфоузлах.
Основные симптомы воспалительного процесса в подмышечных лимфоузлах
Патология развивается медленно. Сначала можно заметить небольшое увеличение в размере, затем появляется боль при пальпации. Кожа над воспаленной кожей заметно краснеет. Если вовремя не принять меры, у больного лимфоузлы сильно увеличиваются в размере, начинает тошнить, ослабевают мышцы и резко подскакивает температура.
Опасно, когда показатели градусника являются критическими, у больного наблюдается лихорадочное состояние. В больном лимфоузле чувствуется пульсация.
Виновниками инфекции подмышками являются стафилококки, стрептококки, гноеродные бактерии. Воспалительный процесс может быть вызван продуктами распада в гнойном участке, который образовывается в результате рожи, фурункул, трофических язв, воспалительного процесса в костном мозге, карбункул, тромбофлебита.
Особенно тяжело протекает специфический тип подмышечного лимфаденита, он появляется при сифилисе, туберкулезе, трихомониазе.
Обследование воспаленных подмышечных лимфоузлов
Первым делом необходимо выяснить как протекает заболевание, в какой форме – острой или хронической. Также при диагностике важно обратить внимание на очаги поражения – локальные или генерализированные. Немаловажное значение имеет спаечный процесс в окружающих тканях.
Обязательно больной должен сдать анализ мочи, крови. Если он показывается высокий уровень лейкоцитов, это значит, что организму приходится активно бороться с инфекцией. В данной ситуации необходимо сдать дополнительные анализы. Когда подозревается туберкулез, пациенту назначают:
Дополнительно сдается анализ на ВИЧ-инфекции, сифилис. Больной должен пройти серологические пробы. Если пациента подозревает злокачественная опухоль, с лимфатического узла берется пункция и проводится гистология.
Курс терапии при воспаленных подмышечных лимфоузлах
Первым делом необходимо излечить инфекционное заболевание. Лечащий врач обязательно назначает физиотерапевтические процедуры:
- Электрофорез с лекарственными препаратами.
- Ультразвук.
Дополнительно выписывают разные мази, компрессы. Особенно хорошо зарекомендовал себя Хлорэтил, им опрыскивают пораженный лимфоузел. После проведенной процедуры кожа немеет. После нескольких сеансов воспалительный процесс останавливается. Кроме этого, используют компрессы с Гепариновой мазью, Борным вазелином, Троксевазином.
Антибиотики назначаются вначале заболевания, так притормаживается воспаление. Больше всего в данном случае подходит группа Пенициллин. Курс терапии в течение двух недель. После лечения лимфоузлы заметно становятся меньшими. В том случае, если воспаление спровоцировано туберкулезом, необходимо пройти курс противотуберкулезной терапии в стационарных условиях.
Гнойная форма подмышечного лимфоузла лечится только с помощью операции. Во время которой скрывается пораженный участок и полностью очищается от гноя. При злокачественном образовании необходима химиотерапия.
Народные методы лечения воспаления подмышечных лимфоузлов
Лучшим антисептическим лекарственным средством является эхинацея. С ее помощью можно остановить воспалительный процесс. Рекомендуют внутрь принимать настойку по половине чайной ложки, разбавленной в 50 мл воды.
Очень важно во время воспаления принимать витамин С трижды в день по 200 мл. Он обязателен при ангине, простуде, гриппе.
Для предотвращения проблем с лимфоузлами, необходимо постоянно укреплять иммунную систему. Повысить защитные силы организма помогут фрукты, овощи, разные виды мяса. В профилактических целях рекомендуется принимать настойку эхинацеи, шиповника и лимонника. Также своевременно избавляйтесь от ранок, порезов, ссадин. Поврежденный покров приводит к серьезному воспалительному процессу в подмышечных лимфоузлах.
Таким образом, легче предотвратить серьезное заболевание, чем его лечить, поэтому внимательно следите за своим здоровьем.
Лимфатическая система головы. Воспаление затылочных узлов. Причины. Методы лечения
Мало кто знает, что на голове расположено большое количество лимфоузлов. Воспаление лимфоузлов на голове говорит о попадании в организм инфекции. Как это лечить и профилактировать читайте ниже в статье.
Лимфосистема человека: головные сосуды
Лимфа продвигается медленными темпами, давление в сосудах небольшое. Самые большие скопления лимфоузлов наблюдается в области шеи и паха, подмышечной зоне.
Из чего состоит лимфосистема?
Она представлена лимфоцитами и фагоцитами (иммунные клетки), иммуноглобулинами, комплексом различных химических соединений.
В ее состав входят:
- капилляры лимфы (находятся во всех органах и тканях);
- сосуды лимфосистемы (формируются из капиллярных соединений);
- узлы лимфы (разделяет систему сосудов).
Вернуться к оглавлению
Лимфоузел на голове: расположение
Лимфосистема на голове состоит из лимфатических образований, находящихся на границе с шеей.
- Затылочные лимфоузлы расположены (№8) на голове сзади на границе головы с шеей. Сюда входят сосуды, располагающиеся по задней поверхности головы (теменная, височная, затылочная зоны), собирается лимфа с затылочной части головы.
- Сосцевидные (№ 9) – располагаются в месте сосцевидного отростка височной кости (за ухом). Здесь собирается жидкость из перечисленных зон, с наружной поверхности уха, внутренней его части.
- Околоушные (№10) – расположены кпереди от уха, сюда поступает лимфатическая жидкость с височных участков, наружных областей слухового органа.
- Поднижнечелюстные образования (№ 2) – лимфа поступает из латеральной губной и подбородочной поверхности, носовой и зубной, небной, щеки, язычка и слюнных желез, с наружной области века.
- Лимфатические образования лица (№ 3,4) – попадает лимфатическая жидкость, омывающая глазные яблоки, слизистые щек, десны, губы, ротовую полость, надкостницу носа, мимическую мускулатуру.
- Подбородочные узлы (№ 1): входит лимфа с таких же зон, что и у поднижнечелюстных образований, а так же от кончика язычка, нижней губы.
- Поверхностные шейные образования (передние и боковые:№5,6): сюда впадают приносящие лимфососуды, а из них выходят сосуды крупнее (поступает лимфа с кожных покровов шеи).
- Глубокие шейные образования (№7): происходит сбор лимфатической жидкости со всех органов головы и шеи.
Лимфосистема головы не имеет лимфоузлов на черепе и на лбу. Очищение происходит за счет узлов шеи и затылочных образований. У ребенка лимфоузлы на голове располагаются так же, как у взрослых.
Основное значение в очистке тканей головного мозга от инфекционного начала отводится затылочным лимфоузлам.
Воспалительный процесс лимфоузлов на затылке развивается при попадании в организм человека инфекции (бактериальной и вирусной флоры, грибков) и его защитная система с ним не может справиться. Воспалительный процесс затылочных лимфоузлов называется лимфаденитом.
Разновидности лимфаденитов на голове
Существует 2 вида воспаления головных лимфоузлов:
- специфический (тяжелые поражения инфекциями: при туберкулезе, сифилисе, лейкемии, СПИДе);
- неспецифический (при пародонтите, кариесе, абсцессе, лимфангите, аллергии и т.д.);
Различают так же заболевания по характеру развития воспалительного процесса:
- при остром течении – заболевание возникает внезапно и при лечении быстро проходят (основные заболевания лимфатических узлов головы – аденоиды и тонзиллиты);
- при хроническом – болезнь появляется повторно и принимает затяжное течение.
Процесс воспаления лимфоузлов на голове характеризуется определенными симптомами.
Симптоматика воспаления лимфоузлов в области головы и шеи
При развитии лимфаденитов появляется определенная симптоматика. Наблюдается увеличение лимфатических образований (отличаются местом локализации при разных очагах воспаления):
- затылочных узлов (инфекционные процессы головы);
- околоушных образований (конъюнктивиты, фелинозы, инфекции дыхательной системы и т.д.).
Увеличенные лимфоузлы головы могут иметь разную структуру (наблюдается эластичность, плотность или мягкость). Поверхность выражается некоторой бугристостью (гладкостью).
При некоторых процессах наблюдается припухлость в затылочной области, болезненность лимфоузлов, уплотнение. Если есть нагноения — появляется покраснения в области воспаления, кожа при этом рыхлая на ощупь. В связи с нарастанием интоксикации появляется слабость в организме, повышенная температура тела, головные боли, тошнота и головокружение. Аппетит отсутствует.
Лимфоузлы на голове у ребенка (затылочные) воспаляются и увеличиваются при детских болезнях (краснухе, ветрянке). При кори, гриппе, аденовирусной инфекции – периферические узлы. Во время болезни Филатова (инфекционный мононуклеоз) увеличиваются узлы в области шеи, с боковых сторон.
Расположение лимфоузлов на голове и шее ребенка дает дополнительную возможность привлечь его лимфосистему при повышении нагрузки миндалины глотки.
Чтобы выявить воспаление лимфоузлов на голове необходимо пройти диагностику.
Мероприятия по диагностике
Диагностика лимфаденитов начинается с осмотра врача: он оценивает внешние признаки состояния больного, проводит опрос пациента. Если явные причины затылочных или шейных узлов не были выявлены, то назначается дополнительные обследования:
- проведение флюорографии или рентгена органов грудной клетки (чтобы исключить туберкулез, рак);
- взятие общих анализов крови и мочи, их исследование;
- проведение биопсии (исследуется содержимое воспаленного узла);
Все диагностические методы проводятся в срочном порядке, так как есть риск острого развития неотложного состояния.
Лечение воспаления лимфоузлов на голове
Лечебные меры зависят от формы заболевания и степени течения (тяжести) воспалительного процесса в лимфоузлах головы и шеи. После проведения обследования, осмотра, когда поставлен точный диагноз врачом назначается индивидуальное лечение. Оно заключается:
- в проведении антибиотикотерапии (Амоксициклин, Цефтриаксон, Ампициллин, Цефтазидим);
- при головных болях, высокой температуре – жаропонижающие и обезболивающие (Аспирин, Парацетамол);
- в тяжелых случаях при онкологии – операция, химиотерапия;
- параллельно с основным лечением возможно применение фитопрепаратов (эхинацеи, имбиря).
Смотрите так же: Судорожные синдромы диагностика
Что делать, чтобы лимфоузлы на голове не воспалялись? Для этого нужны определенные мероприятия.
Профилактические меры
Для того чтобы лимфатическая система выполняла свою функцию и защищала организм от инфекционного начала, необходимо чтобы человек должен много двигаться (гимнастика, дыхательные упражнения, прогулки на свежем воздухе). Активные движения способствует очищению организма и убирает застой лимфы, а значит, уйдут воспаления из лимфоузлов головы.
Лимфатическая система так же очищается с помощью слюнных желез, так как они находятся в ее составе. С помощью слюны выводятся отмершие клетки и продукты метаболизма через желудочно – кишечный тракт наружу.
Для очистки организма можно использовать фитотерапию:
- имбирь, кусочек которого надо после принятия пищи рассасывать, прожевывать и проглатывать; раздражает слизистую и повышает слюноотделение;
- эхинацея, нужно применять настой: 10 капель на 85 грамм воды, принимать 4 раза/день.
Можно принимать витамин С: курсами в дозировке согласно возрасту.
Для профилактики воспаления головных лимфоузлов у ребенка можно давать ему пить свежеприготовленный сок (курсами в течение 10-14 дней): берется равные части яблочного, морковного и свекольного сока (можно добавлять туда же настой из имбиря).
Ларингит — это воспалительный процесс гортани. В основном данное состояние связано с болезнями простудного характера или с рядом инфекционных недугов, при которых также проявляется ларингит. Симптомы заболевания могут возникнуть при кори, коклюше, скарлатине.
Также заболевание развивается вследствие переохлаждения организма, ротового дыхания, слишком грязного воздуха, курения и злоупотребления алкоголем, а также как следствие перенапряжения гортани. Ларингит может протекать как кратковременное острое состояние, а также как хроническая болезнь. Но в большинстве случаев заболевание достаточно быстро прогрессирует и проходит на протяжении двух недель
Причины ларингита
Острый ларингит у детей и взрослых обычно развивается как самостоятельная болезнь. Основными причинами острой формы ларингита становится переохлаждение местного характера либо слишком сильное перенапряжение голоса. Как следствие, болезнь очень часто наблюдается у певцов, а также преподавателей и людей других профессий, постоянно использующих в работе громкий голос. Также острый ларингит может возникнуть как проявление гриппа, кори и других инфекционных недугов. При этом воспалительный процесс может захватить как слизистую оболочку гортани в целом, так и слизистую надгортанника, стенок подголосовой полости, голосовых складок.
Хроническая форма заболевания проявляется как последствия острого ларингита, регулярно повторяющегося у больного. Также он возникает на фоне воспалений в носу и пазухах носа. У людей, профессия которых связана с использованием голоса, на фоне частого возникновения острого ларингита проявляется хроническая форма заболевания.
При катаральном ларингите у больного наблюдается саднение в горле, охриплость, периодический кашель. Однако данная форма считается наиболее легкой.
При гипертрофическом ларингите наблюдается более выраженная хриплость голоса, сильное першение и кашель. На связках наблюдаются разрастания, размером с головку булавки. Эти узелки, придающие хрипоту, принято называть «узелками певца». Часто ларингит у детей также провоцирует постоянную хриплость, однако такое состояние может пройти в подростковом возрасте из-за серьезных изменений гормонального баланса. В данном случае применяются те же методы лечения, что и при других видах заболевания. Возможно также прижигание бугорков раствором нитрата серебра, применяемое в особенно тяжелых случаях. Но если изменения в связках выражены очень сильно, то иногда участки, подвергшиеся поражению, удаляют во время хирургической операции.
Для атрофического ларингита характерно истончение слизистой оболочки внутри гортани. У больных постоянно проявляется очень мучительный кашель, хрипнет голос, проявляется сухость во рту. Если наблюдаются приступы кашля, иногда отходят корки с кровяными прожилками. В качестве причины такой формы ларингита специалисты определяют злоупотребление острой пищей, с пряностями и приправами. При этом поражение имеет место не только в гортани, но и на задней стенке глотки.
В случае дифтерийного ларингита развитие болезни происходит вследствие распространения инфекции в гортань с миндалин. На слизистой оболочке при этом наблюдается налет белой мембраны, иногда она отделяется и закупоривает дыхательные пути на уровне голосовых связок.
При туберкулезном ларингите, который практически всегда является вторичной болезнью. Заболевание проявляется, когда туберкулез распространяется из легких. В данном случае в тканях гортани проявляются утолщения в виде бугорков, к тому же иногда болезнь прогрессирует до разрушения гортанного хряща и надгортанника.
Также ларингит может быть осложнением при сифилисе. На второй стадии заболевания иногда происходит формирование бляшек и язв, а на третьей стадии могут образоваться рубцы, деформирующие голосовые связки и гортань. В итоге хрипота может стать неизлечимой.
 Ларингит у детей до восьмилетнего возраста иногда переходит в особую форму так называемого ложного крупа. Он проявляется симптомами, похожими на признаки истинного крупа (дифтерии гортани). В данном случае опасность представляет резкое сужение просвета гортани ввиду отека, что может затруднять дыхание. К такому состоянию иногда присоединяется спазм голосовой щели. Ложный круп наиболее характерен для детей, страдающих экссудативным диатезом. Такие приступы, как правило, возникают стремительно, преимущественно ночью. Ребенок может проснуться в поту, жаловаться на трудное дыхание, у него появляется «лающий» кашель, синеют губы. Приступ проходит примерно через полчаса, при этом температура может возрасти только незначительно. Приступы могут возникать и в последующие ночи. В данном случае важно немедленно вызвать скорую помощь. Помочь ребенку до прибытия доктора можно с помощью горчичника, положенного на область гортани. Можно также сделать горячую ванну для ног (39°), дать теплую жидкость.
Ларингит у детей до восьмилетнего возраста иногда переходит в особую форму так называемого ложного крупа. Он проявляется симптомами, похожими на признаки истинного крупа (дифтерии гортани). В данном случае опасность представляет резкое сужение просвета гортани ввиду отека, что может затруднять дыхание. К такому состоянию иногда присоединяется спазм голосовой щели. Ложный круп наиболее характерен для детей, страдающих экссудативным диатезом. Такие приступы, как правило, возникают стремительно, преимущественно ночью. Ребенок может проснуться в поту, жаловаться на трудное дыхание, у него появляется «лающий» кашель, синеют губы. Приступ проходит примерно через полчаса, при этом температура может возрасти только незначительно. Приступы могут возникать и в последующие ночи. В данном случае важно немедленно вызвать скорую помощь. Помочь ребенку до прибытия доктора можно с помощью горчичника, положенного на область гортани. Можно также сделать горячую ванну для ног (39°), дать теплую жидкость.
Симптомы ларингита
При остром ларингите (разлитая форма) у больного наблюдается резкое покраснение слизистой оболочки, а возле складок преддверия наблюдается заметное припухание. В случае острого ларингита слизистая оболочка гортани отечна и гиперемирована, голосовые связки утолщены и смыкаются не полностью. Ввиду расширения сосудов вследствие воспаления иногда просачивается кровь и образует на слизистой оболочке точки темно-красного оттенка. Если у больного имеет место изолированный ларингит, симптомы проявляются иначе. Так, краснота и инфильтрация слизистой оболочки нередко наблюдаются исключительно в надгортаннике. Еще одна форма заболевания — ларинготрахеит – проявляется, если воспаление переходит на трахею. В данном случае больной часто страдает от сильных приступов кашля, при этом выделяется мокрота, которую продуцирует слизистая оболочка трахеи и гортани.
Если у больного начинает развиваться острый ларингит, симптомы, прежде всего, выражаются в общем ухудшении состоянии человека. Возрастает температура тела, при исследовании крови наблюдаются признаки развития воспаления в организме.
Если воспаление локализируется в надгортаннике либо в задней стенки гортани, то при глотании человек может ощущать боль. Изменяется голос: он становится хриплым, а в более тяжелых случаях голос может вообще пропасть. Ввиду сужения голосовой щели может затрудняться дыхание. Также у людей с острым ларингитом проявляется сухость и выраженное першение в горле. В первые дни болезни одолевает сухой кашель, однако позже при кашле уже отходит мокрота. Головная боль также может сопутствовать болезни. Если правильно подходить к процессу лечения и следовать рекомендациям доктора, симптомы острого ларингита исчезают примерно через неделю.
Симптомы хронического ларингита выражаются хрипотой, быстрой утомляемостью голоса, периодическим проявлением першения. Как следствие, больной постоянно покашливает. В случае обострения воспаления симптомы становятся более сильными.
Диагностика ларингита
В процессе диагностики врач изначально изучает анамнез, проводит физическое обследование и опрашивает пациента о характере начала и развития болезни. Тщательное исследование звука голоса, а также голосовых связок способствует подбору правильного подхода к лечению заболевания. Физическое обследование обязательно включает осмотр горла, рта, носа для выявления очагов воспаления. Также доктор прощупает шею для обнаружения воспаленных лимфоузлов. Данные обследования дают возможность определить тип ларингита, а также его связь с другими болезнями.
При наличии серьезных проблем врач может назначить проведение дополнительных анализов. Иногда больному показана ларингоскопия с использованием гибкого эндоскопа для обследования гортани. При проведении такого обследования возможен забор образца ткани для последующего проведения биопсии. С помощью биопсии можно определить наличие у больного онкологических процессов.
В процессе видео ларингостробоскопии врач может изучить вибрацию голосовых связок. Все остальные исследования назначаются в зависимости от повреждения гортани.
Важно учитывать, что человек, который подозревает развитие ларингита, должен обязательно обратиться к врачу, если симптомы болезни не исчезают на протяжении двух недель, появляется боль, отдающая в ухо, утрудняется глотание, отхаркивается кровь.
Лечение ларингита
Лечение ларингита острой формы должно в первую очередь быть направлено на устранение той проблемы, которая спровоцировала болезнь. Чтобы обеспечить полный покой гортани, человеку не рекомендуется разговаривать около недели. Если это невозможно, разговаривать нужно как можно тише и мягче. Однако шептать не рекомендуется, поскольку шептание раздражает голосовые связки. Важно не употреблять острой еды, пряностей, раздражающих слизистую оболочку. Также нельзя курить, употреблять спиртное.
В процессе лечения ларингита следует пить теплую жидкость, проводить ингаляции, полоскать горло, а также согревать шею теплыми повязками либо компрессами, парить ноги в теплой ванне. Иногда специалист назначает прием медикаментозных препаратов. В качестве медикаментозной терапии врач может назначить противокашлевые средства, антигистаминные препараты, смазывание гортани раствором Люголя в глицерине.
Важно, чтобы в помещении, где находится больной, было достаточно влажно и тепло. В данном случае также показаны паровые ингаляции, которые в первые дни болезни можно проводить каждые несколько часов. Ингаляция должна продолжаться примерно 15 минут.
Лечение ларингита также проводится с помощью полоскания горла травяными отварами. При наличии насморка ими можно полоскать и нос. Также для полоскания носа в данном случае подойдет солевой раствор. Для приготовления травяных отваров часто используют траву аира, мать-и-мачехи. Также можно полоскать горло картофельным соком, свекольным соком с добавлением уксуса, отваром луковой шелухи. При ларингите полезно пить щелочную минеральную воду.
 Люди, которые болеют хроническим ларингитом, должны в обязательном порядке проходить врачебное обследование, после которого врач определяет, как лечить ларингит в данном случае. Иногда врач назначает проведение щелочных и масляных ингаляций, электрофорез новокаина в область гортани, УВЧ. Руководствуясь полученной информацией, специалист назначит комплексное лечение, куда могут войти разные процедуры: смазывание гортани, ингаляции, физиотерапевтические процедуры. Также в некоторых случаях показано лечение медикаментозными препаратами и даже хирургические методы. Чтобы предупредить проявления хронического ларингита, важно вовремя вылечить ларингит острый и другие болезни верхних дыхательных путей. Важен и правильный голосовой режим.
Люди, которые болеют хроническим ларингитом, должны в обязательном порядке проходить врачебное обследование, после которого врач определяет, как лечить ларингит в данном случае. Иногда врач назначает проведение щелочных и масляных ингаляций, электрофорез новокаина в область гортани, УВЧ. Руководствуясь полученной информацией, специалист назначит комплексное лечение, куда могут войти разные процедуры: смазывание гортани, ингаляции, физиотерапевтические процедуры. Также в некоторых случаях показано лечение медикаментозными препаратами и даже хирургические методы. Чтобы предупредить проявления хронического ларингита, важно вовремя вылечить ларингит острый и другие болезни верхних дыхательных путей. Важен и правильный голосовой режим.
При остром ларингите специалисты, как правило, говорят о благоприятном прогнозе. Однако иногда заболевание может перейти в хроническую форму. Поэтому очень важно вовремя обращаться к специалисту и советоваться с ним о том, как лечить ларингит.
Гранулема. Виды и типы гранулем, варианты их локализации и возможные симптомы
Какие бывают виды и типы гранулем?
 Единой четкой классификации гранулем не существует, так как это весьма распространенный вид поражения тканей, который встречается при самых разных патологиях. В большинстве случаев гранулемы различают по причинам, которые вызвали их появление. Например, все туберкулезные гранулемы имеют схожее строение и клеточный состав. В то же время, туберкулезная гранулема сильно отличается по строению от, например, сифилитической гуммы или гранулемы при саркоидозе.
Единой четкой классификации гранулем не существует, так как это весьма распространенный вид поражения тканей, который встречается при самых разных патологиях. В большинстве случаев гранулемы различают по причинам, которые вызвали их появление. Например, все туберкулезные гранулемы имеют схожее строение и клеточный состав. В то же время, туберкулезная гранулема сильно отличается по строению от, например, сифилитической гуммы или гранулемы при саркоидозе.
Можно также разделять гранулемы на виды и типы по следующим критериям:
- Механизм образования. Соответственно можно говорить об инфекционных и неинфекционных гранулемах. Инфекционные иногда разделяют на грибковые и бактериальные в зависимости от вида возбудителя.
- Расположение в организме. Выделяют гранулемы внутренних органов, кожи, костей и других тканей. Также по данному критерию можно говорить о поверхностных или глубоких гранулемах. Первые видны невооруженным глазом или прощупываются, а вторые обнаруживаются лишь с помощью специальных диагностических методов (УЗИ, рентгенография и др.).
- Количество. По данному критерию гранулемы можно делить на единичные (солитарные) и множественные.
Все эти критерии обычно используются при описании самого поражения или для уточнения диагноза. Широкого практического применения они обычно не имеют. Для лечения важно знать именно причину (патологию), вызвавшую появление гранулемы.
Следует также отметить, что некоторые гранулемы могут являться самостоятельным заболеванием (кольцевидная, паховая и др.). Другие же представляют собой лишь одно из проявлений системных патологий или инфекций (туберкулезная, саркоидная и др.). Далее будут рассмотрены различные виды и типы гранулем, которые пациенты могут встретить при формулировке диагноза.
Специфические и неспецифические гранулемы
Все гранулемы можно условно разделить на специфические и неспецифические. Неспецифические гранулемы имеют идентичное строение (зоны) и клеточный состав. Как правило, они возникают из-за того, что определенные вещества или компоненты, попавшие в ткани, не могут рассосаться или выделиться естественным путем. Организм, изолируя такие участки воспаления, формирует гранулемы в тканях.
Специфические гранулемы имеют приблизительно такой же механизм образования, но отличаются по структуре поражения или по клиническому течению (симптомы и проявления). Чаще всего специфические гранулемы возникают на фоне различных инфекций. Например, гранулемы в легких при туберкулезе отличает казеозный некроз (разрушение тканей в центре гранулемы с формированием творожистого вещества). При сифилисе гранулемы также имеют отличия в строении. Именно из-за этого они называются специфическими.
С практической точки зрения нет большого значения, является гранулема специфической или неспецифической. В любом случае для начала лечения необходимо установить конкретную причину ее появления и лишь после этого приступать к лечению. Лечение при этом может сильно отличаться (то есть неспецифические гранулемы у разных пациентов могут потребовать разного лечения). Так как специфические гранулемы обычно вызваны инфекциями, для их лечения, как правило, нужны антибактериальные препараты.
Патологическая гранулема
Гранулемы сами по себе являются одним из проявлений острого или хронического воспалительного процесса. Воспаление же представляет собой патологическое явление, так как является универсальной реакцией на различные повреждения клеток и тканей. Таким образом, все гранулемы являются патологическими.
Само слово «патологический» подразумевает результат какой-то болезни. Его антонимом является слово «физиологический», то есть свойственный здоровому организму. Гранулема же физиологической быть не может, потому что в здоровом организме такие образования отсутствуют.
Кольцевидная гранулема (кольцевая, круговая)
Кольцевидная гранулема является отдельным дерматологическим заболеванием, причины появления которого окончательно не установлены. Существует несколько видов данной патологии, но в целом она может появиться практически в любом возрасте. Болезнь представляет собой гранулематозное воспаление кожи. В большинстве случаев оно не доставляет пациенту серьезных неудобств и может пройти самостоятельно. Установлена связь между появлением кольцевидной гранулемы и рядом гормональных (тиреоидит) и иммунных нарушений в организме. Также считают, что кольцевидная гранулема может быть следствием травмы. Средняя продолжительность болезни составляет от нескольких месяцев до нескольких лет.
Смотрите так же: Что можно есть при кишечном гриппе
Существуют следующие виды кольцевидной гранулемы:
- Локализованная гранулема. Данная форма характеризуется появлением небольших узелков (папул) в форме кольца или полукруга. Чаще она появляется на конечностях (тыльная поверхность кистей, стоп, предплечий) и поначалу имеет диаметр несколько миллиметров. Постепенно гранулема может увеличиваться и диаметр «кольца» достигает 5 см. Кожа в области поражения может быть нормальной или слегка синюшной, а какие-либо другие жалобы обычно отсутствуют.
- Папулезная гранулема. Характеризуется неорганизованным (не обязательно в форме кольца) распространением папулезной сыпи. Элементы сыпи не сливаются и остаются изолированными друг от друга до конца заболевания.
- Глубокая (подкожная) гранулема. При данной форме элементы сыпи расположены в толще кожи и обычно не видны невооруженным глазом. Узелки хорошо прощупываются. Они могут быть мобильными (подвижными на ощупь) на конечностях и практически всегда фиксированные на волосистой части головы. От данной формы кольцевидной гранулемы страдают преимущественно дети до 5 лет.
- Диссеминированная гранулема. Данная форма, наоборот, встречается в основном у пациентов после 50 лет. При ней у пациента имеются характерные очаги поражения в различных частях тела.
- Перфорирующая гранулема. При данной форме болезни элементы сыпи как бы лопаются, выделяя желеобразное вещество (клейкое, желтоватого цвета). Считается, что перфорирующей может стать обычная локализованная гранулема вследствие травмы (расчесывание, ожог и т. п.). На элементах сыпи, когда они не дают выделений, имеются небольшие узелки (видны под лупой или при пристальном рассмотрении).
Кольцевидная гранулема обычно не оставляет шрамов или рубцов, однако перфорирующая форма может оставлять небольшие рубцы после заживления. В целом заболевание не является опасным, но требует тщательной диагностики. Пациентам при появлении характерных высыпаний рекомендуется обратиться к врачу-дерматологу и сдать основные анализы (анализ крови, анализ мочи и др.). Следует исключить другие болезни кожи со схожими проявлениями — грибковую инфекцию, мелкоузелковый саркоидоз, красный плоский лишай и др.
Срединная гранулема Стюарта (гангренесцирующая)
Такая гранулема возникает на перегородке носа внутри носовой полости. Причина ее появления пока не выяснена окончательно. Некоторые специалисты относят ее к разновидности или одной из стадий гранулематоза Вегенера. Обычно болезнь прогрессирует достаточно быстро.
Наиболее характерными признаками срединной гранулемы (на разных стадиях) являются:
- выделения из носа;
- периодические носовые кровотечения;
- затруднение носового дыхания;
- гнойные выделения;
- припухлость носа;
- распространение язвенного процесса на близлежащие ткани (лицо, горло, гортанно и др.).
Прогрессирующее разрушение тканей при данном заболевании имеет неблагоприятный прогноз. В большинстве случаев врачам не удается остановить процесс, и пациент погибает от осложнений в течение нескольких лет. Непосредственной причиной смерти служит сепсис, который развивается из-за наличия гнойного очага.
Множественные гранулемы
Множественные гранулемы могут встречаться при целом ряде различных патологий инфекционного или аутоиммунного характера. Как правило, одновременное появление нескольких образований говорит о системном заболевании. При этом гранулемы являются не основной патологией, а лишь ее проявлениями. В большинстве случаев несколько гранулем появляется в одной и той же ткани. Это объясняется тем, что в каждом отдельном случае болезнь «атакует» те или иные клетки. Например, при туберкулезе чаще всего поражаются легкие, и в них можно обнаружить несколько гранулем. При саркоидозе наиболее характерны множественные гранулемы в области корней легких, а при кольцевидной гранулеме образования располагаются на коже (редко под кожей).
Но возможно и поражение одновременно нескольких видов тканей. Чаще это происходит при системной инфекции, когда возбудители болезни распространяются по телу с током крови.
Следующие заболевания могут вызывать одновременное появление гранулем в различных тканях:
- гистиоцитоз;
- внелегочной (системный) туберкулез;
- сифилис;
- листериоз у новорожденных.
Следует отметить, что множественные гранулемы на теле или во внутренних органах обычно расцениваются как противопоказание к хирургическому решению проблемы. Сам факт поражения различных тканей говорит о системном характере заболевания. Большинство таких гранулем исчезает (не всегда бесследно) при назначении эффективных антибиотиков или других медикаментов (в зависимости от основного заболевания).
Мигрирующая гранулема (подкожная)
Мигрирующей гранулемой называют одно из осложнений зубной гранулемы. В данном случае первичный очаг обычно располагается у корня зуба. После попадания инфекции она может прорываться в подкожную клетчатку, где вызывает воспаление. В результате может образоваться небольшое уплотнение (иногда мягкое на ощупь), которое и является мигрирующей подкожной гранулемой. Гноя в этом месте не образуется, но могут иметься скопления межклеточной жидкости. Образование может локализоваться в одном месте или понемногу распространяться, образуя другие очаги. При этом первоначально образовавшийся подкожный очаг может постепенно исчезнуть, из-за чего складывается впечатление, что гранулема «мигрирует».
Болеют чаще всего подростки и взрослые люди. Основной причиной болезни является распространение инфекции из первичного очага у корня зуба. Гранулема может исчезнуть самостоятельно в течение нескольких месяцев или, реже, лет. Лечение предполагает устранение гранулемы зуба и назначение антибиотиков. Болезнь не представляет серьезной опасности для пациента. Образование обычно безболезненное и представляет собой скорее косметический дефект, так как локализуется на лице. Попутно может наблюдаться поражение кости челюсти или лимфоузлов. Тогда симптомы будут отличаться, и возникает риск других осложнений.
Пиогенная гранулема
Такая гранулема считается самостоятельным заболеванием и является одним из доброкачественных новообразований. Чаще всего она локализуется на коже или слизистой оболочке (обычно рта или на губе). Страдают от пиогенной гранулемы чаще подростки, также она весьма распространена у женщин во время беременности. Предположительно к развитию болезни могут иметь отношение некоторые проблемы с кожей, поверхностные травмы (ожоги и др.) и инфекции. Окончательно причины и механизм развития данной патологии не установлены. Отмечается, что риск появления такой гранулемы возрастает при употреблении противозачаточных средств (контрацептивов).
Пиогенная гранулема представляет собой поверхностно расположенное образование диаметром от нескольких миллиметров до нескольких сантиметров. Цвет обычно красный из-за большого количества мелких кровеносных сосудов. Возможны периодические кровотечения, боли обычно нет.
Пиогенные гранулемы имеют следующие особенности:
- быстрый рост образования;
- появление язвочек или эрозий на поверхности;
- может самостоятельно пройти (рост замедляется, очаг «подсыхает»);
- после исчезновения оставляет небольшой шрам или рубец.
Обращаться к специалисту при появлении данного образования обязательно, чтобы исключить злокачественные новообразования кожи. Рекомендуется хирургическое удаление гранулемы (можно с помощью лазерной или криохирургии). Рецидивы (повторные проявления) встречаются редко. Во время беременности угрозы для ребенка нет. После подтверждения диагноза удаление гранулемы обычно откладывают и делают его после родов.
Эозинофильная гранулема
Эозинофильная гранулема является одним из вариантов клинического течения такого тяжелого заболевания как гистиоцитоз. Окончательно причины возникновения данной патологии пока неизвестны. Установлено, что болезнь проявляется разрастанием тканей, которое может происходить в различных органах и тканях (часто в селезенке, легких, лимфоузлах). Видимо, в данном процессе принимают участие иммунокомпетентные клетки (Лангерганса).
В принципе, гистиоцитоз может иметь три основных варианты клинического течения:
- Эозинофильная гранулема. Патологический процесс чаще всего поражает паренхиматозные органы (печень, селезенка, почки и др.), а также кости. Образование может быть одиночным или множественным. Особенно часто многочисленные мелкие гранулемы обнаруживают в костях.
- Болезнь Леттерера-Сиве. Данная форма гистиоцитоза встречается у маленьких детей. По статистике наиболее часто болеют дети возрастом около 2 лет. Множественные очаги поражения появляются в костях и различных органах. Часто наблюдается значительное увеличение печени и селезенки. Лимфатические узлы обычно также увеличены и могут сливаться. При визуализации с помощью магнитно-резонансной томографии структура органа может быть сильно изменена.
- Болезнь Хенда-Шюллера-Крисчена. Данная форма встречается чаще у мальчиков в возрасте 10 – 12 лет. Чаще всего под данной болезнью понимают совокупность осложнений и последствий прогрессирования эозинофильной гранулемы. Крупные образования выявляют в костях, лимфоузлах, печени, легких. Очаги приобретают желтоватый оттенок из-за постепенного накопления жировых клеток. При поражении костей черепа возможен широкий спектр различных нарушений. Наиболее характерен экзофтальм (пучеглазие) и гормональные нарушения (несахарный диабет, гипогонадизм и др.), связанные со сдавлением гипофиза.
В целом при эозинофильной гранулеме пациент может жаловаться на самые разные нарушения. Связано это в основном с локализацией поражений, их количеством и размерами. Болезнь трудно диагностировать, а лечение не всегда эффективно.
Гигантоклеточная репаративная гранулема
Данный вид гранулем расположен в костной ткани. Точный механизм развития данного заболевания и причины его появления неизвестны. Образование представляет собой вариант доброкачественной опухоли, которая, однако, не разрастается. Болезнь локализуется в одном конкретном месте. Наиболее часто страдают кости пальцев, но также могут поражаться кости черепа, челюсть. Значительно реже гигантоклеточная гранулема образуется в длинных трубчатых костях (бедренная, плечевая и др.).
При данном заболевании, как правило, поражается одна кость. Иногда при врожденной предрасположенности у детей может иметь место симметричное поражение парных костей (например, с двух сторон челюсти). В кости формируется очаг атипичных для костной ткани клеток. Болезнь прогрессирует медленно, а основными проявлениями являются локальная болезненность (особенно при надавливании) и припухлость тканей вокруг кости. В большинстве случаев рекомендуется хирургическое лечение. После устранения проблемы возможен рецидив (повторное появление).
Лимфатическая гранулема
Лимфатической гранулемой иногда называют болезнь Ходжкина (лимфогранулематоз). Это злокачественное поражение лимфоидной ткани (обычно лимфоузлов и селезенки), при котором не только появляются гранулемы, но имеются и другие симптомы. Болезнь встречается почти в полтора раза чаще у мужчин. Среди возможных причин данной патологии рассматривают некоторые инфекции (вирус Эпштейна-Барр) и воздействие различных внешних и внутренних факторов. В целом причины появления лимфогранулематоза пока изучены плохо.
Болезнь чаще всего встречается в возрасте 20 – 30 лет и, реже, после 55. Начинается лимфогранулематоз с увеличения лимфатических узлов, расположенных на шее и возле ключиц. Реже поражаются и другие группы (паховые, брюшные и др.). Увеличенные лимфоузлы не болят и подвижны при прощупывании.
У пациентов с лимфатической гранулемой могут наблюдаться следующие симптомы:
- умеренное повышение температуры;
- кашель и затруднение дыхания (из-за увеличения лимфатических узлов в средостении);
- возможна постепенная потеря веса;
- общая слабость;
- увеличение селезенки;
- усиленное потоотделение (особенно по ночам);
- зуд;
- болезненность в увеличенных лимфоузлах (появляется часто после приема алкоголя).
Симптомы могут и отсутствовать долгое время. Лимфоузлы также могут постепенно уменьшаться до нормальных размеров, а затем увеличиваться вновь. Со временем болезнь приводит к поражению внутренних органов — печени, нервной системы, легких, костного мозга. Соответственно у пациентов могут появляться симптомы со стороны пораженного органа.
Основная опасность заключается в многочисленных осложнения данного заболевания. Гранулемы сдавливают соседние ткани и могут приводить к разнообразным нарушениям (например, анемия при поражении костного мозга). Также сильно ослабевает иммунитет, из-за чего пациент страдает от вторичных инфекций. В целом прогноз неблагоприятный. На фоне интенсивного лечения возможно продление жизни пациентам в среднем на 4 – 5 лет.
Сосудистая гранулема
Эпителиоидная гранулема
Холестериновая гранулема
Данная гранулема представляет собой очень редкое опухолевидное поражение височной кости, которое может влиять на слуховой аппарат. Симптомы, как правило, связаны с нарушениями слуха, сопутствующим воспалительным процессом в тканях, болями. Боли могут усиливаться при надавливании на височную кость вокруг уха (в зависимости от расположения гранулемы).
Предполагается, что гранулема формируется после перенесенных заболеваний или травм (в том числе – баротравм, вызванных резким перепадом давления). Формируется очаг, в котором откладываются соединения холестерина. Постепенно он превращается в гранулему. В большинстве случаев рекомендуется хирургическое решение проблемы. Болезнь может вызывать весьма неприятные симптомы, но серьезную угрозу для жизни обычно не представляет.
Воспалительная гранулема
Воспалительной гранулемой, как правило, называют такие образования, которые обладают всеми признаками острого воспалительного процесса. Надо отметить, что гранулемы, имея, в принципе, воспалительную природу, не всегда имеют ярко выраженную клиническую картину (симптомы, жалобы). Когда же речь идет о воспалительной гранулеме, то часто подразумеваются осложнения.
К воспалительным гранулемам можно отнести следующие образования:
- ревматические гранулемы;
- воспаление гранулемы зуба;
- некоторые инфекционные гранулемы.
Однако даже инфекционный процесс не всегда протекает с ярко выраженными признаками воспаления (краснота, боль, отек и др.). Например, при туберкулезе гранулемы могут образовываться в легких, не вызывая ярко выраженных симптомов (так называемое «холодное» воспаление).
Таким образом, под термином «воспалительная гранулема» можно объединить целый ряд различных образований, которые характеризуются ярко выраженным воспалительным процессом. При этом природа воспаления, диагностика и лечение могут сильно отличаться.
Телеангиэктатическая (пиогенная, пиококковая) гранулема
Данное заболевание является вариантом гемангиомы (новообразования, происходящего из кровеносных сосудов). Такая гранулема чаще всего образуется на месте травм, поэтому может считаться одним из вариантов посттравматической гранулемы. Разрушение тканей во время травмы часто сопровождается занесением инфекции (пиококков). Иногда в результате образуется небольшая опухоль (0,5 – 2 см в диаметре), которая и представляет собой телеангиэктатическую гранулему.
Основными признаками данного заболевания являются:
- образование темно-красного или бурого цвета;
- рыхлая структура ткани;
- кровоточивость (спонтанная или при легкой травме);
- быстрое увеличение в размерах.
Гранулема может иметь небольшую «ножку», напоминая полип. Она располагается чаще всего на пальцах, в ложе ногтей, на лице, реже – в ротовой полости или в других частях тела. Рекомендуется срочно обратиться к врачу, так как образование схоже с другой опасной патологией – саркомой Капоши. Обычно необходимо хирургическое удаление гранулемы (обычно лазерная хирургия). Прогноз благоприятный, и при своевременном обращении к врачу угрозы для здоровья и жизни нет.
Хроническая гранулема
В принципе, в медицине нет четкого разделения гранулем на острые и хронические, так как это не самостоятельное заболевание, а лишь одно из проявлений другой патологии. В некоторых случаях гранулемы появляются в острой фазе. Примером такой патологии может служить сифилис. При хроническом течении болезни (как правило, через годы или десятилетия после заражения) гранулемы могут появляться во время обострений. Обострения же вызваны временным ослаблением иммунитета. Однако и в этом случае неправильно говорить об «острой гранулеме». Правильнее будет сказать «обострение сифилиса», которое проявляется, помимо прочего, гранулемами.
Хроническими гранулемами пациенты иногда называют такие образования, которые не исчезают в течение долгого времени. Нередко это просто скопления соединительной ткани (шрамы, рубцы), а не гранулемы в полном смысле этого слова. Тем не менее, при некоторых патологиях образования могут не исчезать очень длительное время.
«Хронические» гранулемы возможны при следующих патологиях:
- Туберкулез. После выздоровления очаг в легких может кальцифицироваться. Он уже не будет опасен, так как инфекция надежно изолирована. Однако на рентгене, например, всю жизнь будет видна такая кальцифицированная гранулема, которая в данном случае называется «очаг Гона».
- Посттравматические гранулемы. После травм гранулема может сформироваться в процессе заживания тканей. Тогда это просто скопление соединительнотканных волокон в виде узелка. Иногда в гранулеме заключено инородное тело, которое не смог уничтожить или выделить организм. В этих случаях гранулемы могут не рассасываться в течение всей жизни, но их вполне можно удалить хирургическим путем.
- Зубная гранулема. Гранулемы в пульпе или у корня зуба могут не беспокоить пациента в течение очень долгого времени. По сути, они являются хроническими. «Обострение» происходит часто из-за попадания инфекции или в процессе роста организма (если гранулема врожденная или сформировалась в детстве).
Смотрите так же: Приказ о туберкулезе 2015 года
Простая гранулема
Локализация гранулем
 Воспаление является универсальным защитным механизмом организма, поэтому оно может развиваться практически в любой ткани организма. Гранулемы, являясь одним из возможных вариантов воспалительного процесса, также могут иметь различную локализацию. Инфекционные гранулемы чаще всего располагаются в тканях, которые входили в непосредственный контакт с возбудителем болезни. Весьма разнообразны, например, причины, вызывающие гранулемы легких. Инфекция попадает сюда с вдыхаемым воздухом. Инфекционные же гранулемы же костей встречаются значительно реже, так как здесь не такой интенсивный кровоток, и инфекциям буквально труднее сюда попасть.
Воспаление является универсальным защитным механизмом организма, поэтому оно может развиваться практически в любой ткани организма. Гранулемы, являясь одним из возможных вариантов воспалительного процесса, также могут иметь различную локализацию. Инфекционные гранулемы чаще всего располагаются в тканях, которые входили в непосредственный контакт с возбудителем болезни. Весьма разнообразны, например, причины, вызывающие гранулемы легких. Инфекция попадает сюда с вдыхаемым воздухом. Инфекционные же гранулемы же костей встречаются значительно реже, так как здесь не такой интенсивный кровоток, и инфекциям буквально труднее сюда попасть.
Если говорить об аутоиммунных процессах, вызывающих появление гранулем, то здесь для каждой патологии характерно поражение той или иной ткани. Это объясняется наличием специфических аутоантител и антигенов, в роли которых выступают определенные клетки (или компоненты клеток) собственного организма. Например, при саркоидозе чаще всего поражаются легкие и лимфоузлы у корней легких, при гистиоцитозе – печень, селезенка, легкие и кости.
В целом можно сказать, что гранулемы могут располагаться практически в любом органе или ткани организма. При этом одна и та же причина может вызывать появление гранулем в различных местах. Именно поэтому локализация данного образования ни в коем случае не предопределяет тактику лечения. Нельзя лечить, например, все гранулемы пальцев путем их удаления, а все гранулемы печени – антибиотиками. Далее будут перечислены различные варианты локализации гранулем с перечислением возможных причин их появления.
Гранулема на голове (века, щеки, уха, лица, губы, носа, гайморовой пазухи)
В целом на голове чаще других поражаются гранулемами следующие органы и ткани:
- нос, носовые хрящи и эпителий носовых ходов (гранулематоз Вегенера, срединная гранулема, сифилис и др.);
- кожа и подкожный слой (мигрирующая гранулема, пиогенная гранулема);
- слизистые оболочки губ;
- уши (осложнение холестериновой гранулемы);
- пазухи носа (гранулематоз Вегенера).
Также за ушами могут увеличиваться лимфоузлы в случае лимфогранулематоза. Иногда пациенты называют гранулемами зарубцевавшиеся участки кожи, которые образуются при гнойной угревой сыпи. При появлении любой гранулемы на лице следует срочно обратиться к врачу, так как многие заболевания, вызывающие такие образования, представляют серьезную угрозу для жизни.
Гранулема костей (черепа, челюсти)
Гранулемы костей встречаются значительно реже, чем гранулемы мягких тканей. Они могут быть следствием травмы или неправильно развития костной ткани (как правило, при врожденных нарушениях). Аутоиммунные процессы и инфекции редко вызывают появление таких образований, так как для этого необходимо проникновение повреждающего агента в кость с током крови. При аутоиммунных процессах в роли такого агента выступают антитела против собственных клеток организма, а при инфекциях – болезнетворные микроорганизмы.
Гранулемы костей могут быть вызваны следующими патологиями:
- холестериновая гранулема (обычно в височной кости);
- эозинофильная гранулема (гистиоцитоз);
- сифилис;
- туберкулез (например, туберкулез позвоночника).
Образование гранулем в челюсти, в принципе, может быть приравнено к варианту гранулемы зуба. Апикальные гранулемы располагаются у верхушки корня, то есть практически на границе зуба и челюсти. В большинстве случаев гранулемы костей имеют скудную симптоматику. Могут появляться боли при надавливании на область гранулемы или при нагрузке на кость (например, при жевании в случае гранулеме челюсти). Такие образования прогрессируют медленно, и обнаружить их на ранней стадии сложно. Наилучшим диагностическим методом является рентгенография, так как в области гранулемы плотность костной ткани обычно меньше.
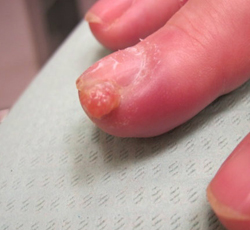
Гранулема руки и ноги (кисти, ногтя, пальца, стопы)
В большинстве случаев такие гранулемы являются следствием инфекционных процессов. Гранулемы локализуются преимущественно в толще мягких тканей, реже поражают кости конечностей. Часто за поверхностные гранулемы принимают небольшие уплотнения и воспалительные очаги, которые являются результатом бытовых травм (порезы, ожоги и др.).
Гранулемы ногтей могут возникать в области ногтевого ложа (в зоне роста). Одним из предрасполагающих факторов при этом считают длительную грибковую инфекцию.
Гранулемы органов (глаза, кишечника, легких, печени, головного мозга, почки, матки)
Гранулематозное воспаление может возникать практически в любом органе. Большинство заболеваний имеют свойство поражать определенные ткани, поэтому локализация одиночной гранулемы уже является ценной диагностической информацией. Например, при гистиоцитозе чаще поражаются легкие, печень, селезенка. Саркоидоз также обычно возникает в легких или лимфатических узлах средостения. Паразитарные гранулемы могут появляться в печени, так как паразиты обитают в основном в просвете кишечника, а оттуда венозная кровь идет именно в печень. Лечение гранулем определенных органов всегда должно происходить при содействии специалистов, занимающихся этим конкретным органом (гепатолог – при поражении печени, невропатолог – при поражении мозга и его оболочек, офтальмолог – при гранулеме глаза и др.). Симптоматика и клинические проявления также полностью зависят от пораженного органа.
Существует ряд инфекций, которые, в принципе, могут поражать практически любые органы и ткани. К ним относятся, прежде всего, сифилис и туберкулез. При ослаблении иммунитета и распространены возбудителей с кровью гранулемы могут появиться в любом органе.
Гранулемы глаза – редкое явление. Одной из возможных причин может быть паразитарная инфекция токсокароз. Поражение при этом обычно одностороннее, как и при других гранулемах глаза. Болезнь проявляется повышением внутриглазного давления, экзофтальмом (глаз выпучен), прогрессирующим ухудшением зрения. Гранулематозное воспаление также может поражать различные оболочки глаза. Часто оно связано с инфекциями или аутоиммунными процессами (например, при ревматических заболеваниях наряду с суставами могут быть поражены и глаза).
Под гранулемой головного мозга чаще всего понимают образования не в самом мозговом веществе, а на оболочках органа. Например, гранулема Дюрка – специфическое поражение твердой мозговой оболочке при малярийном менингите. У новорожденных детей гранулемы головного мозга нередко связаны с врожденным листериозом, которым они заражаются во внутриутробном периоде.
При образовании гранулем в головном мозге и его оболочках наиболее часто наблюдаются следующие симптомы:
- головные боли;
- тошнота;
- нарушения координации;
- нарушение зрения и слуха;
- высокая температура;
- нарушения чувствительности;
- параличи.
У людей с туберкулезом в случае ослабления иммунитета может развиться туберкулезный менингит, который с большим трудом поддается лечению. При запущенном сифилисе также возможно поражение центральной нервной системы. Такую форму болезни называют нейросифилисом.
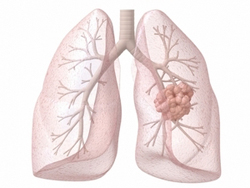
Гранулемы легких чаще всего вызваны различными инфекциями, но иногда могут быть следствием саркоидоза. Расположение гранулем в легких, а также их размеры зависят от заболеваний, которые вызвали их появление. В большинстве случаев гранулемы легких, независимо от их происхождения, диагностируют при рентгенологическом обследовании. После обнаружения патологического очага проводятся дополнительные исследования для постановки окончательного диагноза.
Гранулемы в легких могут быть вызваны следующими заболеваниями:
- Саркоидоз. Саркоидные гранулемы могут поражать как легочную ткань, так и лимфатические узлы, расположенные у корней легких. Основная опасность заключается в постепенном пережатии воздухоносных путей и развитии дыхательной недостаточности.
- Гистиоцитоз. При гистиоцитозе гранулемы, как правило, множественные. Они могут появляться не только в легких, но и во многих других органах.
- Туберкулез. При туберкулезе гранулемы носят специфическое название – очаг Гона – и локализуются чаще в верхних долях легких. Основным симптомом при этом является продолжительный кашель (недели, месяцы), который практически не реагирует на лечение. В центре очага Гона наблюдается размягчение тканей с образованием творожистых масс (казеозный некроз).
- Грибковые заболевания. Гранулемы в легких могут образовываться при попадании в дыхательные пути грибковой инфекции. Чаще всего это наблюдается у людей с ослабленным иммунитетом. Наиболее патогенными гранулематозными грибковыми инфекциями являются гистоплазмоз, кокцидиоидоз, паракокцидиоидоз. Встречаются они редко, но могут поражать даже лиц с нормальным иммунитетом. Такие грибковые инфекции как кандидоз, криптококкоз, пневмоцистоз возникают обычно при ослабленном иммунитете (на фоне болезней крови, вируса иммунодефицита человека, длительного приема антибиотиков). Гранулемы при грибковых инфекциях, как правило, множественные. Симптомы разнообразны, могут напоминать пневмонию, бронхит, туберкулез или протекать бессимптомно.
В почках гранулемы могут появляться вследствие аутоиммунных процессов. Объясняется это тем, что антитела, циркулирующие в крови, часто задерживаются именно в фильтрационном аппарате почки. В результате возникает воспалительный процесс, который может привести к образованию гранулем.
Нередко после выздоровления и устранения самой гранулемы какого-либо органа у пациента могут наблюдаться остаточные явления. Они вызваны необратимым повреждением определенного участка органа. После саркоидоза или туберкулеза возможна дыхательная недостаточность, после гранулем кишечника – проблемы со стулом или даже признаки кишечной непроходимости.
Гранулема мягких тканей тела (кожи, пупка, лимфоузлов, молочной железы, ануса)
Гранулемы мягких тканей и кожи – наиболее распространенная локализация. Существует очень много причин, которые могут привести к их появлению. Прежде всего, в коже располагается большое количество клеток, ответственных за локальное уничтожение инфекции и чужеродных микроорганизмов. Именно эти клетки в определенных условиях формируют гранулемы.
Гранулема пупка у новорожденных может образоваться из-за травмы, которой сопровождается перерезание пуповины. Встречается данное осложнение не часто и обычно не представляет серьезной угрозы для жизни и здоровья ребенка.
Гранулемы молочной железы у женщин иногда относят к доброкачественным опухолям. Они могут появляться как осложнение после вживления силиконовых имплантов. Непосредственной угрозы для жизни такие образования не представляют, но обратиться к врачу необходимо, чтобы исключить рак молочной железы на ранних стадиях. Кормление грудью при наличии гранулемы молочной железы запрещено, так как образование может иметь инфекционную природу. Тогда существует риск заражения ребенка в процессе кормления.
Анулярные гранулемы (в области ануса) чаще всего являются следствием инфекции. Также они могут появляться после удаления геморроидальных узлов. Предрасполагающим фактором при этом являются кишечные инфекции, несоблюдение личной гигиены. В большинстве случаев требуется хирургическое лечение.
Паховая гранулема (влагалища, полового члена)
Паховая гранулема или донованоз в большинстве случаев поражает половые органы. Она образуется на месте «входных ворот» инфекции, куда проникает возбудитель при половом контакте. На половом члене или на слизистой оболочке влагалища гранулема может находиться практически в любом месте. Реже она появляется на коже в области паха или на внутренней поверхности бедра. Следует отметить, что не все гранулемы на половых органах являются следствием донованоза или хламидийной инфекции. Иногда за гранулемы принимают гнойники или уплотнения, возникшие из-за других венерических заболеваний. Например, твердый шанкр, образующийся в месте проникновения трепонемы (возбудитель сифилиса) по строению и симптомам не может считаться гранулемой.
При появлении гранулемы в области половых органов нужно обязательно обратиться к врачу. До постановки диагноза запрещено заниматься сексом, так как это с высокой вероятностью приведет к заражению партнера. При защищенном половом акте вероятность снижается, но можно спровоцировать различные осложнения.
Гранулема во рту (языка, голосовых связок, гортани)
Гранулемы в ротовой полости являются достаточно распространенным явлением. Нередко имеет место образование свищей или «выпячивание» зубных гранулем, в результате чего пораженной оказывается и ротовая полость. Одним из наиболее типичных заболеваний является пиогенная гранулема. Она часто поражает кожу лица, слизистые оболочки рта, десна и язык. Типичными симптомами являются боли и дискомфорт во время еды, неприятный запах изо рта, обильное выделение слюны. Лечением таких гранулем занимается врач-стоматолог.
Гранулемы гортани и расположенных в ней голосовых связок имеют весьма своеобразную симптоматику. У пациентов часто меняется тембр голоса, возникает дискомфорт во время разговора и боли в горле. Голосовые связки поражаются в результате травм или при некоторых ревматических заболеваниях. Лечением гранулем в горле занимается ЛОР-врач (оториноларинголог).
Гранулема пирсинга
Пирсинг ноздри, носовой перегородки или уха с медицинской точки зрения является травмой, которая теоретически может привести к образованию гранулемы. Чаще всего причиной является неправильная техника выполнения процедуры, а также несоблюдение гигиенических норм во время или после процедуры. Травма слизистой оболочки или кожи приводит к образованию небольшого уплотнения, которое обычно является чисто косметической проблемой. Удаление таких гранулем требует несложного хирургического вмешательства.
Значительно чаще за гранулему принимают гнойные осложнения, которые развиваются при занесении инфекции во время прокола. В этих случаях очаг воспален, болит в покое и при прикосновении. Кожа над гнойником натянута и блестит на свету. Такое уплотнение не является гранулемой. Оно требует хирургической обработки очага, а в противном случае может привести к распространению инфекционного процесса и различным осложнениям.
Симптомы и признаки гранулемы
 Так как большинство гранулем не является самостоятельным заболеванием, то говорить о каких-либо симптомах и проявлениях этих образований не совсем корректно. Симптомы могут появляться параллельно с гранулемой и обычно являются проявлениями основного заболевания. Они разнообразны и зависят от того, о какой именно патологии идет речь.
Так как большинство гранулем не является самостоятельным заболеванием, то говорить о каких-либо симптомах и проявлениях этих образований не совсем корректно. Симптомы могут появляться параллельно с гранулемой и обычно являются проявлениями основного заболевания. Они разнообразны и зависят от того, о какой именно патологии идет речь.
Симптомы и признаки самой гранулемы зависят от многих факторов. Среди них определяющим является расположение образования. Например, гранулема зуба будет проявляться не так, как гранулема печени. Важным фактором является также наличие различных осложнений. Далее в таблице приведены варианты расположения гранулем и возможные симптомы.
Симптомы и проявления гранулем различных органов и тканей
