Содержание статьи:
- 1 Когда назначают Ксарелто: инструкция и аналоги препарата
- 2 Клинико-фармакологическая группа
- 3 Условия отпуска из аптек
- 4 Форма выпуска и состав
- 5 Фармакологический эффект
- 6 Показания к применению
- 7 Противопоказания
- 8 Использование при беременности и лактации
- 9 Дозировка и способ применения
- 10 Побочные эффекты
- 11 Особые указания
- 12 Лекарственное взаимодействие
- 13 Условия хранения и срок годности
- 14 Немеет левая рука (парестезия) — ищем причины онемения
- 15 Причины парестезии — почему немеет левая рука?
- 16 Какие болезни приводят к онемению руки и пальцев?
- 17 Причины онемения рук бытового характера
- 18 Лечение парестезии — что делать, если немеет левая рука?
- 19 Фармакологическое действие
- 20 Фармакодинамика и фармакокинетика
- 21 Показания к применению
- 22 Противопоказания к применению
- 23 Побочные эффекты
- 24 Таблетки Магникор, инструкция по применению (Способ и дозировка)
- 25 Условия продажи
- 26 Условия хранения
- 27 Стенокардия — симптомы, причины, диагностика, лечение и профилактика. Неотложная помощь при стенокардии
- 28 Суть (патофизиология) стенокардии
- 29 Стенокардия – симптомы (признаки) приступа
- 30 Симптомы нетипичной стенокардии
- 31 Стенокардия – классификация
- 32 Стабильная стенокардия (стенокардия напряжения)
- 33 Нестабильная стенокардия
- 34 Методы различения стабильной и нестабильной стенокардии
- 35 Стенокардия Принцметала
- 36 Вазоспастическая стенокардия (стенокардия Принцметала): причины, симптомы, лечение — видео
- 37 Взаимосвязь между инфарктом и стенокардией
- 38 Стенокардия – причины
- 39 Диагностика стенокардии
- 40 Какие обследования может назначить врач при стенокардии?
- 41 К какому врачу обращаться при стенокардии?
- 42 Неотложная помощь при стенокардии – купирование приступа
- 43 Стенокардия – лечение
- 44 Стенокардия: причины, симптомы, лечение — видео
- 45 Профилактика стенокардии
- 46 Стенокардия – народное лечение
Когда назначают Ксарелто: инструкция и аналоги препарата
Ксарелто относится к антикоагулянтам прямого действия.
Данная группа лекарственных средств, способствует подавлению активности свертывания крови и препятствует тромбообразованию, за счет уменьшенного формирования фибрина.
Они влияют на биосинтез некоторых элементов организма, позволяющий изменять вязкость крови, что ведет к угнетению процессов свертываемости. Антикоагулянт Ксарелто позволяется применять как с терапевтической, так и с профилактической целью.
Клинико-фармакологическая группа
Антикоагулянт прямого действия.
Условия отпуска из аптек
Отпускается по рецепту врача.
Сколько стоит Ксарелто? Средняя цена в аптеках находится на уровне 1 500 рублей.
Форма выпуска и состав
«Ксарелто» выпускается в форме таблеток, покрытых специальной растворимой пленочной оболочкой с розово-коричневой либо красно-коричневой оболочкой. Они круглые и имеют двояковыпуклые стороны с гравировкой. На их изломе видна однородная белая масса, которую окружает цветная растворимая оболочка.
- Таблетка препарата содержит: ривароксабан микронизированный в количестве 10, 15 или 20 мг, и вспомогательные компоненты: целлюлозу микрокристаллическую, кроскармеллозу натрия, гипромеллозу 5cP, лактозу моногидрат, магния стеарат и натрия лаурилсульфат.
- Плёночное покрытие оболочки таблетки состоит из: красителя железа оксид красный, гипромеллоза 15cP, титана диоксид и макрогол 3350.
В продаже предлагаются упаковки от 5 до 100 штук.
Фармакологический эффект
Для активного вещества данного лекарства – ривароксабана, характерно быстрое воздействие, предсказуемый дозозависимый ответ и высокая биодоступность. При этом не требуется мониторинг параметров коагуляции, практически отсутствует риск несовместимости с другими продуктами питания или лекарственными средствами.
Ксарелто применяется как профилактическое средство от инсульта у пациентов, страдающих мерцательной аритмией, проявляя при этом хорошую эффективность и переносимость. Данный антикоагулянт можно принимать раз в сутки, соблюдая фиксированную дозу.
Ривароксабан обладает высокой абсолютной биодоступностью, составляющей 80–100%. Основной компонент быстро всасывается с наступлением максимальной концентрации спустя 2-4 часа. Попадая в организм, происходит значительная связь основной части ривароксабана с белками плазмы крови, а именно плазменного альбумина. Выведение препарата осуществляется преимущественно в виде метаболитов.
Показания к применению
Профилактическое средство при венозной тромбоэмболии у людей, перенесших значительные оперативные вмешательства на нижних конечностях. При вмешательствах ортопедического характера рекомендуется употребление таблеток по 10 мг.
- Ксарелто по 15 и 20 мг используется в качестве профилактического средства при фибрилляции предсердий неклапанного происхождения. В этом случае препарат помогает предотвратить системную тромбоэмболию и инсульт.
Лекарство применяют для лечения тромбоза глубоких вен и тромбоэмболии легочной артерии и в качестве профилактического средства, предотвращающего рецидивы ТЭЛА и ТГВ.
Противопоказания
Общие противопоказания для таблеток Ксарелто:
- Детский и подростковый возраст до 18 лет;
- Беременность;
- Период грудного вскармливания;
- Гиперчувствительность к компонентам препарата;
- Заболевания печени, протекающие с коагулопатией, обуславливающей клинически значимый риск кровотечения;
- Тяжелая почечная недостаточность (клиренс креатинина меньше 15 мл/мин);
- Клинически значимые активные кровотечения (к примеру, внутричерепные и желудочно-кишечные);
- Врожденный дефицит лактазы, глюкозо-галактозная мальабсорбция, непереносимость лактозы;
- Сопутствующее лечение какими-либо иными антикоагулянтами, например, пероральные антикоагулянты (дабигатран, варфарин, апиксабан), низкомолекулярные гепарины (далтепарин, эноксапарин), нефракционированный гепарин (НФГ), производные гепарина (фондапаринукс); исключением являются случаи, когда пациента переводят с терапии или на терапию Ксарелто, либо, когда НФГ назначают в низких дозах для поддержания проходимости центрального венозного или артериального катетера.
Противопоказания к применению таблеток, в зависимости от содержащегося в них количества действующего вещества:
- «2,5»: лечение острого коронарного синдрома посредством антиагрегантов у пациентов, перенесших транзиторную ишемическую атаку или инсульт;
- «10», «15» и «20»: повреждение или состояние, при котором повышен риск развития большого кровотечения (например, аневризмы или патология сосудов спинного или головного мозга, операции на глазах, головном или спинном мозге, артериовенозные мальформации, недавние травмы головного или спинного мозга, внутричерепное кровоизлияние, предполагаемый или диагностированный варикоз вен пищевода, наличие злокачественных опухолей с высоким риском кровотечения, недавно перенесенная или имеющаяся желудочно-кишечная язва);
- «10»: случаи, когда показано оперативное вмешательство по поводу перелома бедренной кости.
Состояния/заболевания, при которых таблетки Ксарелто назначают с осторожностью:
- Одновременное применение с препаратами, влияющими на гемостаз;
- Почечная недостаточность тяжелой степени (клиренс креатинина 15-29 мл/мин), в связи с возможностью повышения концентрации ривароксабана в плазме крови;
- Системная терапия противогрибковыми препаратами азоловой группы или ингибиторами протеазы вируса иммунодефицита человека, за исключением флуконазола;
- Почечная недостаточность средней степени тяжести (клиренс креатинина 30-49 мл/мин), при которой пациенты получают лекарственные средства, повышающие концентрацию ривароксабана в плазме крови;
- Повышенный риск кровотечения: в том числе бронхоэктаз или легочное кровотечение в анамнезе, врожденная или приобретенная склонность к кровоточивости, язвенная болезнь желудка и двенадцатиперстной кишки в фазе обострения, недавно перенесенная острая язвенная болезнь желудка и двенадцатиперстной кишки, сосудистая ретинопатия, неконтролируемая тяжелая артериальная гипертензия, патология сосудов спинного или головного мозга, недавно перенесенное внутримозговое или внутричерепное кровоизлияние, после недавно перенесенной операции на глазах, головном или спинном мозге).
Использование при беременности и лактации
Исследования, связанные с безопасностью и эффективностью применения препарата Ксарелто при беременности, проводились на животных. В результате было выявлено токсическое воздействие ривароксабана на организм будущей матери и ребенка. Лекарство противопоказано при беременности вследствие высокого риска проникновения действующего вещества через плаценту и возможности возникновения кровотечений. Женщинам, находящимся в детородном возрасте медикамент разрешен только при использовании контрацепции.
Результаты исследований возможности приема Ксарелто при грудном вскармливании, проводимых над животными, показали, что активное вещество выделяется с молоком. Эксперименты доказали, что при кормлении токсические вещества могут попасть внутрь организма ребенка. Начинать прием Ксарелто разрешено только после завершения периода лактации.
Дозировка и способ применения
В инструкции по применению указано: таблетки Ксарелто по 10 миллиграмм принимаются независимо от приемов еды, по 15 и 20 миллиграмм – во время приемов пищи.
После больших операций на коленном суставе длительность лечения составляет две недели, после больших операций на тазобедренном суставе – пять недель. Начальная доза принимается через шесть-десять часов после операции в том случае, если достигнут гемостаз. Лечебная доза составляет одну таблетку в сутки.
При пропуске приема дозы следует немедленно принять таблетку Ксарелто и продолжить регулярно принимать препарат на следующий день соответственно с рекомендациями. Для компенсации пропущенной дозы удваивать принимаемую дозу запрещено.
Побочные эффекты
Во время курса терапии препаратом у пациентов с повышенной чувствительностью к Ривароксабану наблюдалось развитие следующих побочных эффектов:
- Гематурия;
- Кровохарканье, частые носовые кровотечения;
- Периферические отеки;
- Лихорадка;
- Общая слабость, недомогание;
- Возможны кровоизлияния в глазное яблоко;
- Нарушение функции печени, развитие желтухи;
- Увеличение уровня активности печеночных трансминаз;
- Повышение концентрации билирубина;
- Аллергические реакции кожи – зуд, крапивница, высыпания, кровоизлияния под кожу;
- Со стороны системы кроветворения – развитие железодефицитной анемии, тромбоцитопения;
- Головные боли, обморочное состояние, головокружения, кровоизлияния в вещество головного мозга;
- Со стороны сердца и сосудов – понижение артериального давления, образование кровоподтеков и гематом под кожей, в редких случаях тахикардия;
- Со стороны органов пищеварительного тракта – диспепсические явления, метеоризм, тошнота, сухость во рту, кровоточивость десен, обострение хронических заболевания пищеварительного канала, риск развития желудочно-кишечных кровотечений.
При передозировке препаратом развития кровотечений или других нежелательных реакций не было зарегистрировано. При чрезмерных доза (от 50 мг и выше) возможно ограниченное всасывание препарата, приводящее к формированию плато концентрации без дальнейшего повышения средней концентрации ривароксабана в плазме.
Для устранения симптомов передозировки рекомендуется принять активированный уголь (гемодализ не эффективен). Далее при необходимости следует провести симптоматическое лечение. Специфического антидота не существует.
При возникновении кровотечения, необходимо отложить следующий прием препарата или отменить лечение на 5 – 13 ч. Лечение подбирается индивидуально, в зависимости от тяжести и локализации кровотечения. Если кровотечение устранить не удается, можно применить специфические прокоагулянтные препараты обратного действия (концентрат протромбинового комплекса, концентрат активированного протромбинового комплекса или рекомбинантный фактор VIIa).
Особые указания
В процессе применения препарата важно регулярно контролировать показатели свертывающей системы крови.
В целом Ксарелто не влияет на способности управлять транспортом. В крайне редких случаях отмечаются нежелательные реакции в форме нарушения внимания и общего недомогания, что требует соблюдения осторожности.
У пациентов пожилого возраста повышается вероятность развития кровотечений на фоне применения Ксарелто. Поэтому требуется тщательный подбор дозы.
Перед выполнением хирургических операций применение препарата важно отменить не менее, чем за одни сутки до их начала.
Лекарственное взаимодействие
Следует воздержаться от совместного применения ривароксабана и дронедарона, так как клинические данные о такой комбинации отсутствуют.
Установлено, что Кларитромицин, Эритромицин и Флуконазол могут привести к различным изменениям концентрации ривароксабана, но это считается порядком нормальной изменчивости и клинически незначимым.
Одновременное использование Ксарелто с сильнейшими ингибиторами изофермента CYP3A4 и P-gp способно вызвать понижение почечного и печеночного клиренса, что приводит к значительному увеличению системного воздействия и фармакодинамического действия препарата.
Приём Ксарелто и рифампицина, который относится к сильным индукторам CYP3A4 иP-gp, приводит к понижению фармакодинамических эффектов препарата. Поэтому лечение этим препаратом с другими сильными индукторами нужно проводить с осторожностью.
Мы подобрали некоторые отзывы людей принимавших препарат Ксарелто:
- Андрей . Применяю препарат чуть больше 2 лет, дозировка 20 мг в сутки. Диагноз «фибрилляция и трепетание предсердий». Могу говорить о действенности препарата, осложнений не возникло.
- Альбина . Ксарелто эффективный препарат и, однозначно более безопасный, чем, к примеру, Варфарин. Хорошо работает при профилактике тромбозов, а так же при фибриляции предсердий. Лекарство отменное, один только минус – высокая цена.
- Инна . После операции на ногах (болит шов) доктор сделал такое назначение: Ксарелто, Реополиглюкин (до обеда и вечером, после обеда) и другие средства в разных формах выпуска (капельницы, таблетки). Отмечу, что Ксарелто хорошо помогает предотвратить формирование тромбов в сосудах, особенно после хирургических вмешательств. Благодаря приему препарата послеоперационный период прошел быстро и без осложнений.
- Катерина . Мне был поставлен серьёзный диагноз — тромбоз НПВ, подвздошных и глубоких вен нижних конечностей. В качестве антикоагулянта (препарата, разжижающего кровь) назначили «Ксарелто», принимала его в течение 3,5 месяцев. За это время побочных эффектов не обнаружила. Однако, отказаться от приёма данного препарата заставила его цена и моё желание кормить грудью. Плюсы: отсутствие побочных эффектов, легкость приёма, отсутствие необходимости вести постоянный контроль за свертываемостью крови. Минусы: цена, противопоказан при кормлении грудью.
Ксарелто — оригинальный препарат, который не имеет аналогов российских или зарубежных по составу. Если доктор назначил этот препарат, не рекомендуется его заменять, поскольку подобрать равноценный вариант замены практически невозможно.
Российскими или импортными аналогами Ксарелто являются такие препараты:
- Эликвис;
- Варфарин;
- Фраксипарин;
- Гепарин;
- Цибор;
- Атенатив;
- Прадакса;
- Эноксарин;
- Синкумар;
- Аспекард — стоит значительно дешевле;
- Аспирин;
- Деплатт;
- Кардиомагнил;
- Клопидогрель;
- Курантил;
- Плавикс;
- Ацетилсалициловая кислота (аналог дешевый);
- Полокард;
- Тромбонет;
- Тиклид.
Перед использованием аналогов проконсультируйтесь с врачом.
Условия хранения и срок годности
Таблетки следует держать вдали от детей при температуре не выше 30 градусов. Срок годности составляет 3 года со дня даты изготовления, указанной на упаковке. Не использовать препарата после истечения срока годности.
Немеет левая рука (парестезия) — ищем причины онемения
Парестезия — что это такое?
Организм человека является сложной идеально целостной системой, реагирующей на малейшие изменения внутренней и внешней среды, проявляясь целым рядом признаков и патологий, влияющих на качество нашей жизни.
Один из таких признаков называется в медицине парестезией — это когда немеет левая рука, правая, или другие части тела. Кроме того, что парестезия левой верхней конечности очень непростое состояние, сопровождающееся ощущением покалывания и ползания мурашек, сама по себе она не возникает, а является первичным признаком довольно серьезных заболеваний.
Причины парестезии — почему немеет левая рука?
Генезис такого состояния обусловлен нарушением кожной чувствительности в результате корешкового раздражения или сдавливания нервных волокон, нарушая при этом, передачу нервных импульсов.
По локализации патологического процесса можно определить причину почему, к примеру, немеет левая рука от плеча до самых кончиков пальцев кисти.
Кроме того, это состояние может сопровождаться:
- Признаками гипальгезии (снижение порога чувствительности);
- Кожным цианозом (посинением кожи), что может быть показателем недостатка кислорода в крови и признаком патологий сердечно-сосудистой и дыхательной систем;
- Ощущением холода в руке, свидетельства нарушений в системе кровообращения или нарушений нервной системы;
- Болевым симптомом в руке, часто указывающим на синдром миалгического импульса из воспаленных и поврежденных зон.
Многие пациенты отмечают потерю чувствительности руки в период ночного сна либо сразу при пробуждении. Это можно объяснить длительным пребыванием в неудобной позе, вызывающей нарушение циркуляции крови в конечности. Мышечный гипертонус и нарушение непрерывного процесса циркуляции крови способны вызвать онемение левой руки от локтя до кисти, что нельзя связать с каким-либо заболеванием.
Смотрите так же: Заболевания почек после гриппа
Следует лишь подобрать удобную ортопедическую подушку и проблема решиться сама собой. Но, вот потеря чувствительности в руке, проявляющаяся на фоне патологий сосудистого характера или вертебрологических нарушений — это уже проблема.
Какие болезни приводят к онемению руки и пальцев?
немеет мизинец на левой руке, фото
К основным причинным факторам, вызывающих признаки парестезии конечностей относят целый ряд внутренних патологий.
Сердечные и сосудистые заболевания
Почти у 85% пациентов ощущение, что немеет левая рука в мизинце и безымянном пальце, является основным показателем кардиологических заболеваний – острого коронарного синдрома, ХСН (хронической сердечной недостаточности), с последующим поражением сердечной мышцы (инфаркта).
- Это может быть ишемическая патология в виде стенокардии, при признаках которой, болит сердце, немеет левая рука, отмечаются дискомфорт в грудной клетке и затрудненное дыхание. Ощущение парестезии руки усиливается в ночное время, а в утренние часы симптоматика проявляется онемением и покалыванием всей поверхности конечности от плеча до кончиков пальцев. Если такая симптоматика продлиться более часа – не стоит откладывать визит к врачу.
- Если полностью немеет левая или правая рука, а том числе и пальцы, в сочетании с речевыми, зрительными нарушениями и затрудненным движением — диагностируется явный признак инсульта. При этом, если потеря чувствительности отмечается с левой стороны, это свидетельствует о нарушениях процессов мозгового кровообращения в правом его полушарии. Сбои циркуляции крови в мелких сосудах провоцируют парестезию на левой руке и онемение пальцев
- Сочетание симптоматики парестезии с высокими показателями в крови уровня сахара, характерно для диабетической полинейропатии, результатом которой, может стать гангрена пальцев. Острые сосудистые патологии обусловленные атеросклеротическим сужением артерий (атеросклероз) так же, вызывает нарушения чувствительности верхних конечностей.
У пациентов перешагнувших 45-летний рубеж парестезию конечностей провоцируют:
- Процессы тромбозов;
- Атеросклеротический процесс в сосудистых стенках спровоцированный патологоанатомическими изменениями вследствие авитаминоза (дефицит витамин «А» и «В»);
- Несостоятельность полноценного кровотока, вызванного зажатостью мышц вследствие нервного перенапряжения, может вызвать ощущение онемения в левой руке, мизинце и безымянном пальце.
Вертебрологические заболевания
Классический пример заболевания, вызывающего потерю чувствительности в зоне плечевого пояса (онемение плеча левой руки) – плечевой плексит. Его в сою очередь могут спровоцировать:
- Патологии пуринового обмена (подагра);
- СД и алкогольный синдром;
- Травмы и ранения плеча;
- Мышечно-связочные разрывы и растяжения;
- Травмирование запястья и лопаточной кости;
- Синдром компрессионно-ишемической невропатии (туннельный);
- Кистозные новообразования в нервных узлах, провоцирующие онемение пальцев и мизинца на левой руке;
- Синдромы — «Рейно» (ишемия кисти) и кубитальный (зажатие нервов локтя).
Развитие парестезии частая проблема при:
- Тендобурсите, обусловленном суставными воспалительными реакциями в плече. Сопровождается сильным болевым синдромом в плечевой области с иррадиированием в шейную зону и надплечье.
- Наличии шейного остеохондроза, характеризующегося дегенеративными процессами в дисках позвонков, провоцирующих корешковое защемление нервных волокон и вызывающие парестезию конечности, болевой синдром при движении шеи, рук и плеч.
- Спондилезе шейного отдела – патологических процессов в позвоночнике, вызванных костными разрастаниями на позвонках. Парестезия сопровождается затылочным болевым синдромом, усиливающимся при малейшем движении.
- При синдроме лестничной мышцы, артериальное сдавливание плечеголовного ствола вызывает корешковое раздражение нервных волокон плечевого сплетения. Мышечная ткань сдавливается и прижимается к грудным позвонкам, вызывая слабость, болезненность и левостороннюю парестезию.
Ко всем этим факторам смело можно добавить невралгии межреберных нервов, межпозвонковые грыжевые образования и фактор переохлаждения. Это говорит о том, что разнообразие причин, полностью исключает самодиагностику и самолечение, и требует квалифицированной помощи.
Тем более, что при выяснении – обычные бытовые условия вполне могут оказаться единственным провокационным фактором заболевания, устранение которых, исправит ситуацию.
Причины онемения рук бытового характера
Парестезия в левой руке может развиться по совершенно различным причинам, не зависящим от патологических процессов в организме. Может быть последствием:
- Ежедневной, рутинной работы, связанной с ручной печатью;
- Передавливания руки одеждой (эластичные вставки);
- Естественной физической усталости;
- Специфичности профессии (маляр, штукатур, вышивальщицы и пр.);
- Неудобных постельных принадлежностей, провоцирующих вынужденное длительное положение при ночном сне;
- Многочасовое удерживание конечности в возвышенном состоянии (на уровне плеч).
При подобных ситуациях, самый простой способ избавиться от парестезии – это устранить причинный фактор или периодически разминать руку массажем, растиранием, либо гимнастическими упражнениями.
Лечение парестезии — что делать, если немеет левая рука?
В каждом конкретном случае, проблему потери чувствительности руки решают врачи – кардиологи, невропатологи или вертебрологи. Нельзя отмахиваться от такой симптоматики, тем более тем, кто подвержен сердечно-сосудистым заболеваниям.
Современные диагностические методики помогут быстро выявить причинный фактор. Для выявления причины назначают:
- МРТ обследование спинного/головного мозга;
- Допплерографию сосудов шейной зоны;
- Рентгенологическое обследование всех участков позвоночника;
- Реовазографию – диагностика циркуляции крови в руке;
- Электронейромиографию – комплексное обследование нервно-мышечной системы;
- Исследование крови на токсины.
План терапевтического лечение составляется в соответствии выявленной патологии. Если таковой не обнаружено, курс терапевтического лечения состоит из препаратов, положительно действующих при нарушении чувствительности.
В лечебный курс входят «Трентал», «Никотиновая кислота», «Парацетам», «Актовегин», витаминные комплексы.
Для восстановления чувствительности применяют физиотерапевтические методики – магнитотерапию, электрофорез, динамические токи и грязелечение.
При патологических процессах в зоне тройничного нерва, в комплексе с физиотерапией назначается прием «Финлепсина». В качестве превентивных мер, проводится дезинтоксикация организма, компрессы на пораженные зоны и оперативное удаление новообразований (при их обнаружении).
- Для улучшения трофика тканей назначаются препараты и мази – «Аденозин фосфат», «Метилурацил» или «Рибоксин», «Витамин Е» и «Солкосерил»
Сохранить стабильное состояние после лечения поможет сбалансированная диета, частично или полностью исключающая употребление соли и предусматривающая в составе рациона большого количества фруктовых и овощных блюд. Отказ от алкогольных напитков и воздержание от курения, только улучшит состояние.
Описание актуально на 27.03.2016
- Латинское название: Magnikor
- Код АТХ: B01AC06
- Действующее вещество: Ацетилсалициловая кислота + Магния гидроксид (Acetylsalicylic acid + Magnesium hydroxide)
- Производитель: Киевский витаминный завод ОАО (Украина)
Одна таблетка содержит активные компоненты: ацетилсалициловую кислоту и магния гидроксид.
Дополнительными составляющими являются: кукурузный и картофельный крахмал, микрокристаллическая целлюлоза, стеарат магния и смесь для плёночного покрытия.
Выпускается Магникор в форме таблеток 75 и 150 мг, покрытых плёночной оболочкой, упакованных по 10 штук в блистеры. В одну упаковку входят 10 или 3 блистера.
Фармакологическое действие
Для препарата характерно противовоспалительное, жаропонижающее, антиагрегантное и обезболивающее действие.
Фармакодинамика и фармакокинетика
Таблетки Магникор обладают всеми действиями, обусловленными входящими в его состав активными компонентами. К основным фармакологическим эффектам ацетилсалициловой кислотой относится ингибирование тромбоксанового и простагландинового синтеза. Проявление анальгетического эффекта происходит благодаря ингибированию ЦОГ. Под влиянием этого компонента происходит необратимая супрессия выработки простагландинов классов G/H. Отмечено, что такое влияние сохраняется даже после выведения препарата из организма. Происходит это из-за действия основного компонента на синтез тромбоксана, который находится в тромбоцитах. Оно выражается увеличением времени кровотечения, что нормализуется с образованием новых тромбоцитов.
Антацидное действие вызывает гидроксид магния и фактор, который обеспечивает защиту слизистым ЖКТ от раздражающего влияния агрессивной ацетилсалициловой кислоты.
Внутри организма происходит быстрое всасывание препарата в слизистые ЖКТ. Приём пищи замедляет его всасываемость. Максимальная концентрация веществ в составе крови обнаруживается в течение 30 мин-2 часов. Для ацетилсалициловой кислоты характерно связывание с плазменными белками, что составляет примерно 80-90%.
Связанные салицилаты и небольшая часть магния проникают сквозь плацентарный и другие барьеры, а также в грудное молоко.
Метаболизм препарата происходит в слизистой желудка, в результате чего образуются активные метаболиты – салицилаты. Выведение препарата происходит преимущественно при помощи почек в метаболитах – и небольшая часть в неизменном виде.
Показания к применению
Назначают Магникор пациентам при:
- лечении хронических и острых форм ишемической болезни сердца, например: нестабильной стенокардии, острого инфаркта миокарда;
- профилактике повторного образования тромбов;
- профилактике патологий сердечно-сосудистой системы, к примеру, острого коронарного синдрома;
- гиперхолестеринемии;
- ожирении;
- сахарном диабете.
Кроме этого, таблетки назначают пациентам до 55 лет, которые перенесли инфаркт миокарда.
Противопоказания к применению
Таблетки Магникор не назначают при:
- индивидуальной непереносимости препарата;
- обострении язвы желудка;
- повышенном риске возникновения кровотечений, вызванных дефицитом витамина К, малокровием, тромбоцитопенией;
- почечной и печёночной недостаточности тяжёлой формы;
- сердечной недостаточности;
- астмеили отёке Квинке;
- последнем триместре беременности;
- детском возрасте.
Побочные эффекты
При лечении Магникором могут развиваться различные побочные эффекты, связанные с работой важных органов и систем организма. Поэтому возможны отклонения в работе нервной, дыхательной, пищеварительной, эндокринной, иммунной и других систем. Не исключены нарушения, затрагивающие состояние и функции крови и лимфы, например: повышение кровоточивости, анемии, гипопротромбинемии, нейтропении, тромбоцитопении и прочего. Нередко отмечается развитие аллергических реакций: крапивницы, гемморагического васкулита, ангиоэдемы, пурпуры и так далее.
Таблетки Магникор, инструкция по применению (Способ и дозировка)
Как указывает инструкция по применению Магникора, проведение профилактики и лечения серьёзных заболеваний с использованием данного препарата возможны только по назначению врача. Дозировка и продолжительность терапии устанавливается индивидуально, учитывая сложность заболевания и особенности организма пациента.
Таблетки Магникора принимают в целом виде, запивая водой. Также допускается измельчение, разжёвывание или разламывание таблетки.
Лечение острой и хронической форм ишемической болезни сердца предполагает ежедневный приём 150 мг препарата. Поддерживающая суточная дозировка составляет 75 мг.
При лечении стенокардии и острого инфаркта миокарда назначают суточную дозу в пределах 150-450 мг. Начинают принимать Магникор сразу при появлении первых симптомов.
Во время профилактики тромбообразования рекомендуют принимать по 150 мг в сутки. Приём таблеток Магникор 75 мг обеспечивает поддерживающую суточную дозировку. С целью профилактики нарушений деятельности сердечно-сосудистой системы также рекомендуют принимать ежедневно по 75 мг этого лекарства.
Длительное применение препарата в повышенных дозировках может стать причиной хронического отравления средней тяжести. Оно проявляется такими симптомами, как:
- головокружение;
- глухота;
- сосудистое расширение;
- шум в ушах;
- сильная потливость;
- спутанность сознания;
- тошнота;
- рвота.
Тяжёлая форма отравления сопровождается: спонтанным беспокойством, гипервентиляцией лёгких, алкалоидным алкалозом, высокой температурой, кетозом и метаболическим ацидозом. Последствиями тяжёлого отравления являются: угнетение нервной системы, приводящее к коматозному состоянию, кардиоваскулярный коллапс и остановка дыхания.
Также передозировка ацетилсалициловой кислотой способна вызывать острую печёночную недостаточность.
При этом срочно выполняют: промывание желудка, дают Активированный уголь.
Важным моментом является восстановление водно-электролитного баланса, чтобы избежать обезвоживания, ацидоза, гиперкалиемии и гиперпирексии. Эффективным методом устранения салицилата из состава крови служит гемодиализ, гемоперфузия и щёлочной диурез.
Сочетание Магникора с антикоагулянтами – Варфарином, Гепарином, Клопидогрелем, Фенпрокумоном и гипогликемическими лекарствами усиливает их действие.
Противопоказан одновременный приём данного препарата с НПВС. Комбинирование с антацидными средствами может снизить всасываемость Магникора, с Пробенецидом – уменьшает эффективность каждого лекарства.
Условия продажи
Таблетки Магникор 30 штук отпускают без рецепта, 100 штук – только по рецепту врача.
Условия хранения
Место для хранения лекарства должно быть сухое тёмное место с комнатной температурой, недоступное детям.
Стенокардия — симптомы, причины, диагностика, лечение и профилактика. Неотложная помощь при стенокардии
Суть (патофизиология) стенокардии
Стенокардия также часто называется «грудная жаба», поскольку ее сутью являются болевые ощущения различного характера, локализованные за грудиной, в центральной части грудной клетки в области расположения сердца. Обычно стенокардия описывается как ощущение боли, тяжести, сдавливания, давления, дискомфорта, жжения, сжатия или боли за грудиной. Неприятные ощущения в грудной клетке могут распространяться на плечи, руки, шею, горло, нижнюю челюсть, лопатку и спину.
Стенокардитические боли возникают вследствие недостаточного кровоснабжения сердечной мышцы при ишемической болезни сердца. Моменты, в которые возникает сильный дефицит кровоснабжения сердечной мышцы, называются ишемией. При любой ишемии возникает дефицит кислорода, поскольку к сердечной мышце приносится недостаточное количество крови для полного удовлетворения ее потребностей. Именно дефицит кислорода при ишемии вызывает болевые ощущения в области сердца, которые называются стенокардией.
Ишемия сердечной мышцы обычно вызвана атеросклерозом коронарных (сердечных) сосудов, при котором на стенках кровеносных артерий имеются бляшки различного размера, закрывающие и суживающие их просвет. В результате по коронарным артериям к сердечной мышце поступает намного меньше крови, чем необходимо, и у органа начинается «голодание». В моменты особенно сильного голодания развивается приступ, который с точки зрения физиологии называется ишемией, а с позиции клинических проявлений – стенокардией. То есть, стенокардия – это основное клиническое проявление хронической ишемической болезни сердца, при которой миокард ощущает выраженное кислородное голодание, поскольку по сосудам с узким просветом к нему не поступает достаточного количества крови.
Ситуацию ишемической болезни сердца, основным проявлением которой является стенокардия, можно условно сравнить со старыми, заржавевшими трубами, просвет которых закупорился различными отложениями и грязью, в результате чего вода из крана течет очень тонкой струйкой. Точно также по коронарным артериям течет слишком малое количество крови, которое не может удовлетворить потребностей сердца.
Поскольку ИБС является хроническим заболеванием, протекающим длительно, то и основное ее проявление – стенокардия также бывает у человека годами. Стенокардия обычно носит характер приступа, который возникает в ответ на резкое повышение потребности сердца в кислороде, например, при физической нагрузке, сильном эмоциональном переживании или стрессе. В покое стенокардитические боли практически всегда отсутствуют. Приступы стенокардии, в зависимости от условий жизни, наличия провоцирующих факторов и лечения могут повторяться с различной частотой – от нескольких раз в день до нескольких эпизодов в месяц. Следует знать, что как только у человека появляется приступ стенокардии, это свидетельствует о кислородном голодании мышцы сердца.
Стенокардия – симптомы (признаки) приступа
 Симптомы стенокардии немногочисленны, но весьма характерны, а потому их легко отличить от проявлений других заболеваний. Итак, стенокардия проявляется интенсивной давящей или сжимающей болью или ощущением тяжести, жжения и дискомфорта в грудной клетке прямо за грудиной. Боль, тяжесть или жжение может отдавать в левую руку, в левую лопатку, шею, нижнюю челюсть или горло. Относительно редко боль может распространяться в правую половину грудной клетки, правую руку или верхнюю часть живота.
Симптомы стенокардии немногочисленны, но весьма характерны, а потому их легко отличить от проявлений других заболеваний. Итак, стенокардия проявляется интенсивной давящей или сжимающей болью или ощущением тяжести, жжения и дискомфорта в грудной клетке прямо за грудиной. Боль, тяжесть или жжение может отдавать в левую руку, в левую лопатку, шею, нижнюю челюсть или горло. Относительно редко боль может распространяться в правую половину грудной клетки, правую руку или верхнюю часть живота.
Смотрите так же: Препараты выбора при микоплазменной пневмонии
Стенокардия – это всегда приступ описанных болей в области сердца. Вне приступа стенокардия не проявляется никак. Обычно стенокардитический приступ развивается на фоне физической нагрузки, сильного эмоционального воздействия, холодной температуры воздуха, сильного ветра. Продолжительность приступа составляет от одной до пятнадцати минут. Приступ стенокардии всегда начинается остро, резко, внезапно, на пике физической нагрузки. Наиболее тяжелой физической нагрузкой, часто провоцирующей стенокардию, является быстрая ходьба, особенно при жаркой или холодной погоде, или сильном ветре, а также ходьба после обильной еды или подъем по лестнице.
Боли могут проходить самостоятельно после прекращения физической нагрузки или эмоционального воздействия, либо под воздействием нитроглицерина чрез 2 – 3 минуты после приема. Нитроглицерин обладает способностью сильно расширять просвет коронарных сосудов, увеличивая приток крови к сердечной мышце, что устраняет кислородное голодание органа, вместе с которым проходит и приступ стенокардии.
Поскольку боль проходит после прекращения физической нагрузки, человек, страдающий стенокардией, вынужден часто останавливаться при движении, чтобы дождаться нормализации состояния и остановки приступа. Из-за такого прерывистого, с частыми и многочисленными остановками движения, стенокардию образно называют «болезнью обозревателей витрин».
Описанные симптомы стенокардии являются классическими, однако вместе с ними существуют еще и нетипичные проявления ишемии миокарда. У мужчин, как правило, стенокардия проявляется классическим болевым синдромом в области сердца.
Симптомы нетипичной стенокардии
 Нетипичный приступ стенокардии может проявляться болью в руке, в лопатке, в зубах или одышкой. А женщины, пожилые люди или страдающие сахарным диабетом могут не испытывать какой-либо боли при стенокардитическом приступе. У данной категории людей стенокардия проявляется частым сердцебиением, слабостью, тошнотой и сильным потоотделением. В редких случаях стенокардия и вовсе протекает бессимптомно, и в таком случае ее называют «немой» ишемией.
Нетипичный приступ стенокардии может проявляться болью в руке, в лопатке, в зубах или одышкой. А женщины, пожилые люди или страдающие сахарным диабетом могут не испытывать какой-либо боли при стенокардитическом приступе. У данной категории людей стенокардия проявляется частым сердцебиением, слабостью, тошнотой и сильным потоотделением. В редких случаях стенокардия и вовсе протекает бессимптомно, и в таком случае ее называют «немой» ишемией.
В общем, выделяют два основных варианта нетипичных проявлений стенокардии:
1. Одышка, возникающая и на вдохе, и на выдохе. Причиной одышки является неполное расслабление сердечной мышцы;
2. Сильная и резкая утомляемость при любой нагрузке, которая возникает из-за недостаточного поступления кислорода к сердечной мышце и низкой сократительной активности сердца.
Нетипичные признаки синдрома в настоящее время называются эквивалентами стенокардии.
Стенокардия – классификация
Стабильная стенокардия (стенокардия напряжения)
Стабильная стенокардия в зависимости от тяжести течения и характера приступов подразделяется на следующие функциональные классы:
- I функциональный класс характеризуется редким появлением непродолжительных по времени приступов. Стенокардитическая боль развивается при непривычной и очень быстро выполняемом виде физической активности. Например, если человек не привык носить тяжелые и неудобные предметы, то быстрый перенос нескольких тазов или ведер с водой из одной точки в другую вполне может стать провокатором приступа стенокардии;
- II функциональный класс характеризуется развитием приступов стенокардии при быстром подъеме по лестнице, а также при быстрой ходьбе или беге. Дополнительными провоцирующими факторами могут стать морозная погода, сильный ветер или плотная пища. Это означает, что быстрое движение на холодном ветру быстрее вызовет приступ стенокардии, чем просто ходьба с высокой скоростью;
- III функциональный класс характеризуется развитием стенокардитических приступов даже при медленной ходьбе на расстояние более 100 метров или при подъеме по лестнице на один этаж. Приступ может развиваться сразу же после выхода на улицу в морозную или ветреную погоду. Любое волнение или нервное переживание способно провоцировать приступы стенокардии. При III функциональном классе стенокардии у человека очень сильно ограничена нормальная, повседневная физическая активность;
- VI функциональный класс характеризуется развитием приступов стенокардии при любой физической активности. Человек становится неспособным выполнять любые простые и нетяжелые физические нагрузки (например, подметание пола веником, ходьба на 50 м и т.д.) без приступов стенокардии. Кроме того, для IV функционального класса характерно появление стенокардии покоя, когда приступы появляются без предшествовавшей физической или психологической нагрузки.
Обычно в диагнозе или специализированной медицинской литературе термин «функциональный класс» указывается сокращенно в виде аббревиатуры ФК. Рядом с буквами ФК римской цифрой указывается класс стенокардии, диагностированный у данного человека. Например, диагноз может быть сформулирован следующим образом – «стенокардия, ФК II». Это означает, что человек страдает стенокардией второго функционального класса.
Определение функционального класса стенокардии необходимо, поскольку именно на этом основывается подбор лекарственных препаратов и рекомендации по возможному и безопасному объему физических нагрузок, которые можно выполнять.
Нестабильная стенокардия
Изменение характера и течения имеющейся стенокардии расценивается, как развитие нестабильной стенокардии. То есть, нестабильная стенокардия представляет собой совершенно нетипичные проявления синдрома, когда приступ продолжается дольше или, наоборот, короче обычного, провоцируется любыми, совершенно неожиданными факторами или развивается даже на фоне полного покоя и т.д. В настоящее время под нестабильной стенокардией подразумевают следующие состояния:
- Первичная стенокардия, возникшая впервые в жизни и продолжающаяся не дольше месяца;
- Прогрессирующая стенокардия характеризуется внезапным увеличением частоты, количества, тяжести и продолжительности стенокардитических приступов. Характерно появление приступов стенокардии в ночные часы;
- Стенокардия покоя характеризуется развитием приступов на фоне отдыха, в расслабленном состоянии, которому в течение нескольких часов не предшествовала какая-либо физическая активность или эмоциональное напряжение;
- Постинфарктная стенокардия – это появление приступов боли в области сердца в покое в течение 10 – 14 дней после перенесенного инфаркта миокарда.
Наличие любого вышеуказанного состояния у человека означает, что он страдает нестабильной стенокардией, проявляющейся таким образом.
Развитие нестабильной стенокардии является показанием для срочного обращения к врачу или для вызова «скорой помощи». Дело в том, что нестабильная стенокардия требует обязательного, немедленного лечения в отделении реанимации. Если необходимая терапия не будет проведена, то нестабильная стенокардия может спровоцировать сердечный приступ.
Методы различения стабильной и нестабильной стенокардии
Для различения стабильной и нестабильной стенокардии необходимо оценить следующие факторы:
1. Каким уровнем физической нагрузки провоцируется приступ стенокардии;
2. Длительность приступа;
3. Эффективность Нитроглицерина.
При стабильной стенокардии приступ провоцируется одним и тем же уровнем физической или эмоциональной нагрузки. При нестабильной стенокардии приступ провоцируется меньшей физической нагрузкой или вовсе возникает в покое.
При стабильной стенокардии длительность приступа не дольше 5 – 10 минут, а при нестабильной он может продолжаться до 15 минут. В принципе любое удлинение продолжительности приступа по сравнению с обычной является признаком нестабильной стенокардии.
При стабильной стенокардии приступ купируется приемом только одной таблетки Нитроглицерина. Боль проходит в течение 2 – 3 минут после приема таблетки Нитроглицерина. При нестабильной стенокардии одной таблетки Нитроглицерина не достаточно для купирования приступа. Человек вынужден для прекращения болей принять более одной таблетки Нитроглицерина. То есть, если эффекта одной таблетки Нитроглицерина для купирования болей в области сердца достаточно, то речь идет о стабильной стенокардии. Если же одной таблетки недостаточно для купирования приступа, то речь идет о нестабильной стенокардии.
Стенокардия Принцметала
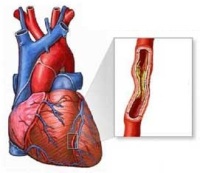 Данный вид стенокардии также называется вариантной или вазоспастической стенокардией. Приступ стенокардии Принцметала возникает при внезапном и сильном спазме (вазоспазме) кровеносных сосудов, по которым доставляется кровь к сердечной мышце. Стенокардия Принцметала не всегда развивается на фоне ишемической болезни сердца. Данный вид стенокардии может развиться у людей, страдающих пороками сердечных клапанов (аортальным стенозом), тяжелой анемией или с чрезмерно увеличенной в размерах (гипертрофированной) сердечной мышцей. Во всех перечисленных случаях у человека может формироваться рефлекторное спастическое сужение кровеносных сосудов, которое и является непосредственной причиной стенокардии Принцметала.
Данный вид стенокардии также называется вариантной или вазоспастической стенокардией. Приступ стенокардии Принцметала возникает при внезапном и сильном спазме (вазоспазме) кровеносных сосудов, по которым доставляется кровь к сердечной мышце. Стенокардия Принцметала не всегда развивается на фоне ишемической болезни сердца. Данный вид стенокардии может развиться у людей, страдающих пороками сердечных клапанов (аортальным стенозом), тяжелой анемией или с чрезмерно увеличенной в размерах (гипертрофированной) сердечной мышцей. Во всех перечисленных случаях у человека может формироваться рефлекторное спастическое сужение кровеносных сосудов, которое и является непосредственной причиной стенокардии Принцметала.
Вариантная стенокардия характеризуется развитием приступов в ночное время или ранним утром на фоне полного покоя и отсутствия какой-либо предшествовавшей физической нагрузки на протяжении нескольких часов. Приступы имеют короткую продолжительность – в среднем от 2 до 5 минут. Стенокардитический приступ хорошо купируется приемом одной таблетки Нитроглицерина под язык. Также стенокардия Принцметала быстро прекращается приемом любого препарата из группы блокаторов кальциевых каналов, например, Нифедипин, Амлодипин, Нормодипин, Октодипин.
Вазоспастическая стенокардия (стенокардия Принцметала): причины, симптомы, лечение — видео
Взаимосвязь между инфарктом и стенокардией
Ишемическая болезнь сердца характеризуется постоянным присутствием ишемии миокарда различной степени выраженности. Если ИБС находится в стадии ремиссии, то проявлениями ишемии являются приступы стенокардии. Если же ИБС переходит в острую стадию, то ее проявлением является инфаркт миокарда. Таким образом, стенокардия и инфаркт – это проявления хронического и острого течения одного и того же заболевания – ИБС.
Поскольку и инфаркт, и стенокардия являются проявления ИБС, то они могут предшествовать друг другу. Так, по статистике, при появлении стенокардии у 10% людей в течение года развивается и инфаркт миокарда. А после инфаркта у человека приступы стенокардии могут участиться, то есть, ее функциональный класс станет выше.
Стенокардия не является предынфарктным состоянием, но ее наличие свидетельствует о высоком риске развития инфаркта миокарда. А любой перенесенный инфаркт может привести к появлению либо утяжелению уже имеющейся стенокардии. Однако непосредственной связи между двумя данными проявлениями ИБС нет.
Стенокардия – причины
Причинами стенокардии могут быть следующие факторы:
- Ожирение. Причем чем сильнее ожирение, тем выше риск и тем быстрее у человека разовьется стенокардия. Непосредственные причины ожирения не играют роли для развития стенокардии;
- Курение. Чем больше человек курит, тем вероятнее и быстрее у него разовьется стенокардия;
- Высокий уровень холестерина в крови;
- Сахарный диабет, наличие которого увеличивает риск развития стенокардии в 2 раза. В настоящее время ученые и врачи считают, что при длительности сахарного диабета не менее 10 лет у человека либо уже имеется стенокардия, либо она проявится в ближайшее время;
- Сильный эмоциональный стресс или нервная перегрузка;
- Хронический стресс;
- Недостаточная физическая активность (гиподинамия);
- Артериальная гипертензия (гипертоническая болезнь);
- Повышенная свертываемость крови (высокие значения ПТИ, МНО, АЧТВ и ТВ), на фоне которой образуются многочисленные тромбы, закупоривающие просвет сосудов. Тромбозы коронарных артерий являются непосредственной причиной развития стенокардитических приступов или инфаркта миокарда;
- Склонность к тромбозам, тромбофлебит или флеботромбоз;
- Метаболический синдром (ожирение + гипертония + повышенное содержание холестерина в крови).
Для развития стенокардии необязательно наличие у человека всех причинных факторов, порой достаточно только одного, но обычно их бывает несколько. Развитие стенокардии может произойти на фоне различных комбинаций нескольких причинных факторов. Если у человека имеются какие-либо перечисленные причины стенокардии, но самих приступов нет, то это свидетельствует о высоком риске их развития. Это означает, что они могут появиться в любой момент.
Все перечисленные факторы являются причинами стенокардии, но непосредственными провокаторами приступа являются физическая нагрузка, эмоциональное переживание или неблагоприятные погодные условия. Это означает, что под действием причин у человека формируется стенокардия, но ее приступы развиваются только под влиянием провоцирующих факторов.
Диагностика стенокардии
 Для диагностики стенокардии необходимо оценить клиническую симптоматику, а также произвести ряд лабораторных, инструментальных исследований и тестов функциональной диагностики, которые необходимы для определения тяжести течения и функционального класса патологии.
Для диагностики стенокардии необходимо оценить клиническую симптоматику, а также произвести ряд лабораторных, инструментальных исследований и тестов функциональной диагностики, которые необходимы для определения тяжести течения и функционального класса патологии.
В процессе диагностики стенокардии врач в первую очередь выясняет, имеются ли у человека следующие клинические симптомы:
- Чувство сдавливания, распирания, жжения и тяжести в области сердца.
- Ощущения сдавливания, распирания, жжения и тяжести локализованы за грудиной, но могут распространяться в левую руку, левое плечо, левую лопатку и шею. Реже может отмечается распространение ощущений в нижнюю челюсть, правую половину груди, правую руку и верхнюю часть живота.
- Ощущения сдавливания, распирания, тяжести или жжения возникают приступами. Причем продолжительность приступа составляет не менее одной минуты, но и не более 15 минут.
- При каких условиях развивается приступ – внезапно, на пике физической нагрузки (ходьба, бег, подъем по лестнице даже на один марш, обильный прием пищи, преодоление сильного ветра и т.д.).
- Чем купируется приступ – уменьшение болей происходит очень быстро, после прекращения физической активности или после приема одной таблетки нитроглицерина.
Когда у человека имеются все вышеперечисленные клинические симптомы, то у него типичная стенокардия. В принципе, в таком случае диагноз очевиден, но дополнительно все равно назначаются анализы и инструментальные обследования, так как они необходимы для уточнения общего состояния организма и степени тяжести заболевания.
Если же у человека присутствует только один любой симптом из перечисленных, то такие боли имеют несердечное происхождение, то есть обусловлены не стенокардией, а нетипичным течением язвенной болезни желудка или двенадцатиперстной кишки, патологии пищевода, остеохондроза грудного отдела позвоночника, опоясывающего лишая, пневмонии или плеврита. В такой ситуации врач-кардиолог направит человека к другому специалисту, который и назначит необходимые для выявления язвенной болезни желудка или двенадцатиперстной кишки, патологии пищевода, остеохондроза грудного отдела позвоночника, опоясывающего лишая, пневмонии или плеврита обследования (например, ЭФГДС (записаться), рентген (записаться) и т.д.).
После того, как на основании клинических признаков у человека выявлена стенокардия, врач производит общий осмотр, в ходе которого оценивает состояние кожного покрова, сердечно-сосудистой системы, дыхательной системы и массу тела.
В процессе оценки состояния кожного покрова врач обращает внимание на косвенные признаки нарушения жирового обмена и наличия атеросклероза, который и является одним из причинных факторов стенокардии. Так, первым и основным признаком атеросклероза являются ксантелазмы и ксантомы – желтые небольшие скопления жира, выступающие над поверхностью кожи по всей поверхности тела. Вторым признаком атеросклероза является корнеальная дуга, представляющая собой светло-серую полоску вдоль края роговицы глаза.
Для оценки состояния сердечно-сосудистой системы врач измеряет артериальное давление, прощупывает пульс и производит перкуссию границ сердца и аускультацию тонов сердца (записаться). Артериальное давление при стенокардии, как правило, выше нормальных значений. А вот подсчет пульса производят обычно одновременно с выслушиванием тонов сердца, так как при стенокардии частота сердечных сокращений может быть выше пульса.
Перкуссия представляет собой простукивание пальцами грудной клетки и, в зависимости от изменения тонов звука, определение границ сердца. В результате перкуссии при стенокардии часто выявляется смещение границ сердца влево вследствие утолщения сердечной мышцы.
Аускультация представляет собой выслушивание тонов сердца при помощи стетофонендоскопа. При стенокардии тоны сердца – приглушенные, имеются патологические шумы в сердце, сердцебиение слишком редкое или частое, может выслушиваться и аритмия.
Смотрите так же: Приобретенный токсоплазмоз симптомы
Масса тела фиксируется и вычисляется индекс массы тела (ИМТ), что необходимо для определения степени ожирения, так как у многих больных стенокардией имеется избыточный вес.
В процессе оценки состояния дыхательной системы изучается частота и характер дыхания (поверхностное, натужное и т.д.), участие грудной клетки в акте вдоха и выдоха, наличие одышки. Также производится выслушивание легких и бронхов при помощи стетофонендоскопа. Часто при тяжелой форме стенокардии выслушиваются влажные хрипы, возникающие из-за отека легких.
Какие обследования может назначить врач при стенокардии?
Кроме того, при подозрении на заболевания щитовидной железы дополнительно при стенокардии назначается анализ крови на определение концентрации гормонов щитовидки (записаться) – Т3 и Т4.
Если врач подозревает недавно перенесенный инфаркт, который человек пережил, что называется «на ногах», то назначается анализ крови на определение активности тропонина, КФК-МВ (креатинфосфокиназа, субъединица МВ), миоглобина, ЛДГ (лактатдегидрогеназа), АсАТ (аспартатаминотрансферазы). Активность данных ферментов позволяет выявлять даже небольшие инфаркты, которые протекали относительно легко, маскируясь под приступ стенокардии.
По результатам лабораторных исследований назначается необходимая диета, и подбираются лекарственные препараты.
После сдачи лабораторных анализов врач обязательно назначает следующие инструментальные исследования, необходимые для оценки степени тяжести стенокардии:
- ЭКГ (электрокардиография) (записаться). Метод, позволяющий выявлять изменения в сердце, характерные для стенокардии (нарушения ритма и проводимости, гипертрофия миокарда, удлинение сердечного цикла, возможно признаки перенесенного в прошлом инфаркта). Однако, вне приступа у многих, особенно молодых больных стенокардией, на ЭКГ не выявляется каких-либо изменений, то есть она такая же, как и у здоровых людей. Если ЭКГ снимается во время приступа стенокардии, то всегда фиксируются признаки ишемии миокарда, такие, как высокий (более 8 мм) и/или отрицательный зубец Т, сегмент ST опускается ниже изолинии или резко поднят.
- Холтеровское мониторирование ЭКГ (суточное ЭКГ) (записаться). Метод, который заключается в ношении небольшого прибора, фиксирующего ЭКГ непрерывно в течение суток. Такое мониторирование позволяет фиксировать даже незначительные приступы стенокардии, а также выяснить условия возникновения приступов.
- Функциональные нагрузочные пробы (велоэргометрия (записаться), беговая дорожка, добутаминовый тест, дипиридамоловый тест, чреспищеводная электростимуляция сердца). Данные пробы представляют собой искусственное провоцирование приступа стенокардии с целью её точного выявления и подтверждения у тех пациентов, у которых ЭКГ совершенно нормальна. Во время проведения функциональных тестов непрерывно записывается ЭКГ, каждые 2 – 3 минуты измеряется давление и прослушиваются тоны сердца. Наиболее часто проводят велоэргометрию и беговую дорожку. Добутаминовый, дипиридамоловый тесты и чреспищеводная электростимуляция проводятся только в тех случаях, когда пациент не может пройти беговую дорожку (бежать по дорожке) или велоэргометрию (крутить педали на тренажере).
- Сцинтиграфия. Метод, который позволяет выявлять участки сердечной мышцы, страдающие от ишемии, путем введения в сосуды сердца изотопов таллия. После введения изотопов фиксируется их излучение специальными приборами, причем в области ишемии такое излучение гораздо ниже, чем в соседних, не страдающих от недостатка кислорода.
- Эхо-КГ (эхокардиография) (записаться). Метод, который позволяет оценить состояние сердечной мышцы и сосудов, то есть определить размеры сердца, степень наполнения кровью сердца, наличие застоя в малом круге, утолщение миокарда, имеющиеся нарушения кровотока в сердечных артериях. При стенокардии обычно фиксируется ухудшение подвижности стенки сердца в области ишемии.
- Коронарография (записаться). Метод, позволяющий выявить пораженные атеросклерозом сосуды сердца, размеры атеросклеротических бляшек, степень сужения просвета артерий. При проведении коронарографии в сосуды сердца вводится рентгеноконтрастное вещество, после чего делают несколько рентгеновских снимков.
Инструментальные обследования необходимы для установления объема поражения кровеносных сосудов сердца, а также для определения функционального класса стенокардии. Данные факторы имеют значение в подборе необходимой терапии.
На практике при стенокардии врач обычно назначает не все перечисленные инструментальные обследования, а только некоторые – наиболее необходимые в конкретном случае. Как правило, всем больным стенокардией врач в обязательном порядке назначает ЭКГ, функциональные нагрузочные пробы и Эхо-КГ. Можно сказать, что это минимальный диагностический набор инструментальных обследований при стенокардии. При наличии технической возможности также назначается суточный мониторинг ЭКГ по Холтеру и сцинтиграфия.
Вообще, наилучшим исследованием для выявления степени тяжести течения стенокардии и объема поражения сосудов сердца является коронарография, которая позволяет точно определить, в каком именно участке миокарда, на какой площади, и какое количество артерий сужено. Также при помощи метода можно установить и степень сужения сосудов, питающих сердечную мышцу. Кроме того, в ходе коронарографии врач может установить дополнительные сведения о состоянии сосудов сердца, такие, как тромбоз, надрыв стенки артерий, спазм и др. Данный метод не имеет противопоказаний, поэтому его можно применять для обследования любого человека, вне зависимости от тяжести его состояния.
Коронарография обязательно назначается в следующих случаях:
- Стенокардия III-IV функционального класса, сохраняющаяся на фоне терапии;
- Признаки сильной ишемии миокарда на основании данных ЭКГ, Холтеровского мониторирования, велоэргометрии и др.;
- Наличие в прошлом эпизодов желудочковых аритмий или случаев внезапной сердечной смерти;
- Прогрессирование стенокардии на фоне терапии;
- Сомнительные результаты других инструментальных методов обследования (ЭКГ, Эхо-КГ и др.).
Во всех остальных случаях коронарография необязательна, и назначается при наличии технической возможности ее проведения и согласии пациента на неприятное обследование.
К какому врачу обращаться при стенокардии?
Неотложная помощь при стенокардии – купирование приступа
При развитии приступа стенокардии необходимо удобно сесть, опустив ноги вниз. На фоне продолжающегося приступа категорически запрещено вставать, ходить и выполнять какую-либо физическую работу. Необходимо освободить горло и грудь человека, у которого развился приступ стенокардии, расстегнув рубашку и сняв галстук или шарф. Также следует по возможности открыть форточку или окно, обеспечив доступ свежего воздуха.
В сидячем, максимально расслабленном положении человек с приступом стенокардии должен разжевать половину или одну стандартную таблетку Аспирина, после чего для облегчения боли положить под язык Нитроглицерин или Нитролингвал. Также для купирования болей можно применять Изокет, прыснув одну дозу под язык. Затем следует спокойно сидеть и ждать окончания приступа стенокардии, который не должен продолжаться дольше 15 минут.
Если в течение 3 минут после приема Нитроглицерина или Нитролингвала боль не ослабевает, то можно принять еще одну таблетку. Изокет можно прыскать с интервалом в одну минуту при отсутствии клинического эффекта. Нельзя использовать для купирования одного приступа стенокардии более трех таблеток Нитроглицерина и Нитролингвал или трех доз Изокета.
«Скорую помощь» следует обязательно вызвать в следующих случаях:
- Если приступ стенокардии случился впервые в жизни;
- Боль в области сердца продолжается более пяти минут, не утихает или усиливается;
- Боль в области сердца усиливается, продолжается более пяти минут и сочетается с трудностями с дыханием, слабостью и рвотой;
- Боль в области сердца не прекратилась или усилилась после приема таблетки Нитроглицерина в течение пяти минут.
В вышеуказанных случаях абсолютно необходимо вызвать «скорую помощь», поскольку у человека может быть не приступ стенокардии, а начальная стадия инфаркта.
Стенокардия – лечение
 Лечение стенокардии может быть консервативным или оперативным. Хирургическая операция производится по показаниям, а консервативное лечение стенокардии таблетками человек должен проводить в течение всей жизни после выявления патологии.
Лечение стенокардии может быть консервативным или оперативным. Хирургическая операция производится по показаниям, а консервативное лечение стенокардии таблетками человек должен проводить в течение всей жизни после выявления патологии.
Все методы терапии стенокардии направлены на достижение следующих целей:
- Профилактика инфаркта миокарда и внезапной сердечной смерти;
- Недопущение прогрессирования заболевания;
- Уменьшение количества, длительности и интенсивности приступов.
Консервативная терапия стенокардии заключается в применении следующих лекарственных препаратов:
1. Препараты, улучшающие течение стенокардии:
- Средства, профилактирующие и уменьшающие тромбообразование (Ацетилсалициловая кислота, Аспирин);
- Бета-адреноблокаторы (Метапролол, Атенолол, Бисапролол, Небиволол и т.д.) уменьшают потребность сердечной мышцы в кислороде. Благодаря этому устраняется дисбаланс между потребностью сердца в кислороде и небольшим количеством крови, доставляемым по суженым сосудам;
- Статины (Симвастатин, Аторвастатин и т.д.) уменьшают концентрацию холестерина и его фракций в крови. Благодаря этому просвет коронарных артерий не закупоривается еще сильнее, и кровоснабжение миокарда не ухудшается;
- Ингибиторы ангиотензин-превращающего фермента (ИАПФ) – Периндоприл, Эналаприл, Лизиноприл, Нолипрел, Сонопрел и др. Препараты профилактируют спазм сосудов.
2. Антиангинальные средства (противоишемические), направленные на уменьшение количества, длительности и интенсивности стенокардитических приступов:
- Бета-адреноблокаторы (Метапролол, Атенолол, Бисапролол, Небиволол и др.) урежают частоту сердечных сокращений, снижают давление, тем самым профилактируя приступы стенокардии;
- Антагонисты кальциевых каналов (Верапамил, Дилтиазем, Верогалид и др.) уменьшают потребление кислорода сердечной мышцей;
- Нитраты (Нитроглицерин, Изосорбид динитрат или мононитрат) расширяют сосуды, уменьшая потребность сердца в кислороде.
Для комплексной терапии стенокардии врач обязательно подбирает препараты из группы антиангинальных средств и улучшающих течение стенокардии. Обычно подбирается по 1 – 2 препарата из каждой группы. Препараты придется принимать постоянно, в течение всей жизни. Если в какой-то момент подобранная терапия оказывается неэффективной, то врач назначает другие препараты.
В настоящее время доказана неэффективность витаминов, антиоксидантов, женских половых гормонов, Рибоксина и Кокарбоксилазы для лечения стенокардии.
Хирургическое лечение стенокардии заключается в восстановлении нормального кровоснабжения сердечной мышцы. Для этого в настоящее время производятся следующие виды операций:
1. Коронарная (балонная) ангиопластика;
2. Аорто-коронарное шунтирование.
Коронарная (балонная) ангиопластика представляет собой неинвазивную процедуру, в ходе которой через бедренную артерию проводится катетер к области сужения сердечных сосудов. Затем баллончик, расположенный на кончике катетера, устанавливают в области сужения просвета сосуда и наполняют воздухом. В процессе расширения баллончик раздавливает бляшку, устраняет его закупорку и, тем самым, восстанавливает просвет сосуда полностью. В результате процедуры кровоток в сердечных артериях восстанавливается. Коронарная ангиопластика производится под местной анестезией.
Кроме того, коронарная ангиопластика часто сочетается со стентированием сосудов, лазерным выжиганием атеросклеротических бляшек или их разрушением буром. Стентирование сосуда – это установка на него эндопротеза, представляющего собой металлический каркас, который будет поддерживать просвет капилляра постоянным.
Коронарная ангиопластика производится по следующим показаниям:
- Стенокардия III – IV функционального класса, плохо поддающаяся или не поддающаяся лекарственной терапии;
- Сильное поражение одной или более коронарных артерий.
После ангиопластики приступы стенокардии прекращаются, однако, к сожалению, операция не дает 100%-й гарантии выздоровления, поскольку рецидивы заболевания развиваются примерно в 30 – 40% случаев. Поэтому, несмотря на хорошее состояние после операции и отсутствие приступов стенокардии, необходимо проводить поддерживающее консервативное лечение.
Аорто-коронарное шунтирование представляет собой оперативное вмешательство большого объема. Как видно из названия операции, ее суть заключается в том, что от артерии ниже места ее сужения накладывается обходной шунт к другим сердечным сосудам, что позволяет доставлять к ним кровь, несмотря на имеющееся препятствие. То есть, искусственно создается обходной путь для транспортировки крови к сердечной мышце. В ходе операции может быть наложено несколько шунтов, которые обеспечат кровоснабжение всех участков миокарда, страдающих от ишемии.
Аорто-коронарное шунтирование производится по следующим показаниям:
- Стенокардия III – IV функциональных классов;
- Сужение просвета коронарных артерий на 70% и более.
Перенесенный в прошлом инфаркт миокарда не является показанием к аорто-коронарному шунтированию.
Операция позволяет полностью устранить стенокардию, но для профилактики рецидива придется проводить консервативное лечение в течение всей жизни. Рецидивы стенокардии развиваются у 20 – 25% людей в течение 8 – 10 лет после операции аорто-коронарного шунтирования.
Стенокардия: причины, симптомы, лечение — видео
Профилактика стенокардии
В настоящее время методика профилактики стенокардии очень проста и заключается в выполнении правила И.Б.С., где
И означает – избавиться от табачного дыма. Если человек курит, следует бросить. Если не курит, нужно избегать мест, где велик риск вдыхать табачный дым;
Б означает – больше двигаться;
С означает – сбросить лишний вес.
Данный простой комплекс правил И.Б.С. эффективно профилактирует развитие стенокардии у любого человека вне зависимости от пола, возраста и сопутствующих заболеваний.
Стенокардия – народное лечение
 Народные средства можно применять только для купирования приступа стенокардии, а также для профилактики его возникновения. Однако для полноценного контроля над течением заболевания человеку все равно понадобится лечение традиционными лекарственными препаратами. Поэтому народные методы могут стать хорошим дополнением к основному лечению стенокардии.
Народные средства можно применять только для купирования приступа стенокардии, а также для профилактики его возникновения. Однако для полноценного контроля над течением заболевания человеку все равно понадобится лечение традиционными лекарственными препаратами. Поэтому народные методы могут стать хорошим дополнением к основному лечению стенокардии.
Итак, в лечении стенокардии можно использовать следующие народные средства:
- Горчичники или перцовые пластыри, поставленные на икры ног, уменьшат боль в сердце и ускорят ее прохождение;
- Сосание ментоловых пластинок уменьшает выраженность и длительность болевых ощущений в ходе приступа;
- Втирание пихтового масла в область сердца купирует приступ стенокардии;
- Массаж мизинца левой кисти по время приступа ускорит его купирование.
