Содержание статьи:
- 1 Все о спринцевании — можно ли его делать, как правильно спринцеваться
- 2 Что такое спринцевание и как правильно спринцеваться?
- 3 Можно ли делать спринцевание вообще?
- 4 Когда нельзя спринцеваться
- 5 Частое спринцевание — не безопасно
- 6 Спринцевание во время беременности
- 7 Спринцевание после акта — противозачаточное средство и защита от инфекций ЗППП?
- 8 Спринцевание при воспалении и половых инфекциях
- 9 Доксициклин — инструкция по применению
- 10 Антибиотик Доксициклин – характеристика препарата
- 11 Аналоги и синонимы препарата
- 12 Показания к применению
- 13 Противопоказания
- 14 Побочные явления и меры предосторожности
- 15 Как принимать Доксициклин
- 16 Совместимость с другими лекарственными препаратами
- 17 Доксициклин при беременности
- 18 Доксициклин детям
- 19 Доксициклин и алкоголь
- 20 Доксициклин и курение
- 21 Доксициклин при хламидиозе
- 22 Доксициклин при уреаплазмозе
- 23 Доксициклин от прыщей
- 24 Доксициклин при укусе клеща
- 25 Цена на Доксициклин и аналоги
- 26 Отзывы о применении
- 27 Стимуляция овуляции: от показаний к назначению до стоимости процедуры
- 28 Зачем нужна стимуляция овуляции
Все о спринцевании — можно ли его делать, как правильно спринцеваться
У врачей гинекологов существует два противоположных мнения относительно пользы и вреда спринцевания для женского организма. Одни категорически против подобной процедуры, другие считают ее проведение целесообразным, но только в конкретных случаях в составе комплексной терапии некоторых заболеваний женских половых органов.
Что такое спринцевание и как правильно спринцеваться?
Спринцевание — что это? Это намеренное введение различных растворов во влагалище. Для его проведения обычно используется аптечная резиновая груша с наконечником, специальная спринцовка, для орошения можно использовать кружку Эсмарха, а также некоторые женщины применяют для спринцевания одноразовые 20 кубовые шприцы без иглы. Так как делать спринцевание?
Основы правильного спринцевания
- Вода. Вода для разведения раствора должна быть теплой, не холодной и не в коем случае не горячей.
- Срок лечения. 3 – 5 дней, максимум 7, иначе можно «вымыть» все до абсолютной стерильности, а также длительные спринцевания способствуют слущиванию эпителиальных клеток влагалища, имеющих гликоген, что может затормозить восстановление нормальной микрофлоры.
- Длительность процедуры. Время спринцевания обычно составляет 10-15 минут.
- Периодичность спринцевания. Обычно гинекологом указывается четкая рекомендация по проведению спринцевания. Распространенная схема — в начале спринцевание производится 2 раза в день утром и вечером, когда наступит улучшение — только вечером.
- Нельзя, чтобы жидкость поступала под давлением. Ели жидкость будет поступать под сильным давлением, она легче может проникать за пределы шейки матки, что чревато возникновением воспалительных процессов у женщины. Водный поток легче контролировать, если использовать кружку Эсмарха (ирригатор)- это баллон, пластиковая трубка и наконечник, а не спринцовку, в которой наконечник соединен непосредственно с грушей. Если пользоваться спринцовкой, то емкость следует сжимать, и жидкость все равно будет идти под давлением. А вот в кружке Эсмарха давление потока можно контролировать, слегка опуская или приподнимая резиновый сосуд.
- Обработка приспособления для спринцевания. После каждой процедуры наконечник, грушу, кружку Эсмарха следует тщательно ополоснуть, а перед каждым применением наконечник еще и желательно подвергать кипячению в течении 1-2 минут.
- Используйте приспособления только для этой цели. Если вы начали использовать грушу, спринцовку или другое приспособление для этой процедуры, никогда не используйте ее потом для проведения клизмы или микроклизмы, оно должно использоваться только для спринцевания. Если вы пользуетесь одноразовым шприцом без иглы, не используйте его повторно.
- Будьте осторожны. Проводить процедуру следует медленно, аккуратно, осторожно. Вводя наконечник, нельзя прилагать значительных усилий. Процедура не должна вызывать болевые ощущения, если вам больно, тогда следует немного подождать и постараться расслабиться. При резких, быстрых движениях есть опасность повреждения стенок влагалища или мочевого пузыря.
- Удобная поза. Как удобнее делать спринцевание — лежа в ванной, уложив ноги на края ванной. Также можно производить спринцевание сидя на стульчаке, при этом наполненную кружку поднимать немного выше талии. В этом случае раствор для спринцевания будет вливаться и выливаться из влагалища под действием только силы тяжести и жидкость не сможет попасть в шейку матки.
- Приготовление растворов для спринцевания. При приготовлении растворов следует соблюдать точные пропорции разведения химических соединений, таких как борная кислота, марганцовка, сода, перекись водорода, поскольку превышение допустимой концентрации вызывает ожоги слизистой влагалища, чем только ухудшают состояние. При использовании настоев из лечебных трав, таких как кора дуба, чистотел, ромашка (аптечная, лечебные свойства), календула, чайное дерево, полынь, шалфей, тысячелистник, эвкалипт, зверобой, череда, крапива, лавровый лист, боровая матка — следует отвары и настои использовать сразу же после их готовности.
Можно ли делать спринцевание вообще?
Нельзя использовать спринцевание для так называемого «очищения влагалища», избавления от выделений. Женский организм не может быть «грязным». Некоторые женщины достаточно часто делают спринцевания, чтобы как им кажется удалить ненужные выделения. Это не только не целесообразно, но и не безопасно.
Организм человека, и влагалище в частности, имеет способность к самоочищению, вязкий защитный секрет, выделяемый слизистой оболочкой влагалища, самоудаляется, и является естественным очищающим средством. Поэтому для поддержания микробиологической чистоты влагалища от женщины не требуется никаких дополнительный действий, кроме ежедневного душа, подмывания.
Если нет никаких неприятный ощущений, таких как жжение, зуд во влагалище, неприятного запаха, то практиковать профилактическое спринцевание нельзя. При этом следует определить причину появившегося дискомфорта, чаще всего это инфекции, бактериальный вагиноз, кандидоз и пр., что определить без специалиста и специфических анализов самостоятельно невозможно. Поэтому заниматься самолечением в виде спринцевания без тщательной диагностики не целесообразно.
Когда нельзя спринцеваться
- Нельзя спринцеваться просто для очищения влагалища от выделений.
- Нельзя начинать самостоятельное спринцевание без рекомендации гинеколога, без уточнения причин появления какого-либо дискомфорта, самолечение может только ухудшить ситуацию.
- Нельзя спринцеваться накануне посещения гинеколога, поскольку результаты анализов окажутся недостоверными.
- При острых воспалительных процессах женских половых органов — острый аднексит (см. воспаление придатков -симптомы и лечение), эндометрит категорически нельзя делать спринцевание.
- В периоды, когда у женщин идет менструация, во время беременности, 40 дней после родов, период после аборта — время, когда спринцевание противопоказано.
Частое спринцевание — не безопасно
- Частые спринцевания вымывают естественную защитную смазку, изменяют рН, нарушают микрофлору во влагалище, способствуя скорейшему размножению патогенных микроорганизмов, по разрушительной силе это равнозначно бесконтрольному применению системных антибиотиков.
- Также постоянные спринцевания увеличивают риск развития аллергических реакций.
- От частых спринцевание увеличивается риск травмирования мочевого пузыря, шейки матки, раздражения стенок влагалища.
- Многочисленные исследования, проводимые международными гинекологическими ассоциациями, установили связь частых спринцеваний с увеличением развития различных воспалительных заболеваний женских половых органов, таких как:
- сальпингит
- бактериальный вагинит
- эндометриоз
- эндометрит
поскольку чрезмерные промывания способны освобождать шейку матки от защитной пробки, растворяя ее, различные инфекции быстрее попадают через шейку матки в полость матки. По результатам этих исследований, 70 % женщин, страдающих хроническими заболеваниями репродуктивной системы, имели привычку спринцеваться один раз в неделю.
Спринцевание во время беременности
Врачи акушеры-гинекологи категорически запрещают спринцеваться во время беременности, по следующим причинам:
- При беременности на внутренней поверхности матки растет количество кровеносных сосудов, соответственно, возрастает опасность попадания воздуха через канал шейки при процедуре спринцевания.
- Спринцевание может доставлять к плоду химические вещества, которые могут оказывать отрицательное воздействие на растущий организм, также увеличивается риск повреждения околоплодной оболочки.
- Риск возникновения молочницы — кандидоза влагалища, бактериального вагиноза (выделения с запахом рыбы) и прочей влагалищной инфекции из-за спринцеваний при беременности очень высок и это может спровоцировать передачу инфекции от матери к плоду, что увеличивает вероятность преждевременных родов и прочей патологии беременности.
Спринцевание после акта — противозачаточное средство и защита от инфекций ЗППП?
Многие женщины считают, что спринцевания после секса различными кислотами способствует предохранению от нежелательной беременности. Ни яблочный уксус, ни лимонная кислота и сок, ни минеральная вода, ни соль и сода — не являются эффективными противозачаточными средствами. Спринцевание никак не может предотвратить наступление беременности. Даже если женщина сразу же после полового акта помчится промывать влагалище, в это время часть спермы уже проникнет в матку, это очень быстрый процесс, опередить который не удастся.
Что касается спринцеваний как защиту от инфекций передающихся половым путем, это также является ненадежным средством. Если у женщины произошел незащищенный секс с сомнительным партнером, то спринцевание возможно провести раствором антисептиков Мирамистина и Хлоргексидина. Однако, убедительных исследований, подтверждающих 100% профилактику ИППП подобным спринцеванием, нет. Также злоупотреблять подобным способом профилактики половых инфекций не стоит, можно получить ожог слизистой оболочки влагалища.
Эту экстренную процедуру, конечно, лучше сделать, но не позднее двух часов после контакта. Для этого необходимо провести тщательный туалет половых органов и спринцеваться Мираместином в течение 15 минут, используя 10 мл раствора. Причем, через час эту процедуру надо повторить. Если после этой меры все же возникнут сомнения, появятся не обычные выделения или дискомфорт, не откладывайте визит к врачу. Лучшей профилактикой любых половых инфекций и высоко эффективным барьерным контрацептивом всемирно признаны качественные презервативы.
Спринцевание при воспалении и половых инфекциях
Как монотерапия спринцевание при лечении воспалительных заболеваний женских половых органов однозначно малоэффективно, поскольку любые гинекологические болезни нуждаются в комплексной терапии, и местной, и системной. Глупо надеяться вылечить серьезные половые инфекции или воспалительные процессы только спринцеванием.
Многим женщинам такой метод лечения как спринцевание кажется очень доступным и дешевым, хорошей альтернативой антибиотикам, без которых невозможна терапия половых инфекций. Однако, возбудители хламидиоза, уреаплазмоза, микоплазмоза, трихомониаза способны располагаться внутриклеточно, глубоко в тканях организма человека, следовательно, внешнее воздействие лечебными жидкостями практически не эффективно. Кроме того, изменяя нормальный состав микрофлоры влагалища при спринцевании увеличивается риск дальнейшего прогрессирования этих болезней.
Существуют специальные лекарственные средства для спринцевания, обладающие антисептическими, противомикробными свойствами, такие как Мирамистин, Хлорофиллипт, Ваготил. Несмотря на то, что это концентрированные противомикробные растворы, используя только эти средства, вылечить ни одно заболевание женской половой сферы невозможно. Их используют для профилактики заражения после случайного незащищенного полового акта, только как можно раньше после коитуса, тогда риск заражения ИППП снижается на 70%. Однако применять такой метод защиты от инфекции как спринцевания на постоянной основе нельзя.
Спринцевание при миоме
Развитие и рост миомы матки провоцируется гормональным сбоем в организме женщины, поэтому такое местное воздействие, как спринцевание при миоме лекарственными средствами или лечебными растениями малоэффективно.
Спринцевание при эндометриозе
Аналогичная ситуация и при эндометриозе, это заболевание также зависит от действия женских половых гормонов и лечение эндометриоза должно быть направлено на нормализацию гормонального статуса женщины. Нет убедительных доказательств эффекта от спринцевания лечебными травами при эндометриозе, к тому же есть предположение, что наоборот, спринцевание способствует разнесению клеток эндометрия за пределы матки, что как раз и образует очаги эндометриоза.
Спринцевание при эрозии шейки матки
Известный факт, что эрозия шейки матки возникает вследствие инфекционных заболеваний женских половых органов, от частых абортов (последствия), изменения гормонального фона женщины, поэтому учитывая все вышесказанное спринцевание при этой патологии по эффективности также весьма сомнительно.
Спринцевание во время, после месячных
Категорически нельзя спринцеваться во время менструации. Несмотря на то, что некоторые женщины считают логичным проводить специальную очистку влагалища после или во время месячных, это делать опасно. В период месячных шейка матки приоткрыта и риск проникновения инфекции в матку увеличивается в разы.
Спринцевание содой для зачатия — ничем не обосновано
Нормальной микрофлорой влагалища создается максимально благоприятная среда для успешного продвижения сперматозоидов, а спринцевание пищевой содой с научной, да и с практической точки зрения никак не могут способствовать скорейшему наступлению беременности. Более того, вымывание оптимальной среды для зачатия, только сокращает шансы на успешное оплодотворение.
Доксициклин — инструкция по применению
Антибиотик Доксициклин – характеристика препарата
Антибиотики тетрациклинового ряда, к которым относится Доксициклин, имеют широкий спектр действия. Этот полусинтетический антибиотик оказывает бактериостатическое действие на микроорганизмы – подавляет способность микробов размножаться в организме. Антибиотик проникает в клетки микроорганизмов и блокирует там синтез белков.
Доксициклин оказывает действие на большое число микробов – возбудителей аэробных (требующих для развития кислород) и анаэробных (могут развиваться без доступа кислорода) инфекций.
К Доксициклину чувствительны стрептококки и стафилококки, кишечная палочка и сальмонелла, дизентерийная палочка, клебсиелла и клостридии, возбудители особо опасных инфекций (холеры, чумы, сибирской язвы и туляремии), инфекций, передающихся половым путем (сифилиса, гонореи, хламидиоза, уреаплазмоза), малярийный плазмодий и другие возбудители.
Широкий спектр действия препарата особенно важен в тех случаях, когда возбудителя заболевания установить не удалось по той или иной причине. А некоторые заболевания, например, воспаление легких, могут быть вызваны различными микроорганизмами.
Доксициклин не оказывает действия на грибы и вирусы.
При приеме внутрь препарат почти полностью всасывается в желудке. Прием пищи не оказывает влияния на всасывание лекарства. Спустя 2 часа после приема антибиотик достигает максимальной концентрации в плазме крови и связывается белками плазмы (до 95%). Лечебная концентрация в плазме крови после однократного приема держится в течение 15-16 часов, при повторных – 18-24 часов. Это позволяет принимать Доксициклин 1 раз в сутки.
Выводится из организма в неизмененном виде с мочой (40%) и с калом (40%). Накапливается в костной ткани и в дентине (главной ткани зубов).
Утверждать, что Доксициклин – самый лучший препарат при любом заболевании, нельзя, т.к. выбор антибиотика зависит и от возбудителя и чувствительности его, и от тяжести течения заболевания, и от наличия сопутствующей патологии у пациента, а иногда и от финансовых возможностей больного.
Во время приема Доксициклина следует воздерживаться от работы, требующей быстрой двигательной или психической реакции и повышенного внимания.
Аналоги и синонимы препарата
Аналогами лекарственного препарата называют препараты с одинаковым фармакологическим действием, но в состав которых входят различные действующие вещества.
Прежде чем приобретать для лечения аналог лекарственного препарата, необходимо обязательно проконсультироваться с лечащим врачом.
Аналог Доксициклина – препарат Юнидокс Солютаб (действующее вещество – доксициклина монохлорид).
Есть еще понятие синонимов препарата, т.е. лекарств с разными названиями, выпущенных разными фирмами, но имеющих одно и то же действующее вещество.
Синонимы Доксициклина (действующее вещество – доксициклина гидрохлорид):
- Доксициклин Никомед;
- Доксициклина гидрохлорид;
- Доксициклин-АКОС;
- Доксициклин Штада;
- Доксициклин Ферейн;
- Вибрамицин;
- Доксибене;
- Доксипан;
- Доксилин;
- Медомицин;
- Бассадо;
- Видокцин;
- Доксал;
- Довицил;
- Моноклин;
- Кседоцин;
- Докси-М-Ратиофарм.
Показания к применению
Противопоказания
Побочные явления и меры предосторожности
 Доксициклин может вызвать такие побочные реакции:
Доксициклин может вызвать такие побочные реакции:
Со стороны органов пищеварения – тошнота, рвота, боли в животе, потеря аппетита, нарушения стула (запор или понос), нарушение глотания, воспаление языка, воспаление в области выходного отверстия кишечника, реже – воспаление или изъязвление пищевода, желудка и 12-перстной кишки, преходящее повышение в крови уровня билирубина, щелочной фосфатазы и печеночных трансаминаз.
Со стороны нервной системы – повышение внутричерепного давления, которое проявляется головной болью, головокружением, рвотой, нарушением зрения.
Со стороны крови – снижение количества нейтрофильных форм лейкоцитов, снижение количества тромбоцитов, повышение числа эозинофилов в крови (свидетельствуют об аллергической настроенности организма); гемолитическая анемия (малокровие вследствие разрушения эритроцитов или красных кровяных телец).
Аллергические реакции – зуд, высыпания на коже; редко – одышка, отек Квинке или ангионевротический отек (внезапно развивающийся ограниченный или разлитой отек слизистых оболочек и подкожно-жировой клетчатки); анафилактический шок (очень тяжелая форма проявления аллергии с угрозой для жизни), фотосенсибилизация (повышенная чувствительность слизистых оболочек и кожи к ультрафиолетовым лучам), синдром Лайелла (тяжелейшее проявление аллергического дерматита с некрозом тканей), перикардит (воспаление наружной сердечной оболочки).
Развитие суперинфекции, вызванной грибами (кандидоз, молочница), или нечувствительными к Доксициклину бактериями.
Дисбактериоз (нарушение соотношения между микроорганизмами в кишечнике).
У детей до 8 лет могут быть изменения цвета зубов и задержка роста скелета.
В случае проявления тяжелых побочных реакций следует незамедлительно прекратить прием Доксициклина.
Меры профилактики осложнений:
- Принимать препарат только по назначению врача и, желательно, после определения чувствительности к Доксициклину выделенных микробов.
- Препарат запивать большим количеством воды.
- Во время лечения регулярно сдавать контрольный общий анализ крови, печеночные пробы, анализы крови на остаточный азот и мочевину.
- Избегать прямого солнечного облучения во время приема препарата и 5 дней после окончания лечения.
- С целью профилактики дисбактериоза принимать эубиотики (любые препараты, содержащие лактобактерии и бифидобактерии), соблюдать назначенную дозу препарата и длительность курса лечения, употреблять кисломолочные продукты.
- С целью профилактики грибковых поражений принимать нистатин или леворин.
Дозу препарата, оптимальную кратность приема лекарства и длительность курса лечения определяет врач.
Разовая доза при приеме внутрь и внутривенном капельном введении равна 100-200 мг, суточная максимальная доза равна 300-600 мг для приема внутрь и 300 мг при внутривенном введении. Дозы зависят от вида возбудителя и тяжести состояния пациента. Обычно назначают в первый день лечения 200 мг, затем по 100 мг в сутки. В некоторых случаях назначают по 200 мг в сутки на весь период лечения.
Для подростков дозы Доксициклина такие же, как и для взрослых.
Детям с массой тела свыше 45 кг назначают в первый день лечения дозу из расчета 4 мг на 1 кг массы тела независимо от пути введения лекарства, а в последующие дни — из расчета 2-4 мг на 1 кг массы тела.
Как принимать Доксициклин
Препарат следует принимать после еды и запивать большим количеством жидкости (лучше воды). На весь период приема препарата рекомендуется обильное питье.
Некоторые ученые рекомендуют запивать препарат молоком для предупреждения побочных явлений со стороны желудка. Но другие исследователи придерживаются противоположного мнения, объясняя это тем, что Доксициклин образует с кальцием из молока нерастворимое соединение, и тем самым снижается эффект его действия.
Нежелательно употреблять во время приема Доксициклина свежие фрукты, т.к. они могут раздражать слизистую оболочку желудка и способствовать возникновению побочных явлений со стороны пищеварительной системы.
Даже некоторые микроэлементы и витамины могут влиять на эффективность Доксициклина. Поэтому надо быть осторожным с одновременным употреблением БАД (биологически активных добавок) во время лечения Доксициклином; лучше всего обсудить этот вопрос с лечащим врачом.
Совместимость с другими лекарственными препаратами
Доксициклин несовместим с имеющими щелочную среду препаратами (гидрокарбонат натрия или питьевая сода; антациды, содержащие в своем составе соли магния, висмута, алюминия) и с препаратами, неустойчивыми в кислой среде (Эритромицин, Гидрокортизон, Аминофиллин).
Доксициклин не принимается совместно с другими антибиотиками тетрациклиновой группы.
Препараты кальция и железа понижают всасывание Доксициклина, образуют с ним неактивные соединения (хелаты), поэтому одновременно не назначаются.
Карбамазепин, барбитураты, Фенитоин, Рифампицин снижают эффективность Доксициклина в связи с выработкой ферментов, которые снижают концентрацию антибиотика в плазме крови.
Доксициклин не назначается одновременно с антибиотиками бактерицидного действия (вызывают гибель микроорганизмов), т.к. они являются антагонистами бактериостатикам, одним из которых является Доксициклин. Поэтому он не назначается одновременно с пенициллином, антибиотиками цефалоспоринового ряда.
Холестирамин, Холестипол также снижают всасывание Доксициклина, применять одновременно их не следует, промежуток между приемами должен быть не менее 3 часов.
Доксициклин подавляет микрофлору кишечника, что приводит к снижению протромбинового индекса. В связи с этим усиливается действие препаратов, понижающих свертываемость крови. К таким препаратам относятся Варфарин, Фенилин и др.; при лечении Доксициклином необходима коррекция их дозировки.
Эффективность эстрогенсодержащих противозачаточных средств снижается при применении Доксициклина; повышается частота кровотечений. Следует менять способ контрацепции.
Одновременное назначение Доксициклина и Ретинола приводит к повышению внутричерепного давления.
Доксициклин можно сочетать с назначением Метронидазола. Такое сочетание часто используется при лечении инфекций органов малого таза.
Доксициклин при беременности
Доксициклин при беременности противопоказан, т.к. препарат может вызвать поражение печени у беременной женщины; кроме того, он проникает через плаценту и может привести к замедлению роста скелета плода, а также привести к дефекту зубов у плода и к жировой инфильтрации печени. Процесс кальцификации молочных зубов начинается с 14 недель беременности. Доксициклин может привести к нарушению образования зубной эмали.
Доксициклин в небольшом количестве может проникать в грудное молоко. Однако в сыворотке крови ребенка препарат не определяется при лечении матери Доксициклином. Поэтому при грудном вскармливании женщине при необходимости можно назначать Доксициклин.
Доксициклин детям
 Мнение об использовании Доксициклина в педиатрической практике неоднозначно. До недавнего времени препарат рекомендован был для лечении детей после 12 лет. Это связано с тем, что Доксициклин, как и другие антибиотики тетрациклинового ряда, угнетает продольный рост костей скелета, может вызвать недоразвитие зубной эмали и длительное желтоватое или серовато-коричневое окрашивание эмали зубов.
Мнение об использовании Доксициклина в педиатрической практике неоднозначно. До недавнего времени препарат рекомендован был для лечении детей после 12 лет. Это связано с тем, что Доксициклин, как и другие антибиотики тетрациклинового ряда, угнетает продольный рост костей скелета, может вызвать недоразвитие зубной эмали и длительное желтоватое или серовато-коричневое окрашивание эмали зубов.
В последнее время показания к назначению Доксициклина детям пересмотрены по ряду причин:
- при некоторых инфекциях он является самым эффективным антибиотиком;
- побочные реакции альтернативных антибиотиков более серьезны, чем косметические изменения цвета зубов;
- широкое распространение инфекций, передающихся клещами, при которых Доксициклин является препаратом выбора, антибиотиком первого ряда;
- участились случаи пневмоний, вызванных внутриклеточными возбудителями (хламидия и микоплазма);
- рост частоты воспалительных заболеваний органов малого таза хламидийной этиологии у подростков;
- после случаев биотерроризма (заражение сибирской язвой) в США и Канаде использование Доксициклина для лечения детей расширилось, а в некоторых случаях его применяют и в дошкольном возрасте.
Степень выраженности поражения зубов зависит от длительности курса лечения и количества курсов, а также от активности на момент лечения процесса кальцификации. Доксициклин по сравнению с другими препаратами тетрациклинового ряда с кальцием меньше связывается, поэтому и изменения зубов менее выражены.
Процесс кальцификации постоянных зубов длится с 4-5 месячного возраста и до 5-6 лет. Поэтому риск возникновения побочных реакций со стороны зубов после 5 лет минимальный, особенно, если курс лечения не длительный и нет повторных курсов. Поэтому возраст до 9 лет, как противопоказание для лечения Доксициклином , определен с запасом (на вероятные индивидуальные отклонения).
Антибиотики тетрациклинового ряда откладываются также и в костях. Но эти изменения имеют преходящий характер и постепенно исчезают после отмены препарата.
В России Доксициклин широко распространен в форме гидрохлорида. Он часто приводит к образованию язв в органах пищеварения. Поэтому для детей более безопасным является Доксициклина моногидрат в форме Юнидокс Солютаб. Эту таблетку можно глотать целиком, можно разжевать, можно растворить, что весьма удобно для педиатрической практики. Эффективность ее можно сравнить с инъекцией Доксициклина.
Дозы Доксициклина для детей назначаются врачом в зависимости от тяжести заболевания (до 200 мг в сутки), принимают внутрь за 2 приема с фруктовым соком. Для подростков дозы такие же, как для взрослых.
Доксициклин и алкоголь
Доксициклин имеет в числе побочных явлений воздействие на центральную нервную систему. Проявляется это в виде головокружения, головной боли. Сильное нейротоксическое действие оказывает и алкоголь. При одновременном приеме (или с небольшим промежутком времени) и Доксициклина, и алкоголя неизбежно происходит усиление их токсического воздействия.
Доксициклин так же, как и другие антибиотики, не сочетается с приемом алкоголя. Одновременное употребление алкоголя и Доксициклина может вызвать мигренеподобную головную боль, позывы на рвоту, нарушение координации. Влияние алкоголя на эффективность Доксициклина может быть двоякое: иногда отмечается ослабление лечебного действия препарата, иногда – усиление его.
Так как лекарства и алкоголь разлагаются в печени, то употребление алкоголя во время лечения приводит к увеличению нагрузки на печень и риску возникновения реактивного гепатита.
Поэтому принимать алкоголь на фоне лечения Доксициклином однозначно запрещено. Если Доксициклин применяется с профилактической целью 1-2 раза в неделю, то употреблять алкоголь можно через 35 часов после приема лекарства.
Доксициклин и курение
На эффективность Доксициклина влияет и курение. Вещества, входящие в состав сигаретного дыма, оказывают влияние на печень, и лекарства быстрее разлагаются в печени, что влечет за собой снижение эффективности препарата.
У курильщика лекарственные препараты начинают оказывать действие с опозданием. Некоторые ученые считают необходимым назначение курильщикам более высоких дозировок лекарств.
Доксициклин при хламидиозе
 Исследования последних лет свидетельствуют об эффективном применении для лечения хламидиоза 3 групп антибиотиков: тетрациклинов, фторхинолонов и макролидов.
Исследования последних лет свидетельствуют об эффективном применении для лечения хламидиоза 3 групп антибиотиков: тетрациклинов, фторхинолонов и макролидов.
При неосложненных формах хламидиоза (уретрит, цервицит и носительство хламидий без проявлений заболевания) Доксициклин наиболее предпочтителен из всех тетрациклинов, т.к. назначается в более низких дозировках (100 мг) и только в 1 или 2 приема за сутки.
Еще более эффективен при хламидиозе и удобен в приеме аналог Доксициклина – Юнидокс Солютаб.
При сочетании хламидиоза с другими инфекциями подбор антибиотиков проводится индивидуально в соответствии с чувствительностью выделенной флоры. Хороший результат лечения воспалительных проявлений в органах малого таза отмечается при сочетанном назначении Доксициклина (по 100 мг в день) и Метронидазола (500 мг 2 раза в день).
В настоящее время при хламидиозе Доксициклин назначается на любой стадии заболевания. Дозы препарата, схема лечения, длительность курса подбираются индивидуально в зависимости от особенностей проявления процесса.
Проблема терапии хламидийной инфекции состоит в том, что при неправильно проведенном лечении заболевание переходит в хроническую форму. Поэтому менять дозы или длительность курса лечения не следует. Хронизации процесса способствует также и снижение иммунитета. Поэтому лечение должно быть комплексным и включать иммуномодуляторы (Декарис, Тималин, Метилурацил, Пантокрин и другие препараты).
Доксициклин при уреаплазмозе
Уреаплазма чувствительна к Доксициклину. Антибиотик проникает внутрь клетки возбудителя, блокирует в ней синтез белка, и уреаплазма теряет способность к размножению и вскоре гибнет.
Доза препарата, схема лечения, длительность курса лечения подбираются врачом индивидуально в зависимости от обсемененности возбудителя, клинических проявлений и индивидуальных особенностей организма пациента. Обычно излечение наступает при 10-14 дневном курсе лечения.
Аналог Доксициклина – Юнидокс Солютаб – является препаратом выбора для лечения уреаплазмоза.
Для снижения вероятности развития побочных действий Доксициклина одновременно следует принимать противогрибковые препараты, эубиотики и гепатопротекторы (препараты для снижения токсического воздействия на печень, например, Эссенциале-форте, Гепарсил и др.).
После лечения обязательно проводится контрольное обследование обоих половых партнеров.
Доксициклин от прыщей
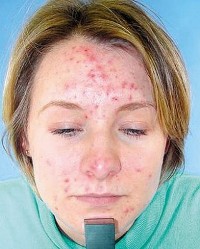 Угревая сыпь (прыщи) – это заболевание сальных желез и волосяных мешочков. Лица молодого возраста и подростки часто встречаются с этим заболеванием (80%).
Угревая сыпь (прыщи) – это заболевание сальных желез и волосяных мешочков. Лица молодого возраста и подростки часто встречаются с этим заболеванием (80%).
При обильном высыпании прыщей показана антибактериальная терапия. Одним из препаратов, назначаемых при угревой сыпи, является Доксициклин с его широким спектром действия. Его эффективность при лечении угрей объясняется еще и тем, что он хорошо растворяется в жирах и способен проникать в протоки сальной железы и волосяной мешочек. Поэтому Доксициклин имеет преимущества при выборе антибиотика для лечения прыщей. Имеет значение и невысокая цена препарата.
Тяжелую форму угревой сыпи должен лечить врач дерматолог. Он подберет дозу препарата и проведет наблюдение в процессе лечения, при необходимости назначит наружное лечение. Чаще используются прерывистые курсы антибиотика в течение длительного времени.
Применение Доксициклина при угревой сыпи дает стойкую и продолжительную ремиссию заболевания.
Доксициклин при укусе клеща
Возбудитель клещевого возвратного тифа (боррелия) передается клещами при укусе. Поэтому извлеченного из тела клеща рекомендуется отвезти в лабораторию для исследования – является ли он носителем боррелий.
Учитывая то, что заболеваемость боррелиозом высокая, то при положительном ответе из лаборатории (т.е. зараженности клеща боррелиями) назначается профилактический курс Доксициклина на 3-5 дней по 200 мг в сутки за 2 приема. Детям старше 8 лет – по 4 мг на 1 кг массы тела. Детям до 8 лет назначают профилактический курс Аугментина или Азитромицина.
Профилактический курс должен быть проведен не позднее трех суток (72 часов) после укуса клеща. При своевременном и правильно проведенном курсе Доксициклин эффективен для профилактики боррелиоза.
Беременным женщинам и кормящим матерям курс антибиотика не проводится.
Цена на Доксициклин и аналоги
Отзывы о применении
Согласно отзывам пациентов, имеющимся в интернете, эффективным был результат лечения Доксициклином:
При хламидиозе – в 70% (из 12 отзывов); при сифилисе – 2 положительных результата; при лечении угрей – 2 положительных отзыва; при лечении воспаления придаточных пазух носа – 3 положительных отзыва; при лечении боррелиоза (болезни Лайма) положительный результат в 4 случаях из 6; 1 положительный отзыв при лечении иерсиниоза.
Не получен хороший результат при лечении гонореи (1 отзыв), микоплазмоза (1 отзыв), уретрита (1 отзыв).
В 5 отзывах отмечены побочные реакции в виде проявлений со стороны органов пищеварения.
Стимуляция овуляции: от показаний к назначению до стоимости процедуры
Давно в прошлом те времена, когда проблемы с овуляцией у женщины означали для семейной пары только одно — бесплодие. Медицина научилась успешно решать эту задачу, и во многих случаях лечение заканчивается зачатием и рождением здорового ребенка. При этом стимуляция овуляции проводится препаратами, индивидуально подобранными для каждой пациентки в соответствии с ее физиологическими особенностями. Мы расскажем, в каких случаях врач может назначить стимуляцию овуляции, что ей должно предшествовать, какова схема процедуры и ее эффективность.
Зачем нужна стимуляция овуляции
Стимуляцию овуляции назначают только при наличии прямых показаний к ней, так как если детородная система женщины в порядке, то она сама производит жизнеспособные яйцеклетки.
Овуляция у здоровой женщины детородного возраста — это процесс выхода полностью созревшей и готовой к оплодотворению яйцеклетки из фолликула. Выходу предшествует длительная подготовка. Раз в месяц несколько спящих в яичнике яйцеклеток под действием гормонов пробуждаются и начинают увеличиваться в размере. Примерно через десять дней из них выделяется доминантный фолликул, размер которого может достигать 18–20 мм. Когда яйцеклетка полностью созревает, оболочка фолликула разрывается. Яйцеклетка выходит в брюшную полость, а затем попадает в маточную трубу. Там в течение 24 часов она ожидает оплодотворения. Если оно по каким-то причинам не происходит, яйцеклетка погибает и весь процесс повторяется через месяц. Обычно в овуляции участвует одна яйцеклетка, но иногда их бывает две или три. В этом случае на свет появляется двойня. Если эмбрион самостоятельно делится на 2 части уже после оплодотворения (то есть изначально эти 2 части образовались из одной яйцеклетки и одного сперматозоида), то рождаются близнецы.
У некоторых женщин, готовых стать матерями и физически, и морально, беременность не наступает из-за того, что ее яичники не формируют зрелую яйцеклетку. В случае если зачатия не происходит в течение 6 циклов подряд, может быть назначена стимуляция овуляции. Она преследует единственную цель — помочь организму сформировать полноценную яйцеклетку, способную к оплодотворению, и подтолкнуть ее к выходу из фолликула. Суть метода заключается в направленном воздействии на яичники определенными лекарственными препаратами с целью усиления выделения гормонов, необходимых для овуляции.
Стимуляцию овуляции для зачатия врач назначает только в том случае, если имеют место:
- Ановуляторное бесплодие:
- гормональная дисфункция, неизлечимая другим способом;
- поликистоз яичников;
- высокий или низкий индекс массы тела у женщины;
- Подготовка к искусственному оплодотворению методом ЭКО.
- Бесплодие неясного генеза.
Предварительные исследования
До начала процедуры стимуляции овуляции врач обязательно назначает целый ряд исследований, как лабораторных, так и инструментальных. Их целью является выявление возможных противопоказаний:
- нарушений гормонального фона;
- воспалительных процессов органов малого таза и яичников;
- нарушения проходимости маточных труб.
Относительным противопоказанием является возраст женщины более 40 лет, поскольку в этом случае возрастает опасность рождения больного ребенка.
Итак, инструментальные исследования включают:
- Осмотр терапевта на выявление общих заболеваний, при которых беременность противопоказана.
- ЭКГ.
- УЗИ малого таза и молочных желез.
- Исследование проходимости маточных (фаллопиевых) труб методом лапароскопии или рентгенографии с контрастным веществом.
- Фолликулометрию.
- Флюорографию.
Виды лабораторных исследований:
- Клинический анализ крови.
- Анализ крови на сифилис, ВИЧ, гепатиты В и С.
- Общий анализ мочи.
- ПЦР-исследование мазков из влагалища и цервикального канала.
- Исследование мазков из влагалища, цервикального канала и уретры на атипичные клетки и степень чистоты.
- Инфекционное обследование (на хламидиоз, уреаплазмоз и микоплазмоз, гонорею, трихомониаз и т. д.).
- Определение в крови уровня женских половых гормонов, гормонов щитовидной железы, пролактина и тестостерона (проводится неоднократно).
После полного обследования и получения врачебного заключения об отсутствии заболеваний, способных препятствовать зачатию или спровоцировать рождение больного ребенка, необходимо провести оценку овариального резерва женщины. С помощью этой процедуры определяется:
- шанс на получение в процессе стимуляции овуляции положительного результата;
- интенсивность стимуляции;
- оптимальная схема;
- максимально эффективные препараты и их индивидуальная доза.
Для проведения оценки овариального резерва женщина сдает кровь на анализ после приема гормональных препаратов. На основе полученных показателей делается вывод о перспективе проведения искусственной стимуляции овуляции.
Выбор схемы гиперовуляции
Стимуляция овуляции производится по одной из регламентированных схем, в которой подробно описаны метод, доза и длительность введения препарата. Схему врач подбирает с учетом:
- результата оценки овариального резерва;
- массы тела женщины;
- результатов предыдущих процедур стимуляции (при их наличии).
Все препараты, применяемые для стимуляции, являются гормональными, но отличаются друг от друга видом гормона, на основе которого они созданы, — фолликулостимулирующего или лютеинизирующего (необходимого для поддержки развития яйцеклетки). Всего существует четыре группы средств для стимуляции овуляции.
- Препараты на основе ЧМГ (человеческого менопаузального гонадотропина), содержащие фолликулостимулирующий (ФСГ) и лютеинизирующий (ЛГ) гормоны в одинаковой пропорции. К ним относится, например, «Менопур».
- Лекарства на основе ФСГ, чей принцип действия близок к естественному гормону, — «Гонал», «Пурегон».
- Препараты, в основе действия которых лежит угнетение эстрогена и повышения уровня ФСГ до необходимой нормы, — «Клостилбегит», «Кломид», «Кломифен».
- Гормональные средства, стимулирующие разрыв оболочки фолликула и своевременный выход яйцеклетки, — «Профаза», «Хорагон», «Прегнил», «Овитрель».
Обычно в схемах применяется комбинация препаратов.
Стимуляцию овуляции рекомендовано проводить не более 6 раз, поскольку она может привести к истощению яичников. Если в результате стимуляции желанная беременность не наступает, необходимо выбрать другие методы лечения.
Стимуляция овуляции при базовом ЭКО может проводиться по нескольким схемам, среди них:
- ультракороткий протокол — стимуляция проводится в течение 8–10 дней;
- короткий протокол — 10–12 дней;
- длинный протокол — 21–28 дней;
- супердлинный протокол — стимулирующие препараты применяют в течение нескольких месяцев, показан при запущенном эндометриозе.
Как проходит стимуляция овуляции
Стимуляция овуляции происходит под контролем врача, поскольку необходим постоянный мониторинг состояния яичников и контроль появления побочных эффектов.
Стимуляция овуляции по длинному протоколу проводится в несколько этапов:
- Блокада гипофиза антагонистами или агонистами. Назначается на 20–25 день цикла и проводится в течение 12–17 дней.
- Стимуляция яичников гонадотропными препаратами с 3–5 дня менструации в течение 12–17 дней.
- Стимулирующий укол после прекращения приема препарата.
- Поддержка желтого тела яичников «Утрожестаном» или другими препаратами прогестерона.
Короткий протокол совпадает с длительностью месячного цикла женщины. Он начинается на 2–5-й день от его начала и длится 17 дней. Существует две схемы стимуляции гонадотропинами: с антагонистами рилизинг-гормонов гипоталамуса (препараты «Оргалутран», «Цетротид») и агонистами («Бусерилин», «Золадекс» «Декапептил»). Протокол с антагонистами предпочтительнее, поскольку риск осложнений от стимуляции в этом случае минимален.
Внимание!
На протяжении всего процесса стимуляции овуляции обязателен УЗИ-мониторинг роста и развития фолликулов.
Поскольку препараты, используемые для стимуляции, являются гормональными, то у некоторых женщин во время процедуры могут наблюдаться неприятные симптомы:
- тянущая боль в яичниках и пояснице;
- потливость;
- «приливы» жара;
- бессонница;
- головная боль;
- вздутие живота;
- повышенная тревожность.
Тем не менее большинство женщин отмечают, что стимуляции овуляции не вызывает у них никаких неприятных ощущений.
Оценка эффективности процедуры
Эффективность стимуляции зависит от многих факторов. В их числе:
- причины отсутствия овуляции;
- возраст женщины;
- вид применяемого препарата;
- наличие других факторов в организме, способных вызвать бесплодие.
В целом, правильно назначенная и проведенная стимуляция овуляции в 75% случаев вызывает созревание и выход яйцеклетки. Тем не менее всего у 15% женщин желанная беременность наступает с первого раза. Для остальных требуется проведение двух или трех циклов.
Кроме уже упомянутого истощения яичников, стимуляция овуляции может вызвать целый спектр побочных заболеваний:
- кистозные образования на яичниках;
- гиперстимуляция яичников;
- набор лишнего веса;
- проблемы желудочно-кишечного тракта;
- нарушения работы центральной нервной системы;
- разрыв яичников;
- гормональные нарушения.
На заметку
Здоровье ребенка, зачатого с помощью стимуляции, ничем не отличается от здоровья ребенка, зачатого естественным путем.
Стоимость стимуляции овуляции
Стоимость процедуры складывается из нескольких составляющих:
- консультация специалиста;
- стоимость анализов и обследований;
- выбранная схема;
- стоимость препаратов (см. табл. 1).
Кроме того, на цену могут влиять такие факторы, как известность клиники, ее местонахождение и уровень сервиса.
Средние расценки на первый прием у специалиста-репродуктолога могут варьировать от 800 до 5000 рублей, повторное посещение обойдется в 500–2900 рублей.
Таблица 1. Стоимость препаратов для стимуляции овуляции.
